Cerca de medio millón de vidas ha cobrado la crisis sanitaria por covid-19 en América Latina y el Caribe, pérdidas a las que se suman más de 44 millones de casos confirmados de esta enfermedad. Así inicia el informe “La prolongación de la crisis sanitaria y su impacto en la salud, la economía y el desarrollo social”, elaborado por la OPS y la CEPAL en el que se exponen las consecuencias de la pandemia y los retos que los sistemas de salud de la región tienen pendientes por superar.
Desde el ámbito de la salud, ambas organizaciones manifiestan su preocupación ante la interrupción de la prestación de servicios esenciales no relacionados con el coronavirus. Otro factor mencionado es la falta de continuidad en los programas de vacunación en niños y la falta de acceso a la vacunación contra el Sars-CoV-2, pues solo el 30% de habitantes de la región cuenta con el esquema completo para prevenir la covid-19.
“Hemos transitado desde la emergencia en 2020 a la crisis sanitaria prolongada en 2021. El año pasado sosteníamos que sin salud no hay economía y hoy reiteramos que sin salud no habrá recuperación económica sostenible. La prioridad sigue siendo la necesidad de controlar la crisis sanitaria, desde un enfoque integral y mediante la aceleración de los procesos de vacunación de la población. Se ha hecho evidente la importancia de fortalecer la capacidad de la región para producir vacunas y medicamentos y superar la dependencia externa que se enfrentó durante esta pandemia”, resaltó Alicia Bárcena, Secretaria Ejecutiva de la CEPAL al presentar este informe.
También le puede interesar: Investigadores descubren opción para combatir infecciones urinarias
Y no solo ello, si se habla desde la salud pública, América Latina y el Caribe se caracterizan por la desigualdad, inequidad, vulnerabilidad y exclusión social. A nivel sectorial, lo anterior se traduce en sistemas subfinanciados, segmentados y fragmentados que derivan en mecanismos de protección débiles e insuficientes que no cubren las necesidades básicas de una gran parte de la población. Tanto para la OPS y la CEPAL, el hecho de que la crisis sanitaria se haya extendido por un tiempo todavía incierto pone de manifiesto graves debilidades estructurales que frenan el desarrollo de la región en términos de sanidad:
- Escaso nivel de financiamiento, reflejado en un bajo gasto per cápita en salud
- Reducida disponibilidad de recursos humanos
- Dificultades e ineficiencias, resultado de la fragmentación interna de los sistemas de salud
- Inequidades que los sistemas de salud también reproducen desde sus modelos operativos
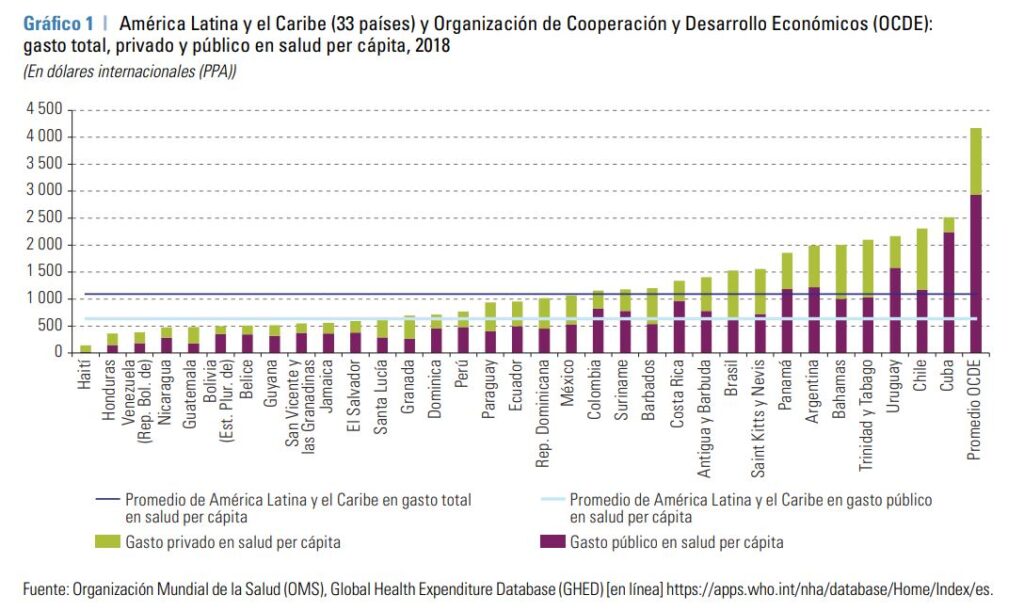
“La heterogeneidad que existe en la región ha quedado en evidencia con el desigual despliegue de los planes nacionales de vacunación y la marcada brecha entre los países. Esto plantea la necesidad de potenciar los mecanismos de integración y cooperación regional en la dimensión sanitaria”, describen las organizaciones internacionales en el informe. Sin ir más lejos, antes de la crisis sanitaria, el gasto público en salud de algunos países de América Latina y el Caribe era inferior al 6% del PIB.
Para 2018, por ejemplo, el gasto total en salud per cápita de la región era en promedio de 1.094 dólares (en paridad del poder adquisitivo), de los cuales 637 dólares correspondían al gasto público. Ambos equivalen a una cuarta parte del valor correspondiente en el promedio de los países de la OCDE. Como consecuencia del bajo gasto público, la población debe recurrir a gastos de bolsillo (gastos privados) para lograr acceder oportunamente a servicios de salud, hecho que genera empobrecimiento e incrementa las brechas en atención oportuna y de calidad, en especial para las personas en condiciones de mayor vulnerabilidad.
Le puede interesar: Fortalecer canales de atención, tarea pendiente de EPS en Antioquia
Ante la escasa inversión en salud pública, la OPS y CEPAL señalan que esto también se ve reflejado en “una escasez relativa de recursos humanos en el área de la salud, con una disponibilidad promedio de 20 médicos por cada 10.000 habitantes”. La evidencia es clara: el 35% de países de América Latina y el Caribe registró interrupción en la prestación de servicios de salud en ciertos momentos de la pandemia. El porcentaje ascendió al 55% en las naciones que declararon interrupciones en servicios prestados en el primer nivel de atención (con un 33% de nivel de interrupción moderada o grave).
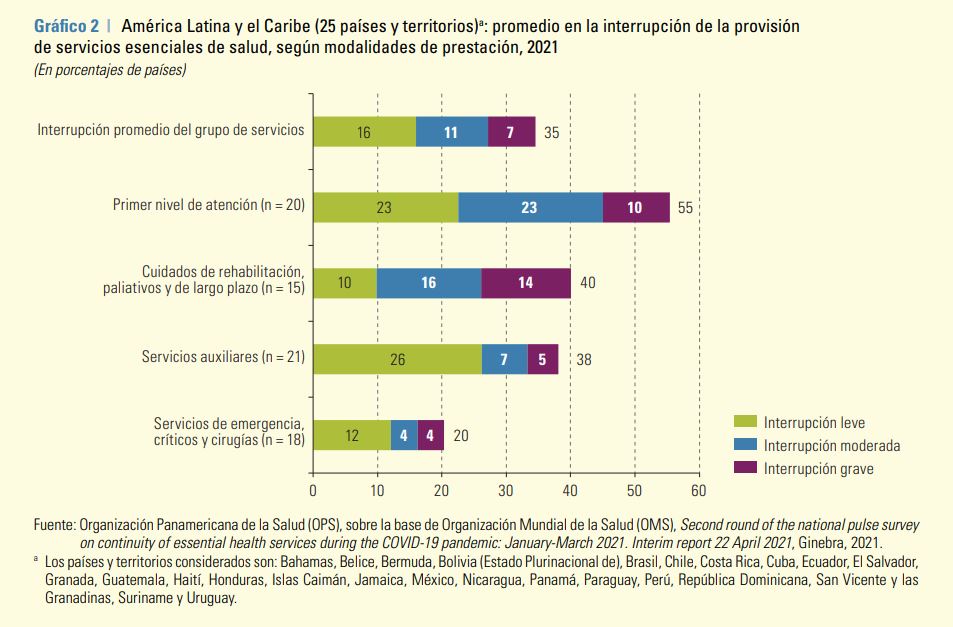
El informe también reporta la gravedad de la interupción de los servicios de primer nivel, ya que es el más cercano a las comunidades rurales y a las áreas de difícil acceso. Y esto sin contar que este nivel de acceso es uno de los pilares de una estrategia de atención primaria de la salud y “donde se lleva a cabo una parte central de los servicios de salud relacionados directamente con el control de la pandemia, como las actividades de testeo, trazabilidad y aislamiento, y, más recientemente, la implementación de los planes nacionales de vacunación contra el COVID-19”. Pero también es el más rezagado en la asignación de recursos estatales.
En lo que respecta a la vacunación contra covid-19, el documento relaciona el lento avance con la falta de disponibilidad de biológicos, resultado de la alta dependencia regional de la importación de medicamentos, insumos y materias primas para el desarrollo de tecnologías sanitarias así como el acaparamiento de las vacunas realizado por los países de altos ingresos o con capacidad de producción de este tipo de fármacos.
No olvide leer: Rusia logra acuerdo para envasar la vacuna Sputnik V en un laboratorio mexicano
Frente a los convenios internacionales -Mecanismo COVAX-, éste tampoco ha cumplido con su objetivo pues hasta septiembre de 2021 había distribuido 190,1 millones a 138 participantes, lo que representa un 4,3% del total de dosis. Aunque varias naciones se han apoyado en este convenio internacional, en realidad la mayor dificultad es la alta disparidad de los precios de las vacunas, fenómeno obeservado a nivel internacional.
“Si se toman en cuenta todos los componentes de los planes nacionales de despliegue y vacunación (dosis, recursos humanos, cadena de ultrafrío y otros insumos), el costo total estimado de la implementación de esos planes representa, en promedio, un 3,7% del gasto en salud de los países que los presentaron en 2018, o un 7,5% del gasto público en salud para el mismo año, con diferencias importantes entre los países”, se puede leer en el texto.
Le puede interesar: BIGDATA: cáncer de mama
La transformación de los sistemas de salud necesita respaldo estatal
En los últimos meses, los sistemas de salud se han concentrado en las medidas de contención de la pandemia; sin embargo, se trata de una situación cambiante con el paso del tiempo y dependiente del comportamiento del virus en cada uno de los países. Pero, la aparición del virus también ha dado lugar a modificaciones en los grupos de riesgo, fundamentado en comorbilidades o posibilidades de desarrollar covid-19 grave y la saturación de las instituciones que brindan atención; es decir, la saturación del sistema observada en varios países en lo corrido de la crisis sanitaria.
Pese a ello, la OPS y la CEPAL reiteran a las autoridades sanitarias que más allá de la edad, las limitaciones funcionales y las enfermedades crónicas, ha quedado en evidencia que se deben replantear las respuestas de los sistemas y servicios de salud al envejecimiento de la población en todos los niveles de atención, especialmente en los servicios de atención a largo plazo.
“Durante la pandemia de COVID-19, los servicios más afectados fueron la atención primaria y la rehabilitación, así como los cuidados paliativos y a largo plazo, lo que tiene graves consecuencias para las poblaciones más vulnerables, incluidas las personas mayores y las personas con enfermedades crónicas y discapacidad”.
No olvide leer: Acciones estratégicas para las empresas de salud en los 82 días que restan del 2021
En las conclusiones del informe, ambas organizaciones señalan la necesidad de cambios desde los marcos legislativos y regulatorios para que América Latina y el Caribe responda a emergencias sanitarias de esta o mayor magnitud de manera más eficiente y sólida. Resulta fundamental integrar acciones de salud pública dentro de la seguridad sanitaria y esfuerzos de fortalecimiento de los sistemas de salud de manera intersectorial para garantizar el derecho a la salud de la población y trabajar en pro de los determinantes sociales establecidos a nivel global.
Por supuesto, el fortalecimiento de los sistemas de salud dependerá de una estrategia de incremento de la inversión pública para resolver vulnerabilidades estructurales en materia de financiamiento. De igual forma, las naciones deben plantear un financiemiento que dé respuesta al impacto de la pandemia “asegurando la gestión y el acceso del conjunto de intervenciones de salud pública, y, al mismo tiempo, sostener condiciones de acceso a los servicios de salud esenciales”.
El informe de la OPS y la CEPAL también destaca “la necesidad de construir una agenda de salud pública con una perspectiva integral e integrada, que reconozca la interdependencia que existe entre las dimensiones de salud, social, económica y ambiental, y que aborde los determinantes sociales de la salud para reducir inequidades”. Es decir, se necesitan sistemas y políticas articulados con medidas de protección social, iniciativas en salud pública para que actúen como medida de contención social.
“La pandemia ha dejado en claro que las consecuencias de la crisis sanitaria no pueden atenderse solamente desde el sistema de salud y que es necesario contar con un sistema de protección social universal, integral y sostenible“, puntualiza el documento.