Por: Luis Eduardo Pino y Humberto Martinez-Cordero
El arsenal terapéutico del cáncer ha evolucionado en forma increíble durante los últimos 10 años. La inmunoterapia liderada por los anticuerpos bloqueadores del punto de chequeo inmune y las terapias dirigidas blanco específico han cambiado positivamente el panorama de muchas neoplasias que en el pasado tenían un sombrío panorama como el melanoma maligno y el cáncer de pulmón. La innovación sin embargo no se ha detenido allí y estamos viendo unas respuestas impresionantes con otras innovaciones terapéuticas como los anticuerpos conjugados con fármacos (ADCs). El estudio Destiny en cáncer de mama avanzado con baja expresión del gen Her2/neu utilizando el medicamento ADC trastuzumab- deruxtecan recientemente presentado en el congreso anual de la Asociación Americana de Oncología (ASCO 2022) demostró una reducción de 36% en el riesgo de muerte para este grupo de pacientes. Otras tecnologías como los anticuerpos bi-específicos (BiTEs) y las terapias génicas avanzadas vienen tomando auge en forma rápida y efectiva generando además de esperanza para muchos pacientes retos gigantescos para sistemas de salud como el nuestro.
Artículo relacionado: Transformando la Ecuación del Riesgo en Salud
En este pequeño resumen delinearemos el caso de las tecnologías avanzadas en una de las neoplasias hematolinfoides de mayor impacto en Colombia como es el Mieloma Múltiple y propondremos algunas estrategias para optimizar el acceso a dichos medicamentos que están cambiando el panorama usualmente desolador de la oncología pre-moderna, aquella que aún no hemos logrado superar en nuestro país.
A pesar de los avances en las terapias para el Mieloma Múltiple (MM), esta sigue siendo una neoplasia hematológica incurable y mortal para la inmensa mayoría de pacientes en el mundo con una mediana de supervivencia global de 8 a 10 años para los casos de riesgo estándar y de 2 a 3 años para la enfermedad de alto riesgo, Este es el panorama para casi 1200 colombianos al año.
El peor escenario clínico es el de los casos refractarios a las terapias de inducción de primera y segunda línea quienes tienen una supervivencia global estimada en menos de un año, por lo cual en MM este grupo de pacientes requiere el uso de terapias avanzadas y por supuesto de elevado costo.
También puede leer: Uso de SABA deja de ser la opción principal para el tratamiento del asma
Se han desarrollado terapias avanzadas para este grupo de pacientes enfocadas especialmente en la estimulación del sistema inmunológico del paciente para destruir a las células tumorales. Son tres las terapias más importantes en la actualidad:
1. Conjugados anticuerpo-farmaco (Antybody-drug conjugates ADC) dirigidos contra el BCMA (antígeno de maduración de los linfocitos B)
El medicamento Belantamab mafodotin (Blenrep ®) cuyos estudios pivotales DREAMM 1 y 2 demostraron tasas de respuesta global de 31 a 34% como terapia única en pacientes refractarios. En los estudios ALGONQUIN y DREAMM 9 en los cuales se combinó esta terapia con esquemas de rescate como pomalidomida y dexametasona se encontraron respuestas superiores a 90%.
En este grupo se encuentran el Cevostamab, un anti FcRH5 (receptor-like protein 5) y el Talquetamab que es un anti GPRC5DxCD3. Son fármacos evaluados en población politratada y refractaria en los cuales han logrado respuestas de 50 a 70%.
Artículo exclusivo: Edición genética a corto plazo como tratamiento de progeria
3. Terapias de células efectoras inmunitarias (Immune Effector Cell Therapies CAR-T) dirigida contra el BCMA.
Esta es la más innovadora de las estrategias dirigida a BCMA ya que combina las características de su especificidad de diana de los mAbs y la citotoxicidad de las células T independiente del HLA mediante antígenos quiméricos de receptor o CARs
Después de la leuco-aféresis en un paso posterior, estas células T activadas se transducen con un gen a través de un vector lentiviral, que codifica un receptor para el antígeno específico del tumor en las células tumorales, y son capaces de expresar genes CAR. Existen varias generaciones de CAR T lo cual depende del número de moléculas co-estimulatorias. La característica principal de CAR-T es que usan un CAR contra antígeno de células tumorales BCMA que es importante en la patogenia de las neoplasias malignas de células plasmáticas y ofrece una estrategia novedosa y atractiva para las células CAR-T.
Los datos más impresionantes provienen de la comparación de la población del estudio CARTITUDE 1 con los datos del estudio LOCOMMOTION en donde la tasa de respuesta global en pacientes triple expuestos fue del 97.9% versus 31.4% en la población ajustada para la comparación. La tasa de respuesta completa fue de 82.5% en Cilta-cel versus cero en el estándar de cuidado. Estos datos de respuesta se tradujeron en una ventaja en términos de supervivencia. Cilta-cel redujo significativamente el riesgo de progresión o muerte en un 85 % (HR 0,15, IC 95 %: 0,08-0,29, p<0,0001) y el riesgo de muerte en un 80 % (HR=0,20, IC 95: 0,09-0,41, p<0,0001). Con estos datos el Cilta- cel logró la aprobación de la FDA para el tratamiento de los pacientes con MM refractario/recaído que habían recibido al menos tres líneas de tratamiento y se convierte hoy en la terapia más esperanzadora para este tipo de pacientes.
También puede leer: ¿Quiénes son los candidatos para dirigir la OPS?
En especial las CAR-T cells son terapias innovadoras no solo para el caso de MM sino para otras neoplasias hematolinfoides como leucemia linfoblástica aguda (LLA) y linfomas de alto grado en el contexto de la refractariedad a tratamientos convencionales, en los cuales es hoy la opción más prometedora.
Actualmente hay más de 1000 terapias avanzadas en desarrollo, con un promedio estimado de 63,5 aprobaciones para el año 2030 lo cual representará 93000 pacientes en Estados Unidos (EUA) con un costo aproximado de 24,4 billones de dólares (USD). Tan solo para el año 2021 se tenía registro de 1077 estudios clínicos utilizando CAR-T cells.
A modo de resumen las terapias avanzadas se clasifican en terapias celulares y génicas así:
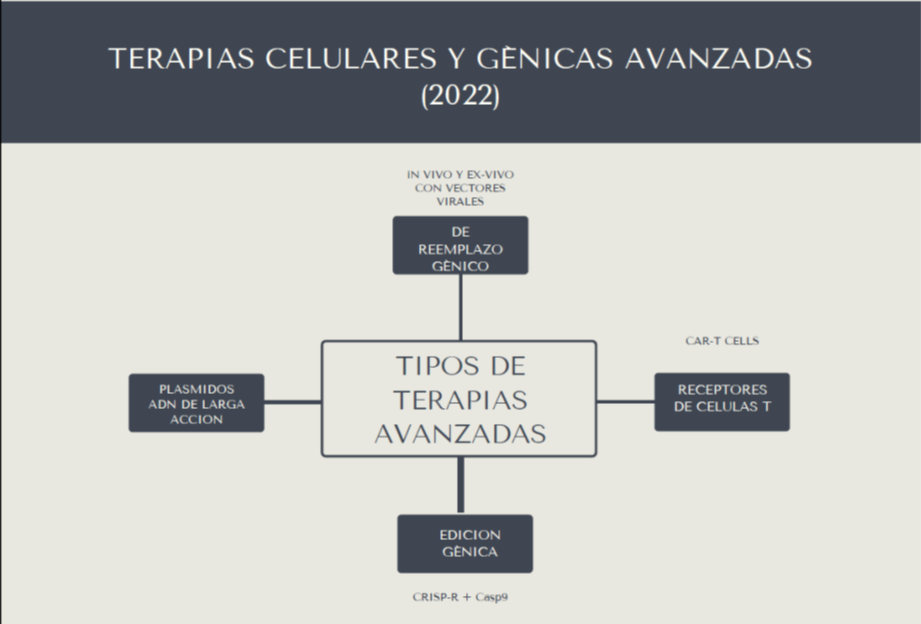
También tienen indicaciones no oncológicas en enfermedades raras y huérfanas como son las distrofias retinales asociadas a RPE65 y la atrofia muscular espinal (SMA).
Artículo relacionado: Educación Médica 5.0. – Parte 1
Este inmenso panorama genera cinco grandes retos para los sistemas globales de salud, especialmente para los países de bajos y medianos ingresos (LMIC) como Colombia, estos son:
- La educación y preparación de los agentes del sector salud para la llegada de estas terapias,
- La financiación y el acceso apropiado de estas terapias, así como el seguimiento a sus resultados clínicos en el mundo real,
- La expansión de capacidades para el procesamiento, administración y farmacovigilancia de dichos tratamientos,
- Los desarrollos de investigación local incluyendo datos del mundo real (RWD) para dichas terapias y
- La regulación y las inversiones necesarias para efectuar modelos de negociación y acceso por parte de las agencias de política pública y los demás actores del sector.
En Colombia los mecanismos actuales de cobertura (definición de contenidos del plan básico de salud PBS más la prima anual UPC y/o estrategias de presupuestos máximos) deben reevaluarse a la luz del escaneo de horizonte de las terapias aquí descritas, máxime cuando estas tecnologías tienen un bajo nivel de evidencia comparativa de buena calidad lo cual genera un alto nivel de incertidumbre poblacional. Adicionalmente, la migración en Colombia hacia la unificación de planes de beneficios hace que los mecanismos de reembolso para estas tecnologías deban ser ampliamente discutidos.
También puede leer: Pobreza relacionada con peores desenlaces en cáncer infantil
Nuestra recomendación urgente se basa en el desarrollo de una metodología especifica de evaluación de tecnologías en salud (HTAs) en forma de matrices de decisión multi-criterio (MCDAs) que incluya dimensiones de contexto y permita disgregar en forma más exacta el concepto de valor terapéutico y con ello definir mecanismos de entrada y nichos específicos de pacientes bajo un modelo de administración institucionalizada bajo la figura de Hubs especializados en estos tratamientos.
La segunda recomendación es generar proyectos de coalición como los hubs especializados en los cuales puedan diseñarse y ejecutarse acuerdos de acceso administrado así:
1. Acuerdos de costo compartido
Los acuerdos de costo compartido para la terapia génica deben enfocarse en paciente y no en poblaciones, esto debido a las particularidades descritas previamente. El tipo de acuerdo es el de costo fijo por paciente estimado en forma central y con una medición estricta de desempeño clínico. Es clave determinar qué actor y cómo se determinarán los indicadores de resultado o desempeño a medir en el mundo real, incluyendo la posibilidad que esto lo ejecute una agencia externa. Esto permite disminuir el riesgo financiero, gestionar la decisión clínica y hacer una mejor estimación de los resultados en salud. La estructura de hubs permite anidar estos acuerdos en forma ágil, efectiva y especialmente medible.
2. Acuerdos de riesgo compartido
Los acuerdos de riesgo compartido deben enfocarse en la generación de evidencia dado que el desenlace clínico (eficacia) es alto para la mayoría de estas terapias en el escenario de la enfermedad maligna como lo es en mieloma múltiple. Para ello se proponen acuerdos con generación de evidencia y/o con gestión de la tecnología en datos del mundo real. Para ello la estructura de estos modelos anidados (hubs) facilitan como en el anterior la medición de resultados clínicos, eventos adversos y por supuesto acceso seguro, pero a diferencia de los costos compartidos el pago total del precio convenido por la terapia individual va asociado al cumplimiento de los desenlaces clínicos y sociales elegidos con un ajuste de franja de riesgo que determine la cobertura total o parcial a cargo del sistema.
Para estos acuerdos debe tenerse definida la ruta del reembolso que podría estar alojada en un mecanismo por fuera de la UPC bien sea presupuestos máximos, reaseguros o como veremos más adelante en fondos específicos.
3. Acuerdos de Cobertura Concentrada
En este tipo de acuerdo los actores del sector, idealmente bajo proyectos de coalición o modelos anidados, destinan recursos específicos de diversas fuentes para constituir fondos cuenta de alto riesgo, que permitan pagar los excedentes de las terapias avanzadas que sobrepasen un umbral previamente definido.
El problema central para estos acuerdos es la gobernanza de los fondos de alto riesgo y la fijación del tiempo de cobertura, pero son estrategias que han tenido éxito en países con sistemas de salud centralizados como el nuestro. 22
Finalmente deben incluirse estrategias complementarias como:
- Un programa de reaseguros proveniente de las compañías privadas,
- Programas de acceso expandido (desde la industria farmacéutica) y
- Creación de fondos privados derivados de capital altruista, con posibilidades de beneficio tributario.
Lo anterior requiere de un diálogo inter y transectorial efectivo que permita abarcar los cuatro elementos esenciales para hacer realidad el acceso a estas terapias avanzadas en Colombia: Un marco regulatorio y un proceso efectivo de evaluación, negociación y cobertura, un modelo de expansión de capacidades que permita administrar y elegir en la mejor forma estos tratamientos y finalmente un ecosistema de investigación enfocado en datos del mundo real que permita medir los resultados en salud de estos tratamientos en nuestro país. Solo así podremos pasar de la evidencia científica de la innovación a la transformación de la realidad de nuestros pacientes, lo que finalmente nos hizo elegir el camino de la medicina.
Artículo exclusivo: Top 10 de medicamentos por ventas en 2021























