Es tradicional señalar como uno de los mayores problemas del sector salud a la desconfianza entre sus actores, sumado a la mala calidad de los datos y a una perversa alineación de incentivos. Mucho se ha escrito al respecto y miles de modelos y soluciones se han planteado para tratar de sobreponernos a esta cruda realidad, pero las posturas dinámicas de la dominancia entre oligopolios y oligopsonios (de unos y otros) han limitado la ejecución de dichas propuestas. Por ahora, salvo contadas excepciones, la posibilidad de generar valor en salud en el mundo real sigue siendo una lejana promesa.
¿Cuáles deberían ser entonces los pasos para poder ganar confianza suficiente que permitiera gestionar modelos avanzados de integración en el mesonivel, enfocados bajo estructuras de redes orientadas al cumplimiento de la cuádruple meta?, la respuesta a esta pregunta parece muy complicada. Recientemente en la revista NEJM Catalyst se publicó una encuesta realizada a diversos líderes de empresas del sector salud en Estados Unidos y otros países respecto a las oportunidades de colaboración entre aseguradores y prestadores para moverse hacia la generación de modelos basados en valor.
También puede leer: Educación Médica 5.0. – Parte 1
A nivel global las 7 grandes oportunidades de colaboración para lograrlo son:
- Estandarización clínica dual,
- Adecuada alineación de incentivos,
- Coordinación de métricas de desempeño,
- Datos compartidos en tiempo real,
- Gestión conjunta de cuentas y codificación,
- Analítica compartida y
- Mejor acceso a los datos relacionados con glosas y reclamos.
Como puede deducirse de lo anterior, a nivel global la gestión de la incertidumbre (especialmente en clústeres complejos de enfermedad como enfermedad autoinmune o cáncer) es una de las mayores limitaciones para el desarrollo de mejores acuerdos entre pagadores y prestadores. La inmensa complejidad biológica derivada del mayor conocimiento derivado de las multi-omics, las pluripatologías y por supuesto la presión tecnológica hacen de este el elemento de mayor fricción. Algunos consideran que la mejor forma de resolverlo es mediante la validación de pertinencia por pares o una auditoría concurrente intensiva, pero se equivocan. Este tipo de estrategias muy al contrario generan una mayor desconfianza debido a que hay una línea muy delgada entre la evaluación de lo que se llama pertinencia y la conminación al acto médico (léase la Dis-autonomía Médica aquí en www.consultorsalud.com) pero además a que en la alta complejidad pululan los estudios que soportan diversas intervenciones y por tanto casi que todo puede estar “soportado” en evidencia.
No olvide leer: La trayectoria de los costos en cáncer
Por lo anterior es crítico que los aseguradores formen equipos de alto nivel cientifico que vayan mas allá de la contención del costo y entremezclen el análisis de la evidencia con las mejores prácticas y por supuesto modelos de optimización, pero a la vez es esencial que los prestadores entiendan las nuevas dinamicas del relacionamiento sectorial y por tanto en lugar de dedicarse a la captura de volúmenes reorienten sus esfuerzos a la gestión del riesgo de la decisión mediante estrategias de gobierno clínico, que como lo he escrito varias veces, es el mayor activo actual de una IPS.
Los dos elementos esenciales de los modelos basados en valor son la adecuada alineación de incentivos, es decir, ir más alla de la facturación costosa versus la contención irracional. Pasar de la mutua inculpación con la excusa de los pobres resultados en salud, a saber que de uno y otro lado tenemos profundas ineficiencias y tratar de gestionarlas en forma honesta y efectiva. Si bien es importante negociar acuerdos de negociación adecuados con notas técnicas robustas, mucho más en el marco legal actual, es clave que más allá de taxonomías de moda (como el pago global prospectivo), se entiendan las realidades territoriales y se hagan adecuados estudios de oferta/demanda con integración efectiva de rutas. La modalidad de contratación debe venir al final y no antes de este ejercicio.
Le puede interesar: ONU: mil millones de personas con discapacidad no cuenta con tecnología de asistencia
Finalmente, el tercer elemento esencial pasa por los datos, la analítica y el modelo de medición. Es de vital importancia que unos y otros actores tengan la suficiente gobernanza de datos en sus instituciones para pasar a niveles de bidireccionalidad. Las matrices de indicadores deben ir más allá de la obligatoriedad para enfocarse en métricas del modelo en estructura, proceso, resultado y experiencia. De igual forma el nivel de madurez empresarial debe ser tal que pueda compartirse datos para genera información de utilidad dual, con el fin de hacer optimizaciones agiles de los procesos y finalmente generar modelos predictivos compartidos para llevar la gestión integral del riesgo en salud a niveles de inteligencia híbrida (ver imagen).
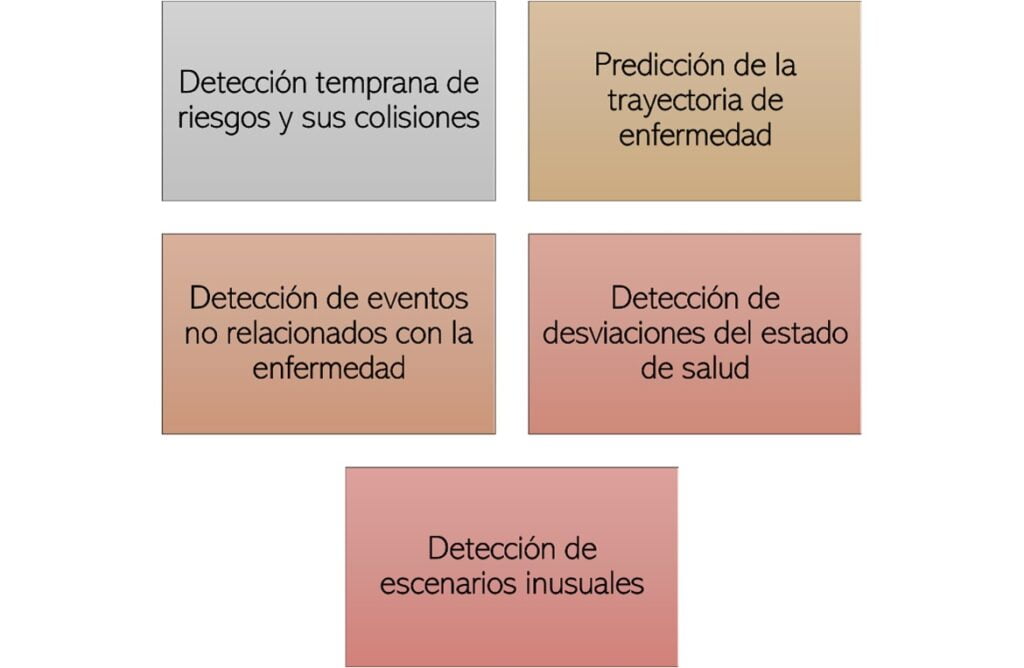
No olvide leer: Tendencias HEOR 2022-2023 (Investigación en Resultados y Economía de la Salud) – Parte 3
En conclusión, los aseguradores y prestadores deben moverse como empresas futuristas en el presente, entendiendo que las dinámicas del sector salud son muy diferentes a las tradicionales. El mayor activo de los aseguradores será su estructura técnico-científica mientras el de los prestadores será su gobierno clínico; pero unos y otros deben invertir en mejores datos, mejores métricas, automatización inteligente y especialmente en un cambio cultural, en ser organizaciones ágiles.
Ojalá transformemos la ecuación actual:
EAPBs ÷ IPS
En otra mucho mejor:
EAPBS + IPS
Le puede interesar: Inicia el piloto de MIPRES 3.0: conozca los principales cambios



















