En el 2008 la corte constitucional a través de la sentencia T-760 ordenó a las entidades responsables de la salud en Colombia corregir las fallas que presentaba el sistema de salud pública. La corte acumuló 22 acciones de tutela, al fallarlas, determinó que esos casos representaban violaciones recurrentes provocadas por problemas estructurales. La sentencia marcó un punto de partida para nuevas transformaciones en el sistema de salud pública
De estas 22 tutelas, 20 fueron interpuestas por los ciudadanos a quienes se le vulneró el derecho a la salud y 2 por la EPS Sanitas en contra del Consejo Superior de la Judicatura y del Ministerio de la Protección Social para solicitar claridad respecto a las reglas de recobro por prestaciones no incluidas en el POS, ante en ese entonces, llamado el Fondo de Solidaridad y Garantía (Fosyga)
A medida que estas tutelas fueron llegado a la Corte, se fueron acumulando con un doble propósito: tener una muestra lo más comprensiva posible del tipo de problemas que han llevado a los tutelantes a acudir a la justicia constitucional para obtener la satisfacción de sus derechos. De otro lado la acumulación de procesos permite a la Corte analizar diferentes facetas del derecho a la salud y valorar sus implicaciones siempre con la finalidad de garantizar el goce universal, equitativo y efectivo de este derecho.
Como resultado de esta visión de conjunto, tanto de los problemas de regulación como de las facetas del derecho a la salud, la Corte identificó dos tipos de problemas jurídicos a resolver.
También puede leer: Chile promueve los remedios bioequivalentes
Problemas jurídicos concretos
- Desconocer el derecho a la salud especialmente una entidad encargada de garantizar la prestación de los servicios requeridos, cuando no se autoriza a una persona o niños y niñas, por no poder costearlo por si misma, y por el hecho de que no se encuentra incluido en el plan obligatorio de salud o por que la vida o integridad de la persona no dependa de la prestación del servicio.
- Desconocer el derecho a la salud especialmente una entidad encargada de garantizar la prestación de los servicios requeridos cuando fue ordenado por un médico que no está adscrito a la entidad respectiva, pero es especialista en la materia y trataba a la persona.
- Desconocer el derecho a la salud de una persona, una entidad encargada de garantizar la prestación de los servicios de salud al interrumpir el suministro de estos, porque ya transcurrió un mes luego del momento en que la persona dejó de cotizar, en razón a que ahora es desempleado.
Problemas jurídicos generales
Estos problemas hacen referencia a cuestiones de orden constitucional que tienen que ver con la regulación del sistema de protección del derecho a la salud, que afectan la posibilidad de que éste sea gozado efectivamente por las personas. En total se expidieron16 órdenes de carácter general (puede consultar el documento al final) que le dicen al Estado y a las autoridades en salud como debería operar, y que asuntos deben regularse en el futuro para que el sistema mejore.
La sentencia T-760, es un punto de partida que resume los principales problemas del sistema de Salud desde la Ley 100 de 1993; está sentencia generó una serie de cambios en la estructura del Sistema de Salud, y gracias a ella se empieza a observar a la salud como un derecho fundamental autónomo.
¿Cómo se observaba antes el sistema de salud?
Con la ley 100 de 1993 la salud se observaba como un derecho público obligatorio, es decir se ofrecía, pero no necesariamente se garantizaba; por ende, la gente tenía que recurrir a la justicia para hacerlo valer, mediante mecanismos como la acción de tutela.
La ley 100 de 1993 introdujo cambios sustanciales a la Seguridad Social y al Sistema en Salud, buscando la cobertura de toda la población, pero mantuvo durante muchos años diferencias importantes entre el Plan Obligatorio de Salud del régimen contributivo y subsidiado.
Que ocurría entre 2002-2010
La sentencia T-760 hizo notar que los problemas en el flujo de recursos del sistema de salud podrían hacerlo colapsar; por ello ordenó diversas medidas relacionadas con el tema. Entre 2003 y 2009 el crecimiento anual promedio en el valor de los rembolsos por medicamentos No POS fue de 68%; la magnitud de este problema impulsó al gobierno de Uribe a declarar un “estado de emergencia social”; el Gobierno aprobó varios decretos (algunos muy criticados); sin embargo, no se incluía ningún esfuerzo de regulación a los precios de medicamentos.
Más adelante la Corte Constitucional declaro inconstitucional la emergencia social y recordó su jurisprudencia en el sentido que, sólo es posible recurrir a la emergencia social cuando se está frente a la imposibilidad o insuperable insuficiencia de las instituciones normales para solucionar la crisis que la Corte catalogó como “un problema estructural” y que venía generándose de tiempo atrás.
La Corte Constitucional con la Sentencia T-760 impartió órdenes agrupadas en seis ejes temáticos a la Comisión de Regulación en Salud (CRES) para hacer efectivos los contenidos de la Ley 1122 de 2007, especialmente en cuanto a la cobertura universal y la actualización de los planes obligatorios de salud (POS),
Entre las ordenes se destacan la Unificación de los Planes Obligatorios de Salud de los regímenes Contributivo y Subsidiado para niños y niñas entre los cero y 12 años, y que finaliza en 2012 con la unificación para la población mayor a 18 años y menor a 60 años.
También ordenó a la CRES actualizar anualmente el POS, buscando el acercamiento progresivo de los contenidos de los planes de beneficios de los dos regímenes
En el gobierno de Santos
En este gobierno se adoptaron diversas medidas respecto a la corrupción asociada a los recobros, y en relación con el control de precios de medicamentos. Respecto al tema de corrupción, en mayo de 2011, el Presidente de la República, la Contralora General de la República, el Ministro de Salud y el Director General de la Policía anunciaron al país que durante los últimos años había existido un sistema de corrupción caracterizado entre otros elementos, por el recobro de medicamentos con sobrecostos superiores al 1.000 por ciento a pagos de personas que no estaban identificadas, o no existían y cobros a nombres de otras personas que nunca recibían tratamientos. Ello condujo a intervenciones de control en diversos niveles incluida la reacción del sistema penal y la intervención de algunas aseguradoras por parte de la Superintendencia de Salud
Impactos posteriores al sistema de salud
Bajo el Gobierno de Santos se impusieron diversas reformas al sistema de salud y algunas de las propuestas han estado influenciadas por lo señalado en la sentencia T-760. En particular se destaca la Ley 1438 de 2011 y diversos proyectos de ley estatutaria presentados por el Gobierno y algunos congresistas.
Respecto a la Ley 1438 de 2011, buscaba fortalecer el sistema de salud, mediante medidas como la Atención primaria en salud (APS), mejoramiento en el sistema de información y nuevas funciones a la Superintendencia de Salud. También el hecho que el plan de beneficios debiera actualizarse cada dos años.
Para el 2013 se presentó un nuevo proyecto de reforma que incluye la eliminación de la integración vertical y la disminución de la intermediación financiera por parte de las EPS. En particular las EPS solo serian gestoras de servicios de salud. La afiliación y manejo de fondos estaría a cargo de una nueva entidad estatal. Este proyecto legislativo no prosperó.
Sobre el Plan de Beneficios en Salud PBS
La atención integral del PBS apenas comenzó a realizarse en 2009, quince años después de expedida la Ley 100, en desarrollo de la Sentencia T-760; antes solo se reconocieron algunas inclusiones puntuales derivadas de solicitudes individuales o de agremiaciones.
En cuanto a la Unificación del PBS, la Comisión de Regulación en Salud (C.R.E.S) estableció que a partir del 1 de octubre de 2009 los afiliados al régimen subsidiado con edades entre 0 y 12 años disfrutarían del mismo plan del régimen contributivo. Luego de varias medidas similares en 2012 se puso en marcha la unificación de PBS para toda la población del país.
Siete años después se aprueba la histórica Ley 1751 de 2015 conocida como Ley Estatutaria que garantiza el acceso a la salud como un derecho fundamental.
Paradójicamente aumenta la cobertura, pero sigue habiendo un aumento de las tutelas, como puede verse en la siguiente gráfica
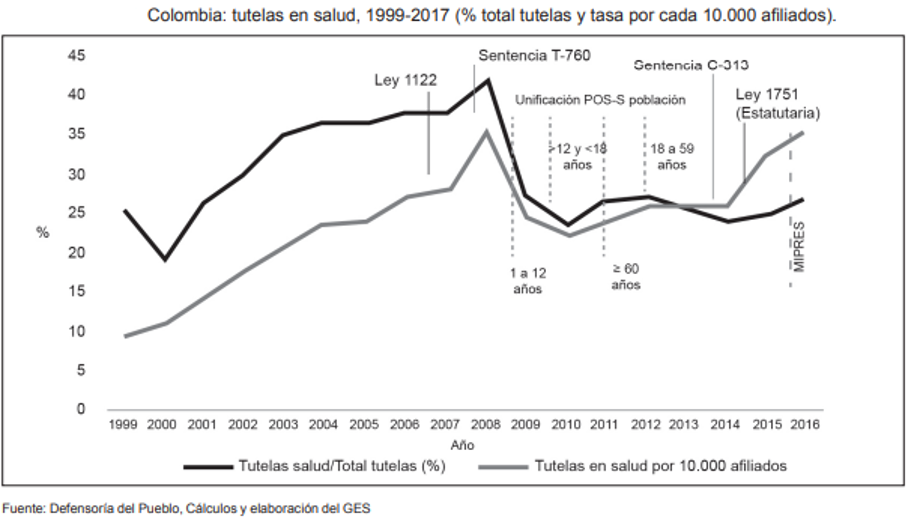
La sentencia T-760 constituye un hito en la historia del Sistema de Salud colombiano, y da cuenta de como ha evolucionado la política pública en salud. Por una parte, la tutela se convirtió en el mecanismo por el cual se busca garantizar el derecho a la salud, en lo que se refiere al acceso. Por otro lado, la Sentencia T-760 se convierte en una expresión del papel que ha jugado la Corte en la construcción de las nuevas políticas públicas
A continuación, algunos avances gracias a la sentencia T-760

























