Luis Eduardo Pino Villarreal M.D. Msc. MBA.
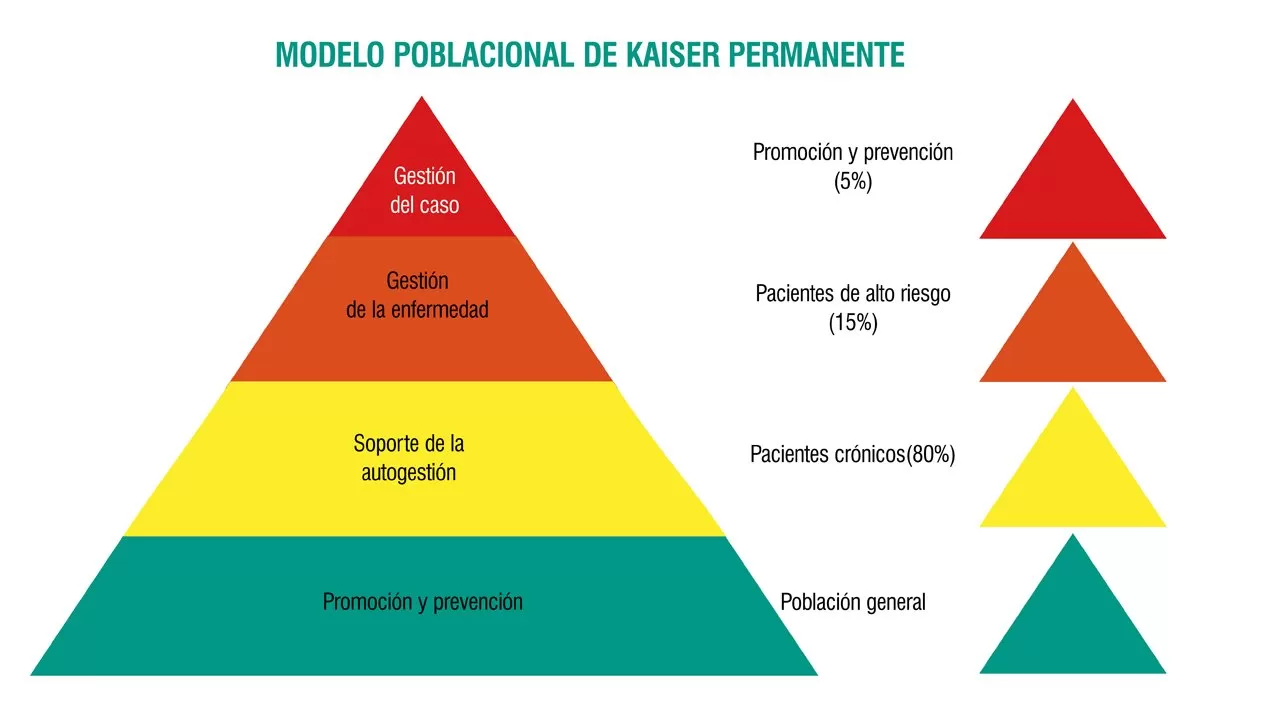
Desde el año 2004, quienes trabajamos en salud conocemos la pirámide del cuidado, diseñada por el grupo del Kaiser Permanente (una organización norteamericana enfocada en atención primaria con más de 9 millones de usuarios).
También puede leer: La ley de presupuestos máximos – visión de un médico
Esta pirámide divide a las personas con enfermedades crónicas en 3 niveles de cuidado en salud:
1. En la base se encuentra el 70 a 80% de pacientes, quienes son tratados a través del autocuidado fomentando la educación y la experticia tanto de enfermos como de cuidadores con una baja dependencia de recursos sanitarios especializados (enfoque de “Paciente Experto”).
2. En la mitad se encuentra el 25% de las personas, ellas son pacientes con necesidades más complejas de resolver en el ámbito del autocuidado y requieren atención específica para su enfermedad. En este grupo la participación de equipos multidisciplinarios integrados con la comunidad es fundamental (enfoque de manejo de enfermedad).
3. En la parte superior de la pirámide se encuentra el 5% de la población. Estos son pacientes crónicos complejos, con pluripatologías. Estos casos requieren un alto consumo mixto de servicios de salud (atención primaria, servicios sociales, servicios hospitalarios de alto nivel de complejidad etc.). El nivel de gasto de este grupo de pacientes es variable, pero se encuentra en el rango de 40 a 50% del gasto total de atenciones en salud, y es por tanto el grupo al cual los sistemas de salud tratan de manejar mediante enfoque de casos.
Centrándonos en este último grupo, los estudios demuestran que si bien los programas de enfoque de casos para ellos mejoran la experiencia de atención y los niveles de calidad en salud no se logran mejores desenlaces y menor gasto.
Recientemente, el grupo de Kaiser Permanente publicó en la revista Harvard Business Review una descripción de sus pacientes crónicos complejos (Pearl and Madvig, 2020). Esta “disección” del grupo nos permite entender, al menos parcialmente, por qué se obtienen resultados divergentes usando un abordaje de casos genérico.
Para ello se analizaron 4 millones de usuarios en el estado de California, encontrando que dentro del grupo de crónicos complejos existe una alta heterogeneidad que puede resumirse así:
Subgrupo 1: Aquellos pacientes pluripatológicos cuyas condiciones médicas pueden ser optimizadas y/o controladas mediante intervenciones múltiples (es decir el grupo originalmente descrito en la pirámide de Kaiser Permanente).
Subgrupo 2: Aquellos pacientes que han sufrido un problema de salud único, pero de alta severidad con mínimas posibilidades de retornar a la línea de base. Ejemplos de estos casos son pacientes sobrevivientes de un trauma mayor, prematuros extremos o pacientes con neoplasias agudas de mal pronóstico.
Subgrupo 3: Aquellos pacientes pluripatológicos que han sobrepasado la línea del control de la enfermedad y que solamente consumen recursos sin retorno a la salud.
Estos subgrupos tienen una distribución casi equitativa dentro del 5% de la pirámide, pero los subgrupos 1 y 2 cambian año tras año en forma impredecible. Por ejemplo, los pacientes del subgrupo 1 pasan al 3 una vez se deterioran clínicamente en forma irreversible, y los del grupo 2 desaparecen de la pirámide al morir o un pequeño porcentaje al recuperarse. Estos son los “migrantes” entre categorías. (Ver Gráfico)
Esta nueva estratificación de los pacientes crónicos complejos permite pensar que los programas de manejo de casos solamente servirían en el subgrupo 1, en donde hay menor variabilidad. Pero entonces, ¿qué hacer con los subgrupos 2 y 3?
Kaiser Permanente diseñó para estos subgrupos un programa que denominaron Basado en Atención Primaria (Leveraged Primary-Care Model), en el cual utilizando recursos tecnológicos (incluyendo elementos de inteligencia artificial, internet de las cosas y machine learning), personal con nivel básico de entrenamiento (similares a promotores de salud) y un elemento de gestión farmacéutica muy efectivo lograron disminuir el consumo de servicios hospitalarios de estos pacientes en forma importante, específicamente tasas de hospitalización. Este modelo además debe tener un fuerte componente comunitario y de cuidados paliativos en casa ya que como se describió la posibilidad de lograr niveles adecuados de salud en estas personas es casi nulo.
En nuestro país, debido a múltiples factores derivados de modelos fragmentados e ineficientes para la gestión del riesgo del paciente crónico complejo, es muy posible (no hay datos) que la mayoría de esta población se ubique en el subgrupo 2 (35% para el Kaiser Permanente). Esto nos debe llevar a replantear las actividades de enfoque de caso y enfoque de enfermedad que tradicionalmente se han ejecutado en estos pacientes por unas de siguiente nivel que integren las dimensiones sanitarias, sociales y comunitarias mediante herramientas de optimización de recursos.
Es importante también, con esta estratificación del paciente crónico complejo, un nuevo enfoque de indicadores para los subgrupos 2 y 3, que tendrán como principal objetivo el cuidado en salud enfocado a una mejor transición a lo inevitable y evitar así el uso de recursos que no tendrán un impacto real. En el subgrupo 1 por el contrario, deberán
intensificarse las actividades de cuidado que permitan retornar a dichos pacientes al mejor nivel lograble de salud. Estos indicadores deberían ser diseñados y medidos en forma conjunta con los prestadores, los pacientes y la comunidad. El ICHOM (Instituto para la Optimización de la Salud – Desenlaces reportados por el Paciente) es una iniciativa global muy interesante, que en un buen grupo de enfermedades tiene ya un listado de nuevos indicadores pragmáticos para el redireccionamiento de los programas en este grupo de pacientes.
La salud es una construcción multidimensional, un recurso autogestionable por individuos y comunidades para enfrentar la vida. Es por ello impensable que solamente el uso de recursos sanitarios pueda tener un impacto global. En salud pública como en todo, tenemos que pensar diferente y enfocar los recursos en forma inteligente, pragmática, coordinada y creativa para poder enfrentar los inmensos retos venideros. De otra forma la sostenibilidad será solo una ilusión.