Este artículo escrito por el Dr. Juan Carlos Giraldo resume las perspectivas clave desde las que se ha abordado la pandemia de Covid-19 en Colombia, dividiendo en 10 los factores que se han abordado desde la gestión pública y privada.
Desde el inicio de la pandemia por COVID-19, la sociedad global ha visto cómo muchos conceptos, instituciones y conocimientos se han sometido a una extraordinaria presión. Ello ya desencadena evoluciones y replanteamientos que, muy probablemente, se quedarán como piezas fundamentales de las nuevas formas de hacer las cosas en el presente y en el futuro inmediato. A continuación, se plantean algunos aspectos, resumidos como palabras clave, que ilustran algunos de los más destacados asuntos a observar.
Prioridad
Desde el principio del 2020, ha sido claro cómo el discurso de los gobiernos y la agenda de las sociedades súbitamente empezó a tener como centro a la pandemia, a los sistemas de salud, a la terapéutica, a la epidemiologia y a la salud pública.
Un ejercicio de comparación global nos muestra cómo los tradicionales indicadores económicos, que habían dominado la vida pública de las últimas décadas, cedieron su espacio a indicadores provenientes de nuestra técnica sectorial. Número de casos, número de pruebas diagnósticas, tasas de letalidad, índices de diseminación, cifras de recuperados, números de camas de cuidado intensivo, porcentajes de ocupación, porcentajes de disponibilidad, entre muchos otros, hoy parecen ser indicadores más importantes que las tasas representativas del mercado, las tasas de desempleo o los precios de las commodities más sensibles para cada uno de los países.
Y así como esos indicadores son los que conforman la primera página de las noticias, el mundo ha visto cómo las siguientes páginas, que es donde se dan los debates, también son muy semejantes en distintas latitudes. Hablar de confinamiento o de aislamiento social y físico y de cierre y apertura de fronteras es una constante que va y viene en nuestro país y en otras regiones. De igual manera, ha sido centro de discusión la escasez de los elementos de protección personal, la adquisición de ventiladores, la necesidad de estudiar formas alternas para financiar hospitales a la mitad de su capacidad, el dilema economía vs la salud, los estados de excepción y la restricción a las libertades individuales, entre muchos otros asuntos.
Que la actualidad se volvió simétrica, es un hecho, y que la agenda de preocupaciones es muy parecida en todo el mundo, también lo es. Debe destacarse que los sistemas de salud súbitamente recuperaron su protagonismo y le recordaron a gobiernos y poblaciones la importancia que tienen. Queja constante ha sido que la salud siempre esta relegada a las últimas páginas de los programas de gobierno; pues bien, en esta ocasión la mala noticia de la pandemia empieza a servir para reubicar a los sistemas de salud como factor crucial de supervivencia de las sociedades y al sector hospitalario como activo estratégico sanitario, pero también como un valor central de la seguridad de los países.
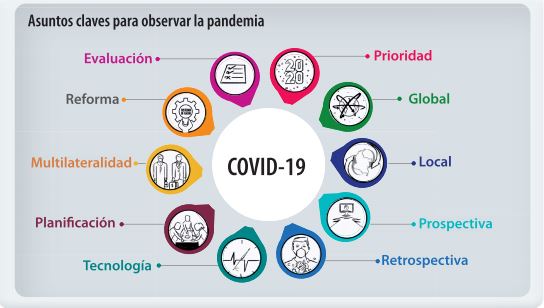
GLOBAL
Durante las últimas décadas, la humanidad ha dedicado grandes esfuerzos para desarrollar un bien superior y esquivo, que es la globalización. Y si bien el concepto al interior trata de ser totalizante, la verdad es que los grandes énfasis se han puesto pensando en el comercio, la economía, las fi nanzas; en una palabra, en el dinero.
Lo que hasta el momento nos muestra la COVID-19 es que también era factible —y deseable— la globalización de la salud. Pero, con el avance de la pandemia, lo que empieza a ser evidente es que lo que se ha logrado es una completa globalización patológica. Todas las regiones del mundo, en mayor o menor medida, están siendo afectadas por la enfermedad, y dentro de ellos ciertas poblaciones, con mayores vulnerabilidades, se están llevando la peor parte.
Asociado a lo anterior debe observarse el impacto que esto va teniendo en la lucha contra la desigualdad. Esta pandemia hará retroceder décadas lo hasta ahora alcanzado porque afecta a los más vulnerables —una obviedad—, pero también porque, en la búsqueda de remedios globales, el concepto falló y lo que se generó fue una auténtica guerra comercial entre países. Los productores, los generadores de ideas y los más ricos, de todas las formas imaginables, ejercieron sus poderes para tratar de acaparar la mayor parte posible de dotaciones, equipos, medicamentos, pruebas o elementos de protección, en detrimento de países ubicados en otros percentiles o en bloques menos potentes. Hay excepciones notables a lo anterior, algunas misiones humanitarias, donaciones, transmisión de conocimiento y dotación, pero esas generosidades fueron brotes.
La clave del éxito será aceptar, por un lado, la validez de lo que la máquina del tiempo nos trajo del futuro, pero, por el otro lado, poderlo combinar y asimilar con los métodos —desarrollados a lo largo de siglos— que nos han traído hasta acá.
La globalización ha fallado y las instituciones creadas para tratar de predecir o enfrentar los choques externos hasta ahora se han quedad cortas en su capacidad para influenciar un comportamiento de especie ante el desastre menos egoísta y, si se quiere, más altruista.
Se ha pensado que, habiendo superado en muchos países el primer golpe de la pandemia (la primera ola y el primer rebrote), estaríamos más cerca de una actuación global más sensata. Sin embargo, al analizar lo que viene sucediendo en la discusión sobre la vacuna contra el SARSCoV-2, no es mucha la esperanza de un cambio próximo. La política y la economía juegan a la globalización, y no lo logran. La globalización patológica que nos llegó debería obligar a un cambio de la humanidad. Ya ha quedado claro que los choques externos económicos se pueden enfrentar y paliar, no así los choques externos en salud. Seis meses de pandemia han puesto de cabeza el supuesto orden global que existía.
También puede leer: Revista Nature destaca las 10 personalidades más importantes en la salud mundial
LOCAL
Este concepto se relaciona íntimamente —por defecto— con el anterior. Es una palabra desdeñada que se tiene que revisar y actualizar. La historia reciente muestra que lo local se le ha entregado en gran medida al funcionamiento de los mercados y estos, especialmente los sanitarios, creyeron a ciegas en la globalización. Lo que hoy nos demuestra la COVID-19 es que no desarrollamos de manera suficiente ni mantuvimos, protegimos e incentivamos las capacidades locales y, por eso, y rápidamente, ante el aumento de demanda de insumos y bienes necesarios para enfrentar la pandemia, no tuvimos las respuestas completas y el desabastecimiento llegó, con sus correlativos brotes de acaparamiento y especulación. Los ejemplos son múltiples, algunos más evidentes que otros, pero dos fueron especialmente visibles en Colombia: la escasez de elementos de protección personal y la insuficiente dotación de ventiladores.
Es el momento para llamar a la acción a la industria sanitaria local y a los gremios de la producción nacionales y por supuesto al Gobierno con medidas de incentivo y protección de la industria local. Si esta lección se aprendió, se tiene que enmendar el presente con una campaña de abastecimiento local, con una reconversión que permita aprovisionar una reserva estratégica sectorial que nos proteja ante los siguientes choques sanitarios.
La soberanía sanitaria de un país no se garantiza acudiendo a la globalización, a los mercados foráneos. La COVID-19 mostró que es un error abandonar lo local, pues cuando todos los países atraviesan por las mismas dificultades, nadie va a ayudar desde afuera, y, por ende, la única respuesta está adentro.
PROSPECTIVA
Respecto al modelo de atención sanitario, la COVID-19 está teniendo un efecto de máquina del tiempo. En dirección prospectiva, se “ha encargado” de demostrar la utilidad y sobre todo la validez inmediata de métodos que se consideraba factible que llegaran, pero en un mediano plazo; específicamente, el viraje a la atención domiciliaria para ciertas patologías, en especial las crónicas; al mayor volumen de lo ambulatorio y a la incorporación con más vigor de algunos elementos de la telemedicina. Ninguna de estas herramientas es nueva, pero la fuerza de las circunstancias súbitamente las ha traído a la operación ordinaria del sistema de salud.
Termina la COVID-19 venciendo la resistencia al cambio de muchos dirigentes, que creían que a esto solo se llegaría después de agotar el modelo tradicional. No sobra recordar que, en nuestra agenda de transformación institucional denominada “Hospital 360°”, ya se venía mostrando una senda de cambios, compuesta por los ejemplos que se refieren y una decena más de alternativas de gestión. Parte de esa agenda hoy ha llegado desde el futuro.
RETROSPECTIVA
El concepto máquina del tiempo quedaría incompleto si no pudiera traer el pasado al presente. En la pandemia esa ha sido otra de las circunstancias a destacar. Durante décadas algunos sistemas de salud han evolucionado a un desarrollo de muy lujosos aparatos asistenciales, basados en alta complejidad, gran especialización y procesos asistenciales cada vez más elaborados. En esos sistemas hablar de promoción y prevención, de medicina preventiva, de salud pública, parecía un anacronismo. Pues bien, la COVID-19 está demostrando que la atención primaria en salud indudablemente es la base de cualquier sistema de salud sano. El lenguaje de hoy así lo demuestra: estamos hablando de búsqueda de contactos, cercos sanitarios, tamizajes, medidas de higiene básicas, distanciamiento social, cuarentenas, entre muchos otros conceptos, todos ellos capítulos constantes de los manuales clásicos de salud pública.
La atención primaria en salud (APS), un concepto despreciado por muchos, fue traído al presente por esta coyuntura, y sin lugar a duda nuevamente demuestra su valor estratégico y su utilidad práctica. A pesar de los desenlaces fatales que ha traído esta enfermedad, son muchas las vidas que se han podido salvar con la intervención de hospitales, clínicas, prestadores de salud y equipos asistenciales. Pero en términos de colectividad es mucho mayor el impacto que se viene logrando a través de las sencillas medidas de evitación y advertencia que integran el núcleo de la APS. Educación, fomento, promoción, prevención (en todas sus fases) hoy llegan del pasado y están más vivas y son más útiles que nunca.
TECNOLOGÍA
Los sistemas de salud han encontrado que, con respecto a la tecnología, la clave es el balance entre sus diferentes niveles. El descubrimiento es que no hay tecnología de primera o de quinta categoría: a la hora de enfrentar la pandemia, todo es necesario. Pero esto no era tan evidente al principio de esta época. Muchos tomadores de decisiones creyeron que el éxito se conseguiría solamente eliminando el atraso en la dotación de equipos en la alta complejidad hospitalaria y echando a andar más unidades de cuidado intensivo. Con el paso de los días se hizo evidente que la ausencia de dispositivos o elementos de tecnología básica, como guantes, caretas o máscaras, haría inviable cualquier tipo de operación a mayor escala de los servicios.
De igual manera, con la COVID-19 se ha recordado que hay técnicas ancestrales que literalmente salvan más vidas que los sistemas y aparatos más sofisticados. El ejemplo es, hoy, verdad de a puño: el lavado de manos, base de cualquier esquema de higiene y seguridad, emerge nuevamente como tecnología salvavidas y compite estrechamente el primer lugar con las máscaras. Colateralmente, este virus sirvió como refuerzo y mecanismo de adherencia de todo nuestro personal al lavado adecuado de manos y sirvió para arrancar una campaña universal que, si logra convertirse en cambio de cultura, dará réditos a futuro en la prevención de infinidad de patologías. Cara y sello de una calamidad.
Y no debe quedarse afuera una reflexión dentro de este mismo concepto, que tiene que ver con otro paradigma de la buena tecnología sanitaria: la vacuna. Todos los movimientos que preconizan la inutilidad o, peor aún, el peligro de las vacunas, pues aquí tienen una tremenda prueba piloto, con resultados contundentes, de cómo sería un mundo sin vacunas. En este tipo de aspectos no podemos dudar que la tecnología sí es imprescindible y se debe avanzar a una respuesta rápida, coordinada y ojalá también prospectiva, de manera que, cuando llegue la próxima pandemia, ya tengamos avances genéricos para enfrentarla.
PLANIFICACIÓn
La avalancha de sucesos que desencadenó la pandemia ha obligado a todas las instancias que la enfrentan a reaccionar de la mejor manera posible. Desde el alto Gobierno, pasando por las autoridades regionales, hospitales y clínicas, y de ahí al recurso humano, se ha tenido que tomar decisiones con la información disponible y con la mejor intención de acierto. Y si bien aún se avanza en medio de una casuística creciente en muchas partes del país, la mayoría de las acciones que se han emprendido tienen resultados positivos o los desenlaces no han sido tan graves como se había estimado en los escenarios iniciales.
Aumento notable de oferta de servicios especializados, habilitación de numerosos laboratorios, crecimientos en capacidades diagnosticas, por citar unos ejemplos, se dieron en periodos temporales muy cortos. Los tradicionales y lentos procesos de diseño, presupuestación, aprobación, interventoría, etc., se tuvieron que acelerar para resolver una situación que amenaza con hacer colapsar las estructuras del sistema de salud, del Gobierno y de la sociedad. Las entidades públicas y privadas (hablando de hospitales) se juntaron y trabajaron en red; las entidades territoriales asumieron transitoriamente el control administrativo sobre servicios de algunas instituciones privadas, sin dañarlas ni expropiarlas; presupuestos de emergencia han sido dispuestos y se crearon apoyos para mantener capacidades disponibles en las entidades hospitalarias; y todo esto sin mediar los que ya eran tradicionales esquemas de planificación lentos, abstrusos, teóricos, que arrojaban frecuentemente conceptos negativos para muchos de los proyectos.
Son muchas las evidencias que demuestran que las instituciones hospitalarias entendieron el momento y rápidamente hicieron adecuaciones de toda índole para actuar a favor de la gran cantidad de enfermos que empezaron a acudir a los servicios.
La teoría general de proyectos reza que cada paso en la formulación de proyectos es una compra de certidumbre. Pues bien, lo que estamos viendo ahora no contradice ese principio. Simplemente nos hace entender que las metodologías o las modas administrativas no pueden estar por encima del objetivo de la planificación, que es ayudar a encontrar las mejores alternativas disponibles para satisfacer las necesidades reales de la sociedad. Queda esta enseñanza para el futuro: se puede planificar adecuadamente y decidir lo mejor posible, pero eso no debe ser un proceso eterno. La obsesión por la excelencia en los datos es loable, pero la lógica diría que lo que se debería conseguir es la excelencia en las decisiones con los datos que estén disponibles.
También puede leer: Posible autorización de emergencia a medicamentos covid-19 en Colombia
MULTILATERALIDAD
Si bien la globalización ha sido inferior al reto y lo local tampoco lo ha hecho mejor, la humanidad no puede abandonar el intento de trabajar en búsqueda de una respuesta coordinada como especie. La diplomacia sanitaria también ha estado bajo prueba en esta época y los organismos del sistema de Naciones Unidas han respondido de una manera decorosa, aunque no exenta de críticas y “oportunidades de mejora”. La Organización Mundial de la Salud tiene que reinventar algunas de sus funciones, pues, si bien es el referente de autoridad sanitaria mundial, debería aspirar a expedir órdenes vinculantes para los países en momentos de alerta global como el que afrontamos. Las noticias de muchas partes del mundo no son alentadoras. Es inaudito observar negacionismos en estos momentos, pero, aún peor, incomprensible el debate sobre una vacuna, movido no solo por el conocimiento técnico y científico, sino por los rumores de pugna comercial o política. La OMS, con su credibilidad, debería ser árbitro y autoridad de cierre.
De otra parte, lo multilateral en salud debería utilizar herramientas empleadas por otros organismos, como el Fondo Monetario Internacional. Las líneas de crédito de emergencia que dispone esa entidad para los choques externos de la economía también deberían estar disponibles en la OMS para los choques externos patológicos como el que enfrentamos actualmente.
EVALUACIÓN
En los últimos meses el sistema de salud ha sido casi que obligado a pasar al tablero. Podemos afirmar que estamos siendo examinados en la actitud, en la respuesta, en los procesos y en los resultados que vamos consiguiendo, como sistema (integralmente) y como actores (individualmente).
Un examen sorpresivo, pero pertinente. Desde los hospitales se puede afirmar que ha existido reacción, adaptación y respuesta. Son muchas las evidencias que demuestran que las instituciones entendieron el momento y rápidamente hicieron adecuaciones de toda índole para actuar a favor de la gran cantidad de enfermos que empezaron a acudir a los servicios. Cambios en estructura e infraestructura, protecciones extendidas al personal, modificación de modelos de atención y protocolos, ampliaciones de planta de personal, entre muchas otras gestiones, se pueden destacar; todo con el objetivo de no ser inferiores al reto, de preparar los servicios para enfrentar el tsunami patológico que todavía atendemos.
Nuestra institucionalidad hospitalaria ha estado a la altura de la situación. Sin duda, los sistemas de salud en general no estaban preparados para atender una pandemia, pero en nuestro país, podemos afirmar que las Instituciones hospitalarias han respondido: las puertas han estado abiertas, los usuarios se han atendido sin miramientos o limitaciones a relaciones contractuales con las entidades a las que se encuentran afiliados, inclusive ante la falta de pago oportuno de las atenciones, el factor determinante y la ruta de atención la ha marcado, la necesidad de los pacientes y la respuesta oportuna a sus requerimientos de salud.
Ante la alerta, los hospitales liberaron capacidades en una muy difícil primera fase de expansión interna; ante la crisis —de la mano con el Gobierno nacional y algunos locales— avanzaron a la expansión externa, ampliando la capacidad existente; y ante la eventual llegada del desastre de una capacidad disponible copada, diseñaron y habilitaron una discreta “fase última” de reexpansión interna. El medidor natural de las atenciones ha denotado que no es en la IPS en donde el usuario ha encontrado barreras o limitaciones en su atención. Juzgará la población y las autoridades, pero el sector hospitalario dio el paso al frente con su talento humano y actuó como todos esperaban que así lo hiciera.
Esa misma evaluación se debe hacer a los demás actores del sistema. Se puede afirmar
que el Gobierno nacional ha conducido una respuesta coordinada y basada en el conocimiento científico, en la tecnología disponible y con los recursos existentes. Aún es prematuro dar un juicio rotundo, pero se avanza y hay opciones de corregir algunos rumbos y mantener otros. Sobre los gobiernos locales hay opiniones divididas, aunque la buena fe en las actuaciones parece ser el común denominador, así las formas y los métodos no sean fáciles de unificar. Se verán los resultados regionales y ahí se podrá dar un veredicto. Respecto de sociedades científicas y talento humano en general también se pueden encontrar elementos claros para afirmar, desde ya, que se ha venido dando una intervención seria, profesional, comprometida y ética. De eso da fe la inmensa cantidad de pacientes atendidos y recuperados.
Hay otros actores que deben evaluarse a profundidad: aquellos que han tenido que ser “aconductados” a decreto limpio – y aun así no han respondido -, todos los que dicen que hacen sin que se vean los impactos, o aquellos que han aprovechado el estado de calamidad para seguir en prácticas egoístas, tienen que ser expuestos y sometidos a escrutinio. A propósito del sentido de humanidad que tanto se pregona y anhela en estas situaciones, ha resultado por decir lo menos, desconcertante, que primen en algunos casos, la conveniencia contractual o financiera y que las necesidades de la población estén en un segundo plano o que el resultado del ejercicio contable sea el que marque la ruta a seguir.
Más temprano que tarde la evaluación arrojará resultados. Aquí se va a saber si los gobiernos, los aseguradores de salud y laborales, los hospitales, el talento humano, la industria y todos los eslabones son útiles o inútiles en el sistema. Indudablemente, los que hayan demostrado que agregan valor y son útiles, podrán seguir al siguiente sistema; los que sean pasivos, inútiles o apáticos, van a desaparecer de los sistemas de salud que vendrán después.
REFORMA
De la evaluación anterior derivarán decisiones. Es probable que la COVID-19 pase a la historia no solo como lo que es en la superficie. Tal vez sea recordada como un gran motivo reformador de los sistemas de salud en el mundo. La COVID-19 precipitó la crisis, confrontó los paradigmas y agitó las estructuras. Los sistemas de salud en nuestros países no van a ser iguales después de esta pandemia y se van a tener que reformular para poder enfrentar las secuelas que nos quedarán y las siguientes oleadas patológicas, emergentes y reemergentes.
Los sistemas de salud inmediatos deben ser: más resolutivos, centrados en resultados; más sencillos, con estructuras más delgadas y con los agentes imprescindibles; más automáticos, con transacciones mínimas y transparentes; más equilibrados, con las tecnologías en sus justas proporciones; más prevencionistas, activos, flexibles; y que estén diseñados tanto para enfrentar lo cotidiano, como también estos enormes retos.
De este momento de crisis se tiene que salir con la convicción que no podemos seguir actuando igual. En salud, la nueva normalidad no puede ser igual a la vieja anormalidad.
P.D.: Aparte de todo lo mencionado, también hay una reforma —“nueva forma”— de la actuación humana. Se ve llegar el cambio etnográfico: la manera de relacionarse, de viajar, estudiar, convivir, crear nexos, familias y sociedades. Esto es un cambio que todavía no se alcanza a entender, pero basta observar actos humanos tan sencillos de contacto físico, como un saludo, para dimensionar la profundidad del concepto “reforma”.