Descargue aquí la Resolución 0347 de 2026 al final del artículo
El Ministerio de Salud y Protección Social expidió la Resolución 0347 de 2026, por medio de la cual se establece la Estrategia Nacional para el Cuidado Integral de la Salud en personas con conducta suicida, se emiten directrices para su implementación en el territorio nacional, y se dictan otras disposiciones. La norma determinó que sus disposiciones aplican en todo el país para entidades territoriales, prestadores de servicios de salud públicos, privados y mixtos, EPS o entidades que hagan sus veces (y entidades adaptadas), y la Superintendencia Nacional de Salud.
El marco incluye referencias internacionales y nacionales sobre el evento; se citó que en el mundo “cada año 726.000 personas se quitan la vida, equivalente a “una muerte cada 40 segundos (OPS, 2024)”, y que el suicidio es la tercera causa de defunción entre personas de 15 a 29 años. En el plano interno, se incorporó el dato de Medicina Legal sobre 2023: 6,59 casos por 100.000 habitantes, equivalente a 3.195 casos.
Ámbito de aplicación y definiciones para la Estrategia Nacional
La resolución delimitó desde el inicio a quién obliga y sobre qué conceptos se organiza. El ámbito de aplicación listó expresamente a los actores responsables y dejó la estrategia con alcance nacional para la gestión territorial y la prestación de servicios.
En el componente conceptual, definió conducta suicida como los pensamientos o conductas que llevan al acto de quitarse la vida intencionalmente, clasificable en ideación, intento suicida y suicidio. La ideación suicida quedó descrita como pensamiento o idea de querer poner fin a la propia vida, de forma pasiva (sin método ni plan) o activa (con planes concretos y detallados).
En esa misma línea, la norma definió la continuidad del cuidado como un proceso integral que asegura una experiencia “organizada y sin rupturas” al transitar entre servicios, favoreciendo además la integración con servicios de cuidado a cargo de otros sectores. La Atención Primaria en Salud (APS) quedó como estrategia de operación, orientada a atención integral e integrada desde salud pública, promoción, prevención, diagnóstico, tratamiento y rehabilitación, con acciones universales, territorializadas, sistemáticas, permanentes y resolutivas, incorporando elementos culturales y territoriales y reduciendo barreras de acceso.
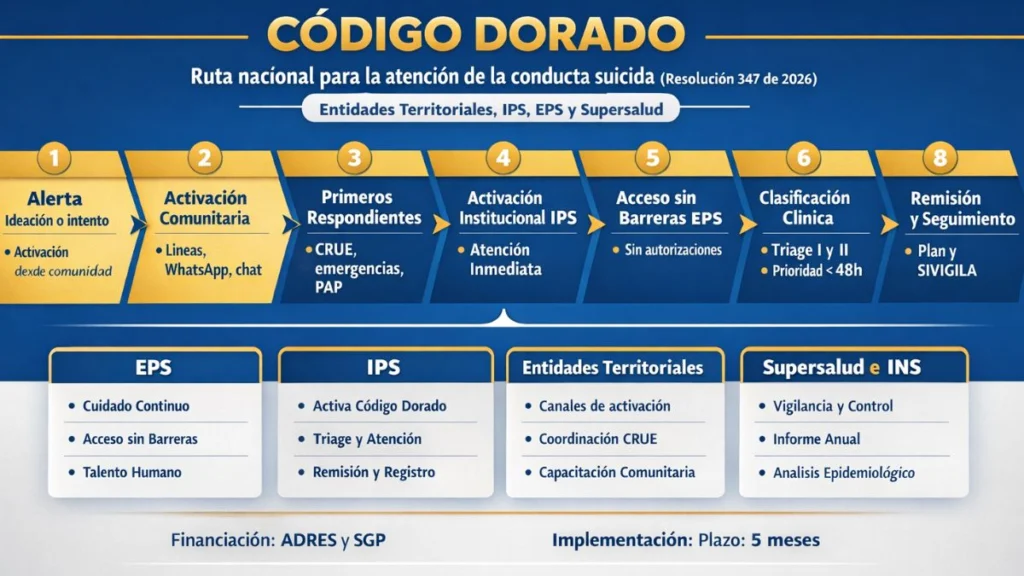
¿Cómo opera el Código Dorado en la respuesta comunitaria e institucional?
El eje operativo creado por la resolución fue el Código Dorado de emergencias clínicas y comunitarias, definido como un protocolo de atención “inmediata, integral y articulada” frente a casos de conducta suicida, incluyendo ideación o intento, en ámbitos clínico y comunitario, con articulación interdisciplinaria entre actores del territorio.
El Ministerio dispuso que emitirá lineamientos para la activación comunitaria del Código Dorado, con el fin de facilitar la adaptación e implementación por parte de las entidades territoriales, y señaló que esos lineamientos serán publicados en medios oficiales.
Activación y coordinación previstas en la resolución:
- Activación comunitaria: las entidades territoriales deben establecer acciones según capacidades territoriales y garantizar que cualquier actor comunitario (ciudadano, líder comunitario, líder religioso, institución educativa, familia, entre otros) pueda activar el Código Dorado mediante líneas de emergencia o teleorientación definidas por el territorio; se pueden incluir canales alternativos como WhatsApp, chat web y aplicación móvil.
- Capacidades comunitarias: se ordenó generar capacidades en primeros auxilios psicológicos e intervención en crisis a nivel comunitario.
- Activación institucional: los prestadores deben establecer el protocolo para activar el Código Dorado y garantizar una atención inmediata, continua e integral para personas con conducta suicida.
- Sin trámites que retrasen la atención: se estableció que las EPS deben garantizar que sus prestadores implementen el Código Dorado y que la prestación de servicios de salud mental opere “sin barreras administrativas”, “sin requerimientos de autorizaciones previas” ni trámites que retrasen la atención oportuna.
- Primeros respondientes: la entidad territorial debe garantizar que CRUE, bomberos, defensa civil, cruz roja, autoridades cercanas disponibles y otros organismos se consoliden como primeros respondientes; deben contar con entrenamiento en primeros auxilios psicológicos y coordinar respuesta inmediata con profesionales de salud mental, equipos de atención primaria y ambulancias para remisión prioritaria a urgencias.
- Adaptación diferencial: las acciones deben adaptarse según enfoque territorial, pertenencia étnica, género, curso de vida y condición de vulnerabilidad, conforme al parágrafo previsto.
Ruta clínica, remisión y reporte en salud pública
En el componente clínico, se ordenó que los prestadores clasifiquen la conducta suicida en Triage I (intento) y Triage II (ideación activa, con método y plan específico). Para ideación específica sin método ni plan, se dispuso consulta externa prioritaria en un máximo de 48 horas, tanto en urgencias como en consulta externa, atendiendo el estado físico y mental de la persona.
La activación del Código Dorado, en servicios de urgencias, debe implicar de manera simultánea y coordinada estabilización y evaluación clínico-somática; además, se estableció que ningún usuario puede ser remitido a salud mental sin descartar ni tratar condiciones orgánicas asociadas al evento.
En el servicio de urgencias, la norma exigió garantizar valoración integral e intervención clínica inmediata por talento humano en salud disponible (medicina, enfermería, psiquiatría, psicología, trabajo social, entre otros), con capacidades para la atención en salud mental, conforme a la Guía de Práctica Clínica referida (Guía No. 60, 2017). El abordaje debe incluir pruebas de tamizaje como Plutchik, SAD PERSON, SRQ o RQC, según pertinencia, y se indicó que puede incorporarse como herramienta adicional la Escala de Calificación de la Gravedad del Suicidio de Columbia (C-SSRS) por su validez y fiabilidad para detección del riesgo.
La ruta de remisión y seguimiento quedó reforzada con dos mandatos:
- Registro adecuado y de calidad en SIVIGILA para el evento Intento de Suicidio 356, con seguimiento y reporte diario hacia el Instituto Nacional de Salud (INS);
- Regla de egreso: Ningún usuario podrá ser egresado de la atención en salud, sin haber efectuado la remisión correspondiente y otorgado el plan estructurado de seguimiento, de acuerdo con el riesgo.
El articulado también ordenó la organización de los servicios a través de la Red Nacional de Salud Mental y estableció que todos los casos ingresados bajo activación de Código Dorado deben contar con remisión obligatoria para la gestión del riesgo en salud mental, a través de las EPS o quien haga sus veces, con plan estructurado de seguimiento.
Responsabilidades, coordinación intersectorial y control
De otro lado, la resolución creó la Mesa Nacional Intersectorial para el cuidado integral de las personas con conducta suicida, con el objeto de abordar acciones de promoción del cuidado de la salud mental y prevención de la conducta suicida, impactando determinantes estructurales según el curso de vida. También dispuso que el INS deberá crear orientaciones para implementar unidades de análisis del evento de intento de suicidio, priorizando niños, niñas y adolescentes, mujeres gestantes y población indígena, entre otros grupos según el comportamiento epidemiológico.
Deberes señalados por actor:
- Entidades territoriales: implementar acciones de activación del Código Dorado y fortalecer capacidades (primeros auxilios psicológicos e intervención en crisis), además de asegurar coordinación con CRUE y organismos de emergencia; se incluyó el deber de adaptabilidad con enfoque intercultural, diferencial y étnico en el Plan Territorial de Salud (PAS), y el reporte de indicadores definidos por el Ministerio.
- EPS o entidades que hagan sus veces: garantizar continuidad del cuidado, suficiencia del talento humano y planes de capacitación; el articulado incluyó, entre otros puntos, la aplicación de instrumentos de tamizaje y la implementación del mhGAP en el nivel primario, así como la priorización de agenda para psicología o psiquiatría y sesiones grupales para sobrevivientes y familiares, según lo señalado en responsabilidades.
- Prestadores de servicios de salud: establecer el protocolo institucional para activar el Código Dorado, clasificar triage, garantizar evaluación somática en urgencias y cumplir con remisión, plan de seguimiento, y registro SIVIGILA con reporte diario hacia el INS.
- Superintendencia Nacional de Salud: ejercer inspección, vigilancia y control para garantizar cumplimiento de las disposiciones, y publicar “como mínimo” un informe anual de cumplimiento con hallazgos, órdenes, sanciones, medidas adoptadas y recomendaciones para el cierre de brechas.
Financiamiento, seguimiento y plazos de implementación
La resolución definió que los servicios y tecnologías del Plan de Beneficios en Salud requeridos para el cuidado integral serán financiados con recursos del SGSSS destinados para el aseguramiento, administrados por ADRES. Para intervenciones colectivas y procesos de salud pública, se habilitó financiación territorial con recursos del Sistema General de Participaciones (SGP) y recursos propios destinados para tal fin.
El seguimiento, monitoreo y evaluación de la implementación se estableció como responsabilidad compartida según competencias del nivel nacional y territorial, con liderazgo de las Secretarías de Salud en la vigilancia operativa en sus territorios. La norma fijó un periodo de alistamiento; las entidades obligadas tienen un plazo de cinco (5) meses desde la publicación para adelantar la implementación territorial de medidas, lineamientos y acciones previstas.
Descargue aquí la Resolución 0347 de 2026:


























