Este será un artículo corto, directo y lleno de claves para hablar de los catorce (14) requisitos que se deben tener en cuenta para realizar la nueva contratacion de servicios de salud los prestadores y pagadores:
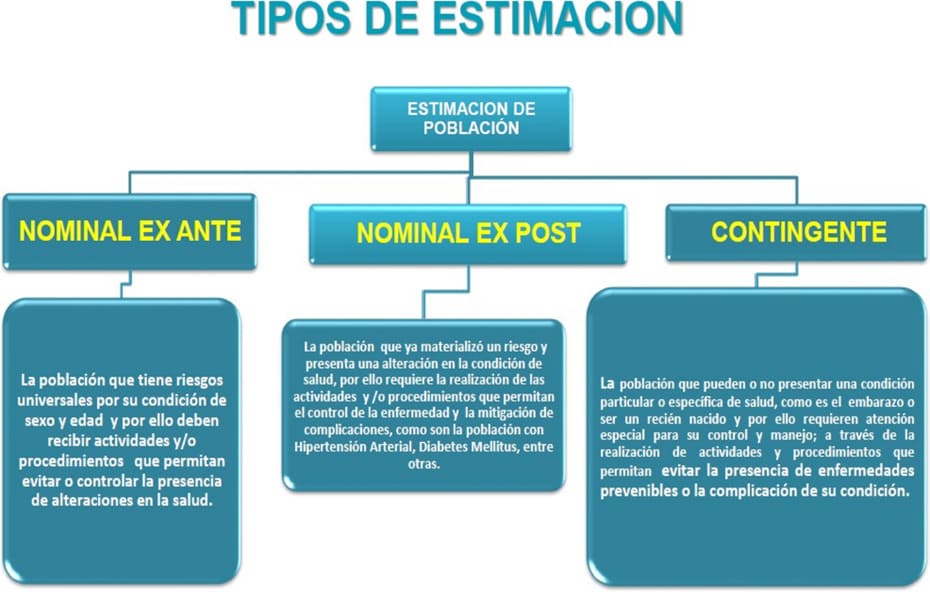
- CARACTERIZACIÓN: Es el cimiento sobre el que se construye la data de las cohortes de ciudadanos-pacientes que serán protegidos en el contrato. Su origen reciente nos traslada al año 2015 que en la resolución 1536, describe la planeacion integral de los servicios de salud. La caracterización está a cargo de las EPS y de las ARL, y NO de las IPS. Si usted como prestador quiere ofrecer el servicio de “caracterización” de la población, podría incluirlo como un servicio a prestarle (y cobrarle) a las futuras “aseguradoras (AS) del sistema. La caracterización permite la estimación de la población y su organización en a) nominal ex ante, b) nominal ex post y c) contingente. De allí se nutre la clasificación en los grupos de riesgos que creó la Política de Atención Integral en Salud PAIS; también es un sustrato para el cálculo actuarial anual de la UPC, y crea la línea operativa de gestión de riesgo establecida en el Plan Decenal de Salud.
2. BASE DE DATOS: De los afiliados objeto de la atención. Por favor tenga en cuenta que ahora los afiliados realizan todos sus trámites a través del SAT – Sistema de Afiliación Transaccional, que se ubica en el portal www.miseguridadsocial.gov.co . Los pagadores no podrán elevar glosas argumentando que la persona que recibió los servicios no tenia sus derechos activos, si su registro le pertenecía y está en la BDUA vigente que ha podido acceder el prestador.
3. SERVICIOS Y TECNOLOGIAS: El contrato debe ser simple, pero los anexos detallados, describiendo las coberturas de los servicios y tecnologías que cubre el acuerdo contractual. Aquí es imperativo mencionar que la resolución 535 de 2020, facultó a los pagadores a realizar la contratacion integral de servicios de salud financiados tanto con UPC como con Presupuestos Máximos, situación que claramente va a marcar nuevos derroteros, fusionando grupos de prestadores en redes más extensas y oligopólicas por todo el país, y que atraviesan varios territorios político-administrativos, tanto como acumulan la mayor cartera del sistema actualmente : $3.8 billones de pesos.
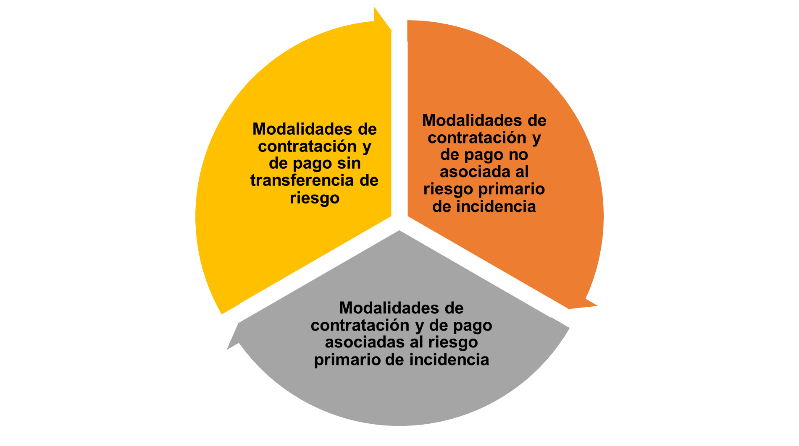
4. MODALIDADES DE CONTRATACION Y MEDIDAS DE PROTECCIÓN: Este es un tema apropiado para otro artículo que pronto publicaré. Por el momento digamos que existen también 12 formas de contratación en Colombia, divididas en 3 grupos: a) Modalidades de contratación y de pago sin transferencia de riesgo, b) Modalidades de contratación y de pago no asociada al riesgo primario de incidencia, y c) Modalidades de contratación y de pago asociadas al riesgo primario de incidencia. Con relación a las medidas de protección, estas son cuatro: a) ajuste de riesgo, b) ajuste por desviación extrema del costo, c) franja de riesgo, d) exclusión de riesgos. TODOS los contratos deberían incorporar una o varias de estas modalidades que amparan la ejecución frente a situaciones probables como severidad de las condiciones individuales de salud, costos muy altos e inusuales en la atención, y rango del valor pactado que actúa como colchón de operaciones y de seguridad para ambas partes.
5. GUIAS DE PRACTICA CLINICA Y PROTOCOLOS: Cuando aplique. Esto tiene mucho que ver con la vigencia de estos documentos técnico-científicos, con la aparición de consensos terapéuticos, y con la pericia operacional del prestador y del pagador en relación con la cohorte asistida. Normalmente es el pagador el que suministra la GPC y/o el protocolo.
6. NOTA TÉCNICA: Contiene todas las características, supuestos y metodologías para el cálculo de las tarifas, reservas técnicas, agrupamientos de servicios, frecuencias de uso y valores contractuales dentro y fuera del aseguramiento. Actualmente la Nota Técnica NT, incluye otros componentes que la hacen tanto más efectiva como más compleja de ejecutar , requiriendo amplia confianza dentro de los acordantes:
- Línea base de eficiencia operativa
- Análisis de servicios y coberturas
- Análisis de complejidad de casos
- Identificación y análisis de coeficientes de variación
- Estimación del Costo Medio Evento de los casos
- Identificación de factores que afectan la eficiencia operativa
- Metodología de análisis y control de gestión
- Acuerdos de indicadores de calidad y resultados
- Diseño y/o ajuste del modelo de datos y del sistema de información
- Definición y acuerdo de las reglas de ajuste
- Matriz de indicadores y parámetros de eficiencia
- Diseño de la Nota Técnica
- Generación del anexo técnico
- Formulación del plan de eficiencia operativa
- Roles y responsabilidades (modelos de gobernanza – VMO)
- Acuerdos de nivel de servicios entre unidades funcionales
7. VALOR DEL CONTRATO: Este puede ser determinado o determinable. Una gran tendencia son los denominados “montos fijos” que otorgan una característica especial y deseable a la contratacion: confianza. El pagador conoce que suma desembolsará y el prestador que dinero recibirá cada mes. Se debe tener en cuenta la unidad de reconocimiento y pago de la modalidad contratada, incluyendo la posibilidad de generar anticipos de hasta el 50% de los recursos mensuales.

8. RUTA INTEGRAL DE ATENCION: Se incluirán todas las obligatorias y las priorizadas por la entidad responsable del pago, junto a sus lineamientos técnicos y operativos cuando apliquen. Recordemos que aquí es muy importante tener en cuenta que la RIA de promoción y mantenimiento de la salud y materno perinatal establecida mediante la resolución 3280 de 2018 tiene una estrategia de progresividad a 15 años con metas establecidas, y acompañada de un financiamiento anual establecido en la UPC, que debe considerarse.
9. AUTORIZACION INTEGRAL: Es quizás uno de los mayores desafíos, y logros cuando se alcance, y consiste en contratar una red integrada o integral, que atienda una corte de pacientes, contra una RIA establecida por un precio acordado; cuando todas estas variables están claras e instrumentalizadas, el paciente no requerirá más que una autorización al momento de ser incluido en el ecosistema anterior, y luego se movilizará de manera articulada por los diferentes servicios y actores, recibiendo el conjunto integral de atenciones pactadas y sin restricciones. El prestador suministrará los servicios y el pagador cubrirá financieramente ese conjunto de pacientes contra el precio acordado. Este será un paso revolucionario en la erradicación de muchas barreras de acceso que hoy conocemos.
10. PROCESO DE COORDINACION: Se gesta entre el pagador y los prestadores para garantizar el continuo asistencial, la mayor calidad, oportunidad y los mejores resultados. Recomendamos en este punto automatizar los puntos clave del proceso a través de software cargado con Inteligencia Artificial IA, que le permite a las partes reconocer la evolución del paciente dentro de este “embudo asistencial”, y detectar áreas inefectivas, pacientes que se disipan de la nube estratégica de comportamiento y personal administrativo que actúa de manera asincrónica contra los objetivos planteados. Estas herramientas TIC que se incorporan al concepto de la Esalud, están disponibles en Colombia, y se adaptan de manera rápida a cada proceso y se cobran por el uso que se haga de ellas, convirtiendo los procesos de papel en rutinas electrónicas altamente costo/efectivas.
11. SISTEMA Y OPERACIÓN DE REFERENCIA Y CONTRARREFERENCIA: A diferencia de los anteriores modelos, la operación ahora se desata al interior de las RIPS y no en la individualidad de las IPS. La automatización de procesos sugerida en el punto 10, podría contribuir significativamente a la efectividad de esta operación, que casi siempre ha sido muy buena en el primer componente y pésima en el segundo, asemejándose la segunda parte a una remisión, lo cual va en contravía del manejo de los pacientes a través de los “Prestadores Primarios” que son la puerta de entrada al sistema, encontrando en los “Prestadores Complementarios” el concepto experto diagnóstico y terapéutico ocasional.
12. INDICADORES DE RESULTADOS: Para objetivizar este requisito, salta a la vista la inmediata necesidad de contar entre los actuantes de una línea de base, que indique un escenario subóptimo y una meta, un hito, un KPI a ser alcanzado en un tiempo determinado. Podría ser de interés para el lector ayudarse en este caso de dos herramientas que ya poseemos en el sector; la primera es el Sistema de Evaluación de Actores SEA, mediante el cual se establecen los diferentes rankings; y el segundo la resolución de RIPS del año 2016 que contiene un capítulo interesantísimo sobre cómo se diseñan y miden los HITOS de las RIPS.
13. MODELO DE AUDITORIA: Para hacer algo de futurología con el tema, quiero recomendar de entrada olvidarse de la auditoría de cuentas médicas tradicional y hace muchos años en obsolescencia pura, para avanzar hacia una auditoria asesora de procesos, que debería terminar en un “libro abierto” de operaciones, donde las partes, entiéndase pagador y prestador, exhiben sus números para entender el comportamiento real de los pacientes y el cumplimiento o la desalineación que viene soportando la Nota Técnica inicial, para proceder a los ajustes oportunos.
14. MECANISMOS PARA LA RESOLUCION DE CONFLICTOS: Este último requisito, se atiende por si solo con una conversación permanente de los actores y una observación continuada del contrato y su comportamiento, con la exhibición de los riesgos que han convertido en siniestros, y la decisión inquebrantable de crear una alianza sectorial para cuidar del paciente, obtener buenos resultados y mantener la economía de las partes en una zona segura.
TENGO ÑAPA
- DURACION DEL CONTRATO: Recomendamos revisar este asunto como uno de los aspectos claves para el éxito de la gestión integral y del relacionamiento entre prestadores y pagadores. Los contratos sobre condiciones crónicas y cohortes que requieren amplia supervisión y ajustes deberían suscribirse por periodos “superiores a un año”. Lo ideal sería tener contratos trianuales, que tengan pactadas también clausulas de “salida” para poder resolver controversias complejas sin grandes conflictos institucionales y el menor impacto para el paciente.



















