El 31 de mayo en el Hotel Hilton Corferias se llevó a cabo el Workshop – Cómo adaptarnos a la nueva normativa: enfoque en la prestación, con el patrocinio de Johnson & Johnson, contando con la presencia de tomadores de decisiones y referentes importantes en la industria de todo el país.
El Dr. Carlos Felipe Muñoz Paredes, inició la jornada con la ponencia “Aprender y recordar elementos clave para optimizar la gestión de sus instituciones, mejora continua en salud mental, oncología y enfermedades inmunomediadas” donde abordó los retos y oportunidades para los prestadores de salud en la atención de las patologías inmunomediadas. En Colombia, aunque cada año nacen 500 mil personas, los datos recopilados en SISPRO revelan diferencias en la atención.
Para el 2019 la cifra de personas atendidas aumentaba, situación que fue impactada por la pandemia del COVID-19, al día de hoy no se logra recuperar ese número de atenciones. Esto se puede evidenciar particularmente en la atención de las enfermedades del sistema osteomuscular del tejido conectivo.
El Dr. Muñoz también presentó datos sobre artritis. De acuerdo con el registro de la base de SISPRO, hay una tendencia descendente en el número de pacientes atendidos. La reducción se identifica en todas las clasificaciones de la enfermedad. Por otro lado, la información reportada por la plataforma sobre enfermedades oncológicas y tumores entre 2019 y 2023, muestra que el número de personas atendidas por las administradoras, fue menos de un millón de personas, hay un descenso en la volumetría de los pacientes.
En cuanto a cómo están los pagadores, el CEO de CONSULTORSALUD aseguró que es la primera vez que se pone a prueba el modelo del giro directo. “Parece ser que está mejorando la liquidez de las instituciones, sin incidir en la solvencia”, Presentó datos de la ANDI con información de la cartera de las instituciones. “El estudio más importante del país. Para el 2024 en condiciones del financiamiento de UPC tendríamos un déficit de 7,4 billones”
Sobre territorios y modelo preventivo de salud, el Dr. Muñoz recalcó que el Estado controla actualmente la mitad de la cobertura de sistema de salud de todo el país, incluyendo las EPS intervenidas. “El modelo de aseguramiento que hemos construido no volverá a ser igual, es necesario prepararse para un nuevo sistema y que salga tan bien como el que tenía, que también estaba susceptible a mejoría”.
Proceso de RIPS Y Facturación electrónica y las nuevas tecnologías de salud
El Dr. Alexander Castiblanco, consultor en salud digital, expuso en su ponencia cómo afrontar los retos desde la prestación económica, donde explicó que los prestadores son los que más saben sobre adaptabilidad en el sector. Actualmente, los datos tienen una gran relevancia que está acompañada por el reto de tomar decisiones efectivas en gobernanza de datos, donde se define la política pública de la administración de datos, que le permita al ministerio poder conocer cómo fluyen los recursos.
La ley 1966 de 2019, por medio de la cual se adoptan medidas para la gestión y transparencia en el Sistema de Seguridad Social en Salud y se dictan otras disposiciones, con la cual se pretende agilizar la transmisión y evaluación de la información financiera, de manera que se acelere el flujo de recursos y la transparencia que soportan las transacciones entre los agentes del sector salud (Art. 3). Reporte de los intercambios comerciales de prestación de servicios de salud y tecnología en salud (Art. 4)
Además de la facturación electrónica, en el SIIFA – Sistema Integral de Información Financiera se tiene en cuenta el registro de contratos, facturación electrónica y RIPS, seguimiento auditoría a facturas, seguimiento de pagos en el sector salud. Tal y como explicó, el ciclo completo de la facturación va a cambiar, en un proceso que se espera que sea relativamente rápido. Actualmente, se generan 13.021.144 millones de facturas al mes.
Los retos en la implementación de la facturación electrónica son tres: tecnológicos (infraestructura, mesa de ayuda, interoperabilidad), normativos (Expedición de actos administrativos, elaboración de manuales técnicos y operativos) y articulación y adopción (Vinculación de actores SGSS, Conectividad, software, capacidad técnica, personal técnico).
En su intervención, el Dr. Castiblanco resaltó que el gran catalizador de la información que contribuye a la evolución de la inteligencia artificial son los datos. El valor de los datos es incalculable. “Los datos son inútiles sin las habilidades para analizarlos”. Jeanne Harris
Visión y experiencia de redes integradas desde EPS, IPS y Entes territoriales
Continuando con la jornada, el Dr. Carlos Tobar, director general de Javesalud y docente universitario presentó desde su rol de pagador y prestador, lo que para él es una red: pequeño grupo de organizaciones diferentes, con fortalezas complementarias, que están comprometidas con un propósito, un conjunto de metas de desempeño y un enfoque común, por los cuales se hacen mutuamente responsables.
Con base en su experiencia, desde Javesalud crearon el modelo de gestión integral y cuidado del paciente con cáncer en APS, donde se desarrolla un programa de detección temprana de cáncer y soporte oncológico, basado en principios de medicina familiar, con un abordaje de gestión del riesgo clínico individual, integrando actividades de mantenimiento de la salud planteadas en las RIAS e involucrando los cursos de vida y ciclo vital familiar.
Se integran entonces el compromiso con los individuos, más que con una enfermedad; la comprensión en el contexto y cultura de la persona; el enfoque centrado en la familia. De ahí que, cada contacto con los pacientes y usuarios sean considerados como una oportunidad de prevención y educación, bajo un enfoque de riesgo individual. En esa medida, el médico familiar es hace parte de la red de apoyo y del gerenciamiento de los recursos.
Haciendo énfasis en la promoción, prevención y educación, El Dr. Tobar explicó que en ese mismo modelo se realiza acompañamiento en la entrega de resultado con medicina familiar. Los casos positivos son canalizados en agenda preferencial con profesional experto, se les hace seguimiento con medicina y psicología. Adicionalmente, se realiza un análisis semanal con el comité de gestión clínica a los casos más avanzados de cáncer con medidas de soporte oncológico, donde se realiza el control de la condición, los factores de riesgo biopsicosociales, se abordan las comorbilidades, entre otras.
El modelo ha impactado a 511 estudiantes y residentes/año involucrados en las rutas de detección temprana de cáncer; causando la generación de conocimiento: en 3 proyectos, 2 publicaciones, 2 eventos y 1 curso. Y el 79% de profesionales capacitados en RIAS detección de cáncer.
Si se quieren abordar determinantes sociales, las redes deben ser políticas de Estado y no del sector, las grandes transformaciones requieren liderazgos diferentes, pensar en una tercera alternativa. Primero pensar en el país y en cada colombiano, por encima de los intereses particulares.
Le siguió el Dr. Germán Escobar, secretario de salud de Cali, expone la visión de los entes territoriales en materia de prestación de servicios. Al ser parte del gobierno local o departamental, tiene la misión de ejecutar las políticas para garantizar el derecho a la salud y el desarrollo de actividades relacionadas con el sector salud. En el caso de Cali, el distrito cuenta con cinco Empresas Sociales del Estado (ESE) con autonomía administrativa y patrimonio independiente, adscritas a la Secretaría de Salud e indispensables para replantear el modelo de salud.
Los ajustes al modelo se sustentan en la gobernanza renovada en la gestión del riesgo (APS-SAC), la gestión inteligente de la información, interoperabilidad e IA. Lo anterior estará acompañado por la participación de equipos territoriales de salud, la implementación de una política de innovación y financiación innovadora, la formulación de un esquema de incentivos para la sostenibilidad financiera. Todo ello requiere una gestión inteligente de la información, utilizando tecnologías que optimicen la interoperabilidad y trazabilidad.
La visión y la experiencia de las redes no estaría completa sin el rol de las IPS. Para ello, el Dr. Julio Castellanos, quien se desempeñó como director del HUSI por 18 años, destacó que el principal objetivo de una red es garantizar el acceso y la atención oportuna, continua, integral, resolutiva a la población (definición del Minsalud). Bajo este contexto, la prestación se ve afectada por la incertidumbre, la fragmentación, las redes que trabajan en función de la EAPB, el desabastecimiento y disponibilidad de insumos y medicamentos, las dificultades en el flujo de caja, la insuficiencia de infraestructura y THS (especialmente enfermera) y el mantenerse en ‘modo supervivencia’, debido al cierre de instituciones y a las inquietudes que despierta en los pacientes.
La salud como objetivo, según la premisa de la OMS, es una utopía frustrante. Sin embargo, si se define a la salud como a la capacidad de “adaptarse y manejar los desafíos físicos, emocionales y sociales. Manifestar bienestar”, entonces es posible hablar de un equilibrio posible. Desde esa óptica, las IPS tendrían que mantener al paciente como el centro de sus acciones, además de otros factores relacionados: consultantes y acompañantes, autonomía médica, la comunicación asertiva y la fidelización del paciente, más allá de satisfacer necesidades inmediatas. Para el Dr. Castellanos, la atención primaria debe ser empoderada y convertirse en resolutiva. Propone seguir la siguiente línea:
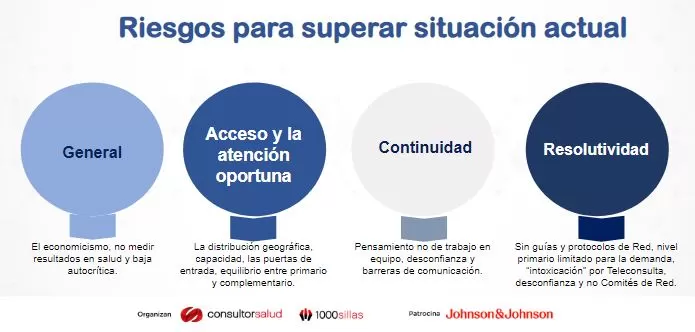
- La salud implica el paciente en casa, trabajando o estudiando.
- Cada persona o institución es parte de un todo no el centro principal, con empoderamiento del nivel primario.
- Los médicos y médicas de cuidado primario y urgencias deben destacarse y empoderarse. La resolutividad primaria debe ser superior al 85%
- La mejor hospitalización debe ser oportuna, corta y de alta calidad.
Territorialización como la alternativa y el futuro de los tarifarios en la prestación
En el Workshop – Cómo adaptarnos a la nueva normativa: enfoque en la prestación, la territorialización y el impacto sobre el sistema fue abordada por el Dr. Carlos Humberto Arango. Más allá de la priorización que hace el gobierno actual, el tema ha sido objeto de investigación permanente. Se define “como la estrategia diseñada con el objetivo de mejorar la planificación, organización y prestación de servicios de salud en el país, ajustándose a las características y necesidades específicas de cada territorio”, siendo su propósito el hacer más eficiente y equitativo el sistema de salud con servicios descentralizados y regionalizados. En Colombia, además integra un enfoque basado en las necesidades de los individuos, según sus contextos particulares.
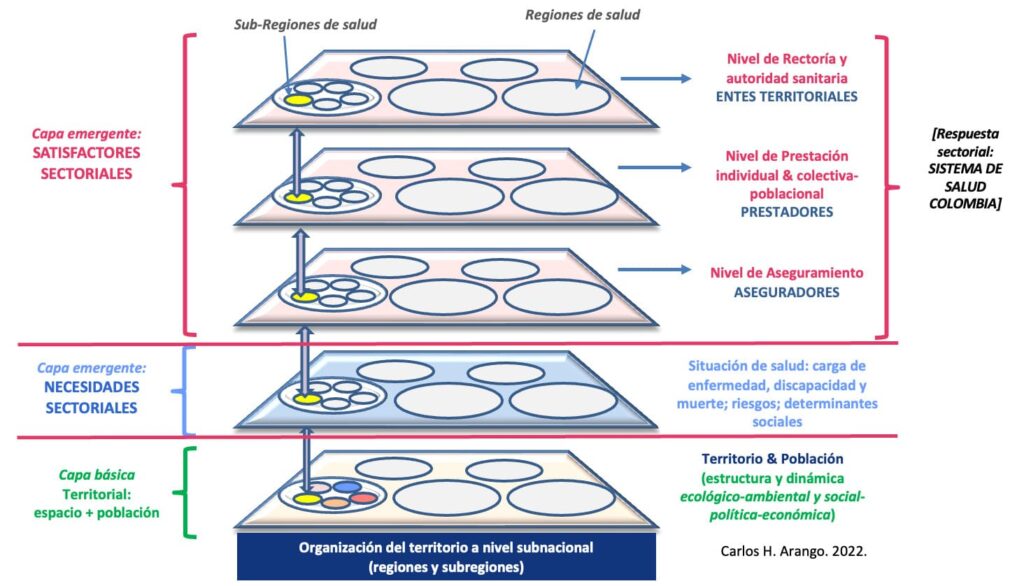
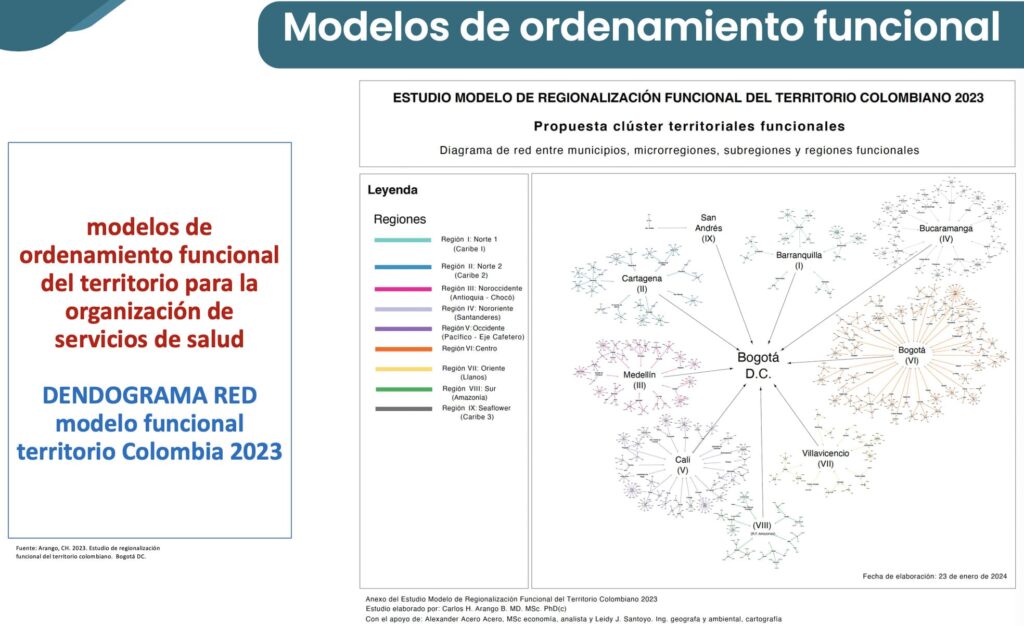
En sí misma, la territorialización requiere de modelos de ordenamiento funcional del territorio, en el que la organización de los servicios de salud tenga en cuenta varios factores: la ubicación geográfica, los comportamientos de los usuarios y la evaluación de cada municipio o ciudad, analizado como potencial clúster de salud. “Todo lo que quede en el clúster y la subregión no puede estar a más de dos horas de distancia”.
Tras este análisis, la Dra. Diana Cárdenas abordó la relevancia de los tarifarios dentro de los sistemas de salud, un mercado que es particular en términos económicos. En esa medida, los tarifarios no tienen objetivo de control de gasto sino la homologación de precios y tarifas, para que pagadores y prestadores provean el mayor valor a los usuarios. “La regulación de tarifas evita la guerra de precios que lleve a que los prestadores comprometan la calidad”. Otra visión sobre estas herramientas, la propone como un elemento organizacional dentro de los sistemas de salud.
Sin embargo, su construcción se enfrenta a diversos retos, dependiendo de ciertos factores y de la unidad de pago a tarifar. Como expuso la Dra. Cárdenas, se deben evaluar los siguientes:
- Tipo de pago por servicio, por diagnóstico, per-cápita, presupuesto global.
- Retrospectivos o prospectivos.
- Ajustes: presupuestos variables o fijos.
- Características de los proveedores y los compradores (mercado-geografía).
- Información disponible sobre costo actual, volúmenes de servicios y resultados.
En el caso de Colombia, “el sueño de un funcionario público es tener un tarifario”. Remontándose históricamente, el país tuvo el tarifario del Instituto de Seguros Sociales (ISS) y mantiene el SOAT para hacer el pago de procedimientos en casos de accidentes de tránsito. Ambos son usados hasta ahora como referencia para el pago de evento, pero ha dejado múltiples estudios en espera o sin consecución. Por lo general, los datos de costos están tercerizados, lo que dificulta la definición de una tarifa.
En prospectiva, con lo que se plantea para cambiar el sistema, los roles de los tarifarios también serán distintos. Hacia el futuro, se debería pensar en quién va a comprar, cómo va a comprar y qué va a comprar, con el fin de obtener la información necesaria para construir e implementar el manual tarifario. Pero, en el país, no hay claridad sobre la unidad de medida, los ajustes que se aplicarán a las tarifas y los datos idóneos para hacerlo. En la medida en que cambie la compra estratégica, también será indispensable reconsiderar las bases del tarifario.
La mañana concluyó con la conferencia de Marco Montes, experto sectorial, sobre los cambios en el mercado para los prestadores, el uso de pólizas y medicina prepagada. Al respecto hay que tener en cuenta que existen diferencias notables: las pólizas en Colombia están vigiladas por la SIC, mientras que los planes complementarios y la medicina prepagada son monitoreadas por la Supersalud. Además están relacionadas directamente con las EPS.
Si bien el país garantiza un sistema universal y acceso a los servicios médicos, hoy en día 4.7 millones de personas cuentan con un plan voluntario de salud, lo que representa un 0.6% del PIB y un 8.2% del gasto en salud del país. La participación en este mercado disminuye según los costos y las coberturas que oferta a los usuarios. Otros datos de interés sobre la materia: el gasto de bolsillo de Colombia es de aproximadamente el 14%, uno de los porcentajes más bajos de la región.
- En Planes de Atención Complementarios (PAC), Sura y Compensar reúnen aproximadamente
- el 70% de los afiliados de este segmento.
- Hay 801 mil afiliados al SAP. Se calculan ingresos aproximados por $768 mil millones, de los cuales EMI se lleva una participación del 56%.
- En medicina prepagada, se reportan ingresos por $4 billones. Colsanitas representa el 46% de los ingresos totales por este concepto.
- En pólizas, los ingresos ascienden hasta $1.2 billones. Sura tiene el 65% del monto total, seguida por Allianz con el 20%.
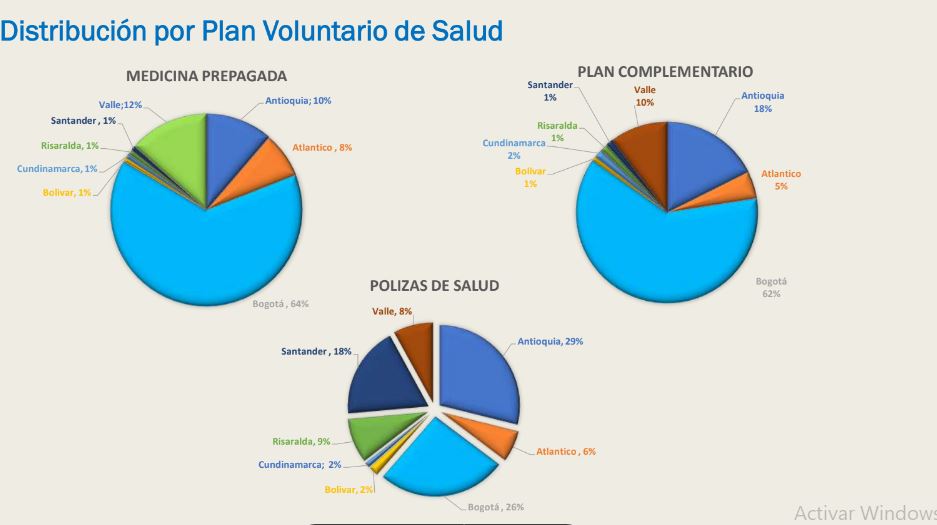
El mercado de medicina prepagada tiene competencia directa con otros mercados voluntarios que no son comparables (PAC, pólizas y productos sustitutos de salud).
Solo el 2,5% de la población cuenta con medicina prepagada. El mercado únicamente crece un 2% cada año; es decir, en Colombia no hay una cultura del aseguramiento.
Como parte del workshop, se adelantaron tres conferencias en simultáneo: oncología, a cargo del Dr. Luis Eduardo Pino; salud mental, dirigida por el Dr. Camilo Agudelo e inmunología, guiada por el Dr. Paul Méndez.
En el salón de salud mental, el Dr, Agudelo reflexionó sobre la priorización que hacen o no los prestadores, la luz de la política pública expedida en la materia y bajo el concepto de la Ley 1016. En su concepto, la salud mental debe mucho a la pandemia, pues visibilizó la carga que éstas representan. Se calcula que el costo de pérdida de productividad es de US$ 1 billón y de no tomarse medidas, a 2030 tendrán un costo de US$ 6 billones. “Aunque pareciera que la salud mental no es rentable, se debe empezar a resolver la problemática con otros modelos de atención. Las enfermedades mentales crecen con más velocidad a las de otras patologías a los que los sistemas de salud están acostumbrados”
En el salón de oncología, el Dr. Pino expuso el alcance de la ley del cáncer en el contexto del prestador oncológico. “Un paciente con cáncer le cuesta al modelo de salud poco menos de 25 UPCs al año (…) en estadio IV puede estar costando 100 millones de pesos al año, equivalente al 15% del presupuesto del sector salud”. Hoy en día, los hospitales deben invertir en la transversalización de datos, sin ninguna excusa. “El cáncer tiene un problema cultural, primero por la velocidad de la evidencia, y segundo la narrativa de “la desgracia”, el buen cuidado de salud es costoso, pero el mal cuidado de salud es más costoso todavía”.
Y en el salón de inmunología, el Dr. Paul Méndez, describió la situación de Colombia en comparación con otros países y de indicadores medidos por la OCDE. El país se destaca por un sistema eficiente en términos de cobertura, sin embargo hay una evolución del gasto con tendencias negativas, especialmente para los recursos de presupuestos máximos.





















