El informe NCD Countdown 2030, presentado en The Lancet reveló que las tasas de muertes prematuras por enfermedades no transmisibles han cambiado. La conclusión se obtuvo tras analizar información de la Organización Mundial de la Salud (OMS) sobre una estimación hecha por la organización sobre la mortalidad por edad, sexo y causa específica para 176 países y territorios con al menos 200.000 habitantes.
El estudio gira en torno a la meta 3.4 de los Objetivos de Desarrollo Sostenible, que consiste en reducir en un tercio las muertes prematuras por enfermedades no transmisibles entre 2015 y 2030. Dentro de las causas de fallecimiento se incluye al cáncer, las enfermedades cardiovasculares, las enfermedades respiratorias crónicas y la diabetes. Para obtener datos más precisos, el grupo de expertos que estuvo a cargo consideró diferentes escenarios -cada uno de los cuales representa una combinación de disminuciones rápidas (tasa anual alcanzada por el décimo percentil de mejor desempeño de todos los países) y medias (mediana de todos los países) del riesgo de muerte prematura por ENT-.
Como factores de muerte, el estudio señala los siguientes: intervenciones eficaces del sistema de salud (incluyendo el tratamiento de la hipertensión y la diabetes), la prevención de las enfermedades cardiovasculares primarias y secundarias en población de alto riesgo, la detección oportuna y tratamiento eficaz del cáncer, el tratamiento de las enfermedades cardiovasculares agudas, las exacerbaciones del asma y la enfermedad pulmonar obstructiva crónica (EPOC), el tratamiento de las, las complicaciones de la diabetes, las bajas dosis de corticoesteroides y broncodilatadores inhalados para el asma y el control del tabaco y el alcohol.
Inicialmente, la evidencia señala que todos los países integrados en la investigación cuentan con la capacidad de alcanzar la meta 3.4. Sin embargo, para lograrlo es necesario que se mejoren las tasas de disminución tanto en la población femenina como en la masculina. Para el caso de las mujeres, se requiere una reducción en mínimo 5 de las causas contempladas. En los hombres, por su parte, es necesario trabajar en 7 causas para alcanzar una baja significativa.
También le puede interesar: Países de América y la OPS consolidan acuerdos regionales
Bajan las tasas de cáncer de estómago
De acuerdo con la información, el cáncer de estómago, el accidente cerebrovascular isquémico y hemorrágico, la cardiopatía isquémica y las enfermedades respiratorias crónicas tuvieron las tasas de disminución más rápidas entre los riesgos de muerte prematura. De los mencionados, el cáncer de estómago es el que presentó una mayor disminución: las tasas se redujeron en 45 países, (25,6%) entre los hombres y en 40 países (22,7%) entre las mujeres. Respecto a otras enfermedades no transmisibles, el riesgo de muerte prematura por cáncer colorrectal, de hígado, de mama, de próstata y otros cánceres disminuyó más lentamente comparado con otras patologías evaluadas.
La situación es diferente para riesgo de muerte por cáncer colorrectal, de hígado y de próstata, en los hombres y el cáncer de pulmón en las mujeres, ya que se reflejó un aumento en más del 50% de los países estudiados.
“La tasa media anual de cambio en la probabilidad de morir prematuramente por diversas causas osciló entre el +0,2% anual para el cáncer de pulmón y el -2,5% anual para el accidente cerebrovascular hemorrágico en las mujeres, y entre el +0,5% anual para el cáncer colorrectal y el -1,8% anual para el accidente cerebrovascular hemorrágico en los hombres”, resumieron los investigadores.
En el mismo informe, los expertos afirman que el riesgo de muerte prematura no disminuyó con la suficiente rapidez como para que la mayoría de los países logren una tercera reducción para el 2030. Incluso, para el cáncer de hígado, el cáncer colorrectal y el grupo residual de otros cánceres en mujeres y hombres, menos del 10% de todos los países estaban en camino de lograr una tercera reducción en las tasas de muerte. Para los investigadores, estos datos sugieren repensar las estrategias adoptadas por los sistemas de salud y especialistas; en particular en los programas de prevención, tiempo estimado para obtener un diagnóstico y las técnicas utilizadas para garantizar la adherencia al tratamiento de los individuos.
También le puede interesar: ADRES deberá adelantar la compra de medicamentos para la hepatitis C
Los países mantienen sus diferencias respecto a las causas de muerte prioritarias
Para alcanzar la meta planteada en el objetivo 3.4, si se habla de población femenina y masculina en conjunto, muchos países occidentales de altos ingresos aún deben bajar las tasas de muerte prematura por cáncer de pulmón. Esta misma patología oncológica debe reducirse en países de Europa central y oriental, regiones de Asia oriental y sudoriental pero únicamente entre hombres entre los 30 – 70 años, edades en las que se basó el análisis internacional.
Por otra parte, el cáncer de hígado y el accidente cerebrovascular hemorrágico es la causa que más afecta a la población masculina de Asia oriental y sudoriental. Pero, si se considera únicamente a la población femenina, el cáncer de seno requiere una ágil reducción en sus tasas en Japón y países occidentales de altos ingresos. Además de lo anterior, es necesario reducir rápidamente la mortalidad del grupo heterogéneo de otros tipos de cáncer para alcanzar la meta 3.4 en muchos países occidentales, de Asia y el Pacífico de altos ingresos, y para las mujeres de Europa central y oriental.
En los países del Caribe, América Latina y África Subsahariana, el principal causante de muertes prematuras es la diabetes.
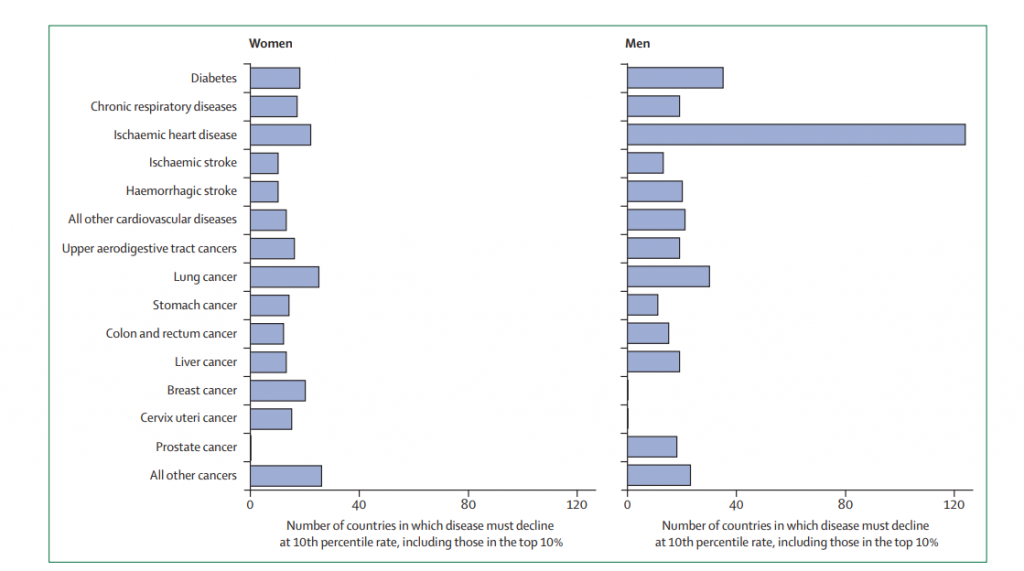
El análisis también muestra las causas de muerte que deben disminuir, teniendo como referente el último percentil. En el caso de las mujeres, se trata de un grupo diverso,con un número ligeramente mayor de países que requieren una rápida disminución de las muertes por cáncer de pulmón, cardiopatías isquémicas y el grupo agregado de otros cánceres que por otras causas. En el caso de los hombres, la cardiopatía isquémica, que siempre planteó un mayor riesgo de muerte que otros de los factores presentados, debe disminuir rápidamente en 124 países (70-5%) para alcanzar la meta propuesta en los Objetivos de Desarrollo Sostenible.
A esto, le sigue de un número mucho menor de países para la diabetes (que tiene causas compartidas e intervenciones con enfermedades cardíacas isquémicas y otras enfermedades cardiovasculares), el cáncer de pulmón y el grupo de otros cánceres.
El análisis, de acuerdo con los expertos que lo llevaron a cabo, muestra que la experiencia en la reducción de la mortalidad por ENT en los países con buen desempeño, podría facilitar el cumplimento de la meta en todas las naciones estudiadas para el 2030. No obstante, para muchos países hacerlo es una tarea ambiciosa y requiere abordar varias patologías con igual prioridad para alcanzar un rendimiento similar.
“Para avanzar, debemos aprender de los países que van bien y replicar sus estrategias para la prevención de las ENT y la atención sanitaria”, dijo el Dr. Majid Ezzati, autor del estudio en una declaración. “Nuestro análisis muestra que cada país todavía tiene opciones para alcanzar la meta 3.4 del SDG, pero necesitan abordar múltiples enfermedades y tener sistemas de salud fuertes”. Al mismo tiempo, los autores reconocen que los países que deben lidiar con crisis internas de salud (brotes de COVID-19, ébola y otros) pueden tener más dificultades a la hora de implementar nuevas medidas.
Finalmente, los expertos enfatizan en la importancia que tiene, para los sistemas de salud y la población, la reducción en las muertes por cáncer. Para cumplir con el objetivo, dentro de las estrategias propuestas se enlista al control del tabaco y el alcohol, la vacunación contra la Hepatitis B y el virus del papiloma humano (VPH) para prevenir el cáncer de hígado y de cuello uterino -patologías a las que se atribuyen un importante número de fallecimientos en países de medianos y bajos ingresos, y el cierre de la brecha entre el diagnóstico de cáncer y la tasa de supervivencia en todos los países. Sin embargo, esto se expondrá más detalladamente en una próxima entrega del estudio NCD Countdown 2030.
También le puede interesar: EL FUTURO DEL SISTEMA DE SALUD:ENTREVISTA CON CARLOS FELIPE MUÑOZ, GERENTE GENERAL DE CONSULTORSALUD