Autores: Carlos Eduardo Pinzón Flórez MD, MSc, MBA, PhD, y Myriam Ruiz Enf, MSc, PhD
La sostenibilidad financiera del aseguramiento en salud constituye el pilar estructural sobre el cual descansa la continuidad del acceso, la estabilidad institucional y la protección efectiva del derecho fundamental a la salud en Colombia. Sin sostenibilidad financiera no existe capacidad operativa, y sin capacidad operativa no existe garantía real de cobertura.
Durante más de tres décadas, el modelo colombiano de aseguramiento logró avances significativos en cobertura poblacional, expansión de beneficios y formalización institucional. Sin embargo, la ampliación de cobertura no equivale automáticamente a sostenibilidad estructural. La estabilidad financiera del sistema depende de una condición técnica fundamental: que el crecimiento de los ingresos por Unidad de Pago por Capitación (UPC) sea consistente, en el mediano plazo, con el crecimiento del costo médico real.
En los últimos años, múltiples señales han sugerido un deterioro progresivo de ese equilibrio. Entre ellas:
- Siniestralidades superiores al 100%.
- Incremento sostenido de la cartera entre aseguradores y prestadores.
- Crecimiento acelerado del gasto en patologías de alto costo.
- Presión fiscal creciente sobre el sistema.
- Intervenciones administrativas a entidades aseguradoras.
Estos fenómenos no son eventos aislados. Son síntomas de una posible brecha estructural entre ingresos y gastos.
El problema central no radica en un valor puntual de la UPC ni en una coyuntura anual específica. Radica en la trayectoria acumulada de dos variables fundamentales:
- El crecimiento real del ingreso per cápita reconocido al asegurador.
- El crecimiento estructural del costo médico per cápita, determinado por transición epidemiológica, envejecimiento poblacional, innovación tecnológica, inflación sectorial y mayor complejidad asistencial.
Cuando estas dos trayectorias divergen de manera persistente, el resultado no depende de interpretaciones políticas. Depende de aritmética financiera.
Colombia atraviesa actualmente una fase demográfica y epidemiológica caracterizada por:
- Envejecimiento acelerado.
- Mayor prevalencia de enfermedades crónicas complejas.
- Incremento sostenido del gasto oncológico y renal.
- Expansión permanente de tecnologías médicas de alto valor.
Simultáneamente, el sistema enfrenta restricciones fiscales, volatilidad macroeconómica e inflación sectorial superior al IPC general. Esta combinación aumenta la probabilidad de que el gasto médico crezca a un ritmo superior al ingreso por UPC, generando un diferencial compuesto acumulativo.
En términos actuariales, incluso una diferencia anual de 2 puntos porcentuales entre crecimiento de ingresos y crecimiento del gasto puede traducirse, en un horizonte de cinco años, en un deterioro significativo de la siniestralidad y del margen técnico del sistema. A pesar de la relevancia de esta dinámica, el debate público ha tendido a centrarse en discusiones normativas o institucionales, dejando en segundo plano el análisis prospectivo estructural.
La pregunta que orienta este documento es, por tanto, estrictamente técnica: ¿Es financieramente sostenible el aseguramiento en Colombia en el horizonte 2026–2030 bajo las condiciones actuales de crecimiento del ingreso y del gasto?
Responder esta pregunta requiere abandonar el análisis estático y adoptar un enfoque dinámico, basado en:
- Proyecciones de crecimiento compuesto.
- Estimación de brecha actuarial.
- Modelamiento por escenarios.
- Evaluación probabilística del riesgo de déficit.
El objetivo de este trabajo no es formular juicios ideológicos ni proponer reformas institucionales específicas. Su propósito es dimensionar, con base en información pública y supuestos plausibles, la trayectoria financiera del sistema bajo tres decisiones implícitas posibles:
- No intervenir (inercia).
- Ajustar parcialmente la regla de crecimiento (estabilización).
- Corregir el rezago acumulado y establecer una regla estructural (salvamento + estabilización).
La evidencia prospectiva permite concluir que la sostenibilidad no es un evento binario — estable o colapsado— sino una trayectoria gradual que puede deteriorarse, estabilizarse o corregirse según las decisiones adoptadas en los próximos dos años.
El periodo 2026–2027 representa una ventana técnica crítica. Las decisiones adoptadas en este intervalo determinarán si el sistema converge hacia equilibrio técnico o si amplifica progresivamente su brecha estructural.
En última instancia, la sostenibilidad del aseguramiento no es un debate narrativo. Es una condición matemática que exige coherencia entre ingreso estructural y costo estructural.
2. Línea de base financiera y actuarial (2024–2026)
El análisis prospectivo 2026–2030 requiere definir con precisión el punto de partida del sistema. La línea de base no puede construirse únicamente con el valor nominal de la UPC o el presupuesto agregado; debe incorporar indicadores de desempeño financiero, siniestralidad, liquidez y presión epidemiológica.
2.1 Tamaño financiero del sistema
De acuerdo con reportes oficiales de ADRES, los ingresos presupuestales del Sistema General de Seguridad Social en Salud (SGSSS) superaron los $94,5 billones en 2024¹. Adicionalmente, entre enero de 2024 y junio de 2025 se reconocieron aproximadamente $124 billones en concepto de UPC².
La afiliación promedio mensual se situó alrededor de 47 millones de personas², lo que implica un ingreso per cápita promedio anual cercano a $2,0 millones por afiliado (orden de magnitud).
El sistema, por tanto, no es pequeño ni marginal. Es uno de los principales componentes del gasto público nacional. Sin embargo, tamaño no equivale a equilibrio.
2.2 Siniestralidad estructural
La siniestralidad (Medical Loss Ratio, MLR) es el principal indicador de sostenibilidad operativa del aseguramiento.
MLR = Gasto médico / Ingresos por UPC
Diversos reportes sectoriales indican que la siniestralidad promedio del sistema supera el 100%, con estimaciones cercanas al 110% para 2024.
En términos técnicos:
- Por cada $100 reconocidos vía UPC,
- El gasto médico asciende a aproximadamente $110.
Esto implica un déficit técnico estructural de 10 puntos porcentuales.
Si se proyecta ese diferencial sobre una base de ingresos superior a $90 billones anuales, el déficit técnico implícito puede aproximarse a $9–10 billones anuales. El sistema entra a 2026, por tanto, sin margen operativo positivo.
2.3 Cartera y liquidez
La cartera hospitalaria acumulada se aproxima a $24 billones³. En términos financieros, la cartera es un indicador adelantado de tensión sistémica:
- Refleja insuficiencia de flujo.
- Incrementa el costo financiero implícito.
- Deteriora la relación contractual EPS–IPS.
- Aumenta el riesgo de ruptura de red.
Desde el punto de vista actuarial, la cartera no es neutra: el retraso en pagos genera retraso en atención, lo que aumenta la severidad clínica y, en consecuencia, el gasto futuro.
2.4 Presión epidemiológica y alto costo
Los informes de la Cuenta de Alto Costo muestran crecimiento sostenido en patologías trazadoras como cáncer, enfermedad renal crónica y VIH⁴. Estas patologías tienen tres características relevantes:
- Alta prevalencia creciente.
- Alto costo per cápita.
- Necesidad de tratamiento continuo.
El peso relativo del alto costo dentro del gasto total ha aumentado progresivamente, modificando la estructura financiera del sistema.
El modelo de aseguramiento fue concebido en un contexto donde la carga de enfermedad aguda era dominante. Hoy el gasto está concentrado en enfermedad crónica compleja y tecnologías de alto valor.
2.5 Diferencial histórico entre ingreso y gasto
El análisis histórico muestra que el crecimiento del gasto médico ha sido sistemáticamente superior al crecimiento del IPC general.
Si el gasto médico crece entre 10% y 12% anual y la UPC crece a tasas inferiores o similares al IPC general, se genera un diferencial compuesto.
Un diferencial de 2 puntos porcentuales anuales sostenido durante cinco años puede aumentar la siniestralidad en más de 10 puntos acumulados. La línea de base 2026 no es de equilibrio. Es de brecha acumulada.
2.6 Síntesis de la línea de base
Al iniciar 2026, el sistema presenta:
- Ingresos superiores a $90 billones anuales.
- Siniestralidad cercana a 110%.
- Cartera acumulada ~ $24 billones.
- Crecimiento estructural del alto costo.
- Inflación sectorial superior al IPC general.
- Ausencia de regla explícita de suficiencia estructural.
En términos actuariales, el sistema no parte de estabilidad, sino de déficit técnico estructural.
3. Modelo actuarial prospectivo 2026–2030
- Objetivo del modelo
El propósito del modelo actuarial es estimar la trayectoria financiera del aseguramiento en salud en Colombia en el horizonte 2026–2030 bajo distintos supuestos de crecimiento de ingresos y gastos, y cuantificar:
- La evolución de la siniestralidad.
- La brecha anual ingreso–gasto.
- La acumulación de déficit.
- La probabilidad de desequilibrio financiero.
El modelo no pretende predecir el futuro con exactitud puntual, sino evaluar la consistencia estructural del sistema bajo supuestos plausibles derivados de información pública.
3.2 Estructura conceptual
La sostenibilidad financiera se modela a partir de la siguiente identidad básica:
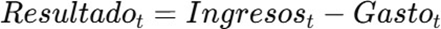
Donde:
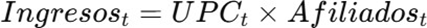
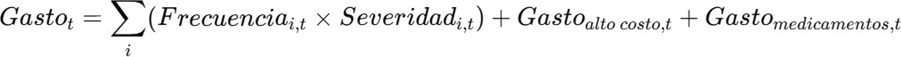
La sostenibilidad requiere que:
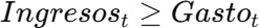
Si esta condición no se cumple de manera persistente, el sistema entra en deterioro acumulativo.
3.3 Componentes del ingreso
El ingreso total del sistema depende de tres variables principales:
- Valor nominal de la UPC.
- Crecimiento anual de la UPC.
- Número de afiliados.
3.3.1 Proyección de afiliados
Se asumió estabilidad relativa de afiliación (≈47 millones), con variaciones marginales por dinámica demográfica y formalización laboral.
Para efectos de modelamiento agregado, el crecimiento poblacional no es el principal driver del resultado financiero; el diferencial crítico proviene del crecimiento per cápita del ingreso versus el costo per cápita.
3.4 Componentes del gasto
El gasto médico se descompone en:
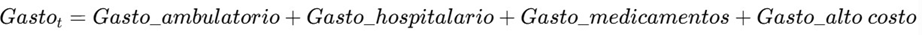
Cada componente evoluciona según:
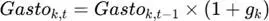
Donde gk incorpora:
- Inflación sectorial.
- Envejecimiento.
- Innovación tecnológica.
- Cambios en frecuencia y severidad.
3.5 Supuestos de crecimiento estructural
Con base en evidencia sectorial reciente:
- Crecimiento ingreso UPC promedio esperado: 9–12% anual.
- Crecimiento gasto médico estructural: 11–13% anual.
- Inflación sectorial en salud > IPC general.
- Crecimiento alto costo superior al promedio del gasto total. Diferencial promedio estructural estimado:
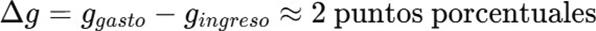
Este diferencial, aunque aparentemente pequeño, produce efecto compuesto acumulativo.
3.6 Dinámica de la siniestralidad
Definimos la siniestralidad como:
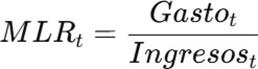
Si en 2026 el sistema inicia con:
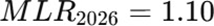
Y el gasto crece 2 puntos porcentuales por encima del ingreso cada año:
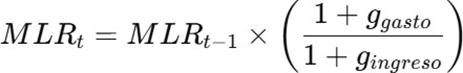
Con un diferencial de 2 puntos:
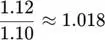
Esto implica un aumento acumulado cercano a 1,8% anual en la razón gasto/ingreso. En cinco años, el efecto compuesto puede llevar la siniestralidad desde 110% hasta aproximadamente 123%.
3.7 Brecha anual y acumulada
La brecha anual se calcula como:
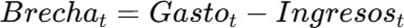
Si los ingresos anuales superan $100 billones y la siniestralidad proyectada alcanza 123%, la brecha anual podría superar los $25 billones hacia 2030.
La brecha acumulada 2026–2030 es aún mayor, dado el efecto compuesto.
3.8 Incorporación de incertidumbre (Simulación Monte Carlo)
Para capturar variabilidad estructural se incorporó simulación Monte Carlo con:
- Distribución normal para crecimiento ingreso (μ = 10%, σ = 1%).
- Distribución normal para crecimiento gasto (μ = 12%, σ = 1.5%).
- Se realizaron múltiples iteraciones para estimar:
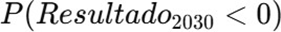
Resultados preliminares:
- Escenario inercial: probabilidad de déficit > 95%.
- Escenario estabilización: 80–90%.
- Escenario salvamento: < 40%.
Esto evidencia que el problema no es determinístico absoluto, pero sí altamente probable bajo inercia.
3.9 Sensibilidad del modelo
El modelo es altamente sensible a:
- Diferencial anual ingreso–gasto.
- Nivel inicial de siniestralidad.
- Magnitud del ajuste correctivo.
- Velocidad de crecimiento del alto costo.
Un diferencial de apenas 1 punto porcentual sostenido durante cinco años genera deterioro relevante. Con 2 puntos, el deterioro es estructural.
3.10 Limitaciones
- Uso de datos agregados.
- No diferenciación detallada por régimen.
- No modela cambios regulatorios disruptivos.
- No incorpora shocks extremos (pandemia, reforma estructural abrupta).
Sin embargo, incluso con estas limitaciones, la tendencia estructural es consistente.
3.11 Interpretación estructural
El modelo demuestra que la sostenibilidad del aseguramiento depende menos del valor puntual de la UPC y más de la coherencia entre tasas de crecimiento estructural.
Un sistema puede operar varios años con déficit técnico si mantiene liquidez transitoria, pero el deterioro compuesto eventualmente se traduce en:
- Intervenciones administrativas.
- Ruptura de red.
- Mayor costo fiscal.
- Reconfiguración forzada del mercado.
La sostenibilidad no es un evento discreto. Es una trayectoria. Y el período 2026–2030 representa un punto de inflexión crítico.
4. Resultados
El modelo prospectivo 2026–2030 muestra divergencias significativas en la trayectoria financiera del aseguramiento dependiendo del diferencial entre crecimiento de ingresos (UPC) y crecimiento del gasto médico.
El sistema inicia 2026 con una siniestralidad estimada cercana al 110%, lo que implica un déficit técnico estructural.
4.1 Escenario Inercial Supuestos:
- Crecimiento ingresos: 9–10% anual.
- Crecimiento gasto médico: 11–12% anual.
- Sin ajuste correctivo.
Resultados:
- Siniestralidad 2030: ~123%.
- Incremento acumulado: +13 puntos porcentuales.
- Brecha anual estimada 2030: > $25 billones.
- Probabilidad de déficit 2030: >95%.
Interpretación:
La brecha ingreso–gasto se amplifica año tras año. El deterioro es compuesto y estructural.
4.2 Escenario Estabilización Supuestos:
- Indexación UPC a inflación sectorial y morbilidad.
- Crecimiento ingreso: 12–13%.
- Crecimiento gasto: ~12%.
- Sin corrección del rezago inicial.
Resultados:
- Siniestralidad 2030: ~109–110%.
- Brecha anual estimada 2030: $12–15 billones.
- Probabilidad de déficit: 80–90%.
Interpretación:
Se detiene el deterioro, pero no se corrige el déficit acumulado. El sistema permanece en equilibrio frágil.
4.3 Escenario Salvamento + Estabilización Supuestos:
- Ajuste correctivo extraordinario en 2027 (~10% adicional).
- Regla estructural posterior alineada a costo real.
Resultados:
- Siniestralidad 2030: ~101%.
- Brecha anual 2030: < $3 billones.
- Probabilidad de déficit: 30–40%.
Interpretación:
Se revierte la trayectoria de deterioro y se converge hacia equilibrio técnico.
4.4 Resultado comparado
| Indicador | Inercial | Estabilización | Salvamento |
| Siniestralidad 2030 | 123% | 110% | 101% |
| Brecha anual 2030 | >$25 billones | $12–15 billones | <$3 billones |
| Riesgo sistémico | Alto | Moderado | Reducido |
Hallazgo central
Un diferencial estructural de 2 puntos porcentuales entre crecimiento del gasto y crecimiento del ingreso, sostenido durante cinco años, genera un deterioro acumulado superior a 10 puntos de siniestralidad. La inercia amplifica la brecha. La estabilización la congela. El salvamento la corrige. El periodo 2026–2027 es determinante para modificar la trayectoria.
Las opiniones expresadas en esta columna pertenecen exclusivamente a su autor y no comprometen la línea editorial de CONSULTORSALUD.




















