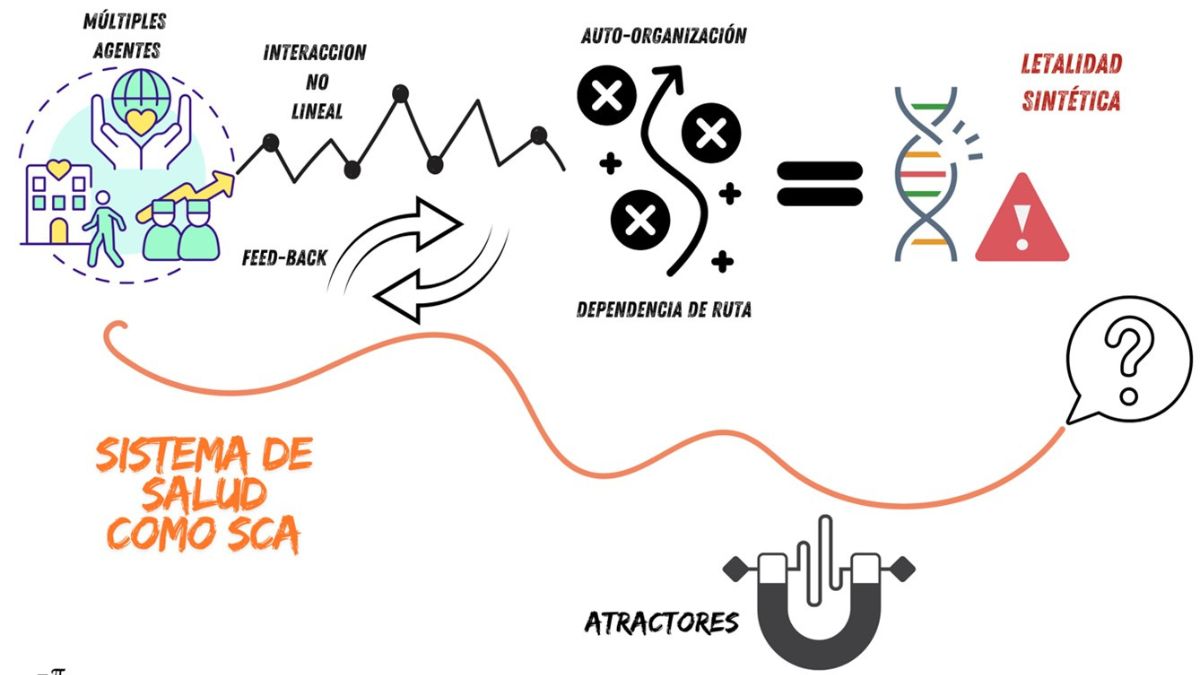
Un Sistema Complejo Adaptativo (SCA) es un marco conceptual utilizado para entender sistemas dinámicos compuestos por múltiples agentes interconectados que interactúan de manera no lineal, generando comportamientos emergentes. Estos sistemas son comunes en la naturaleza (ecosistemas, colonias de hormigas, el cerebro humano) y también en sistemas sociales y económicos, como el sistema de salud.
A continuación se detallan las características claves de un SCA y cómo se aplican al sistema de salud colombiano.
1. Agentes Autónomos e Interconectados
- Definición: Un SCA está compuesto por múltiples agentes (individuos, organizaciones o componentes) que toman decisiones de manera autónoma, pero cuyas acciones están influenciadas por las interacciones con otros agentes, es decir hay interdependencia y codependencia funcional.
- Aplicación: En el sistema de salud colombiano, los agentes incluyen a los pacientes/cuidadores, médicos y equipos de salud, hospitales, aseguradoras (EPS), reguladores (Minsalud, Superintendencia de Salud) y el Estado. Cada uno tiene sus propios objetivos y comportamientos, pero sus decisiones afectan al sistema en su conjunto.
- Ejemplo: Una EPS que decide priorizar la rentabilidad irracional generando bloqueos de acceso afecta la calidad del servicio y genera desconfianza en los pacientes y prestadores, lo que a su vez afecta la percepción global del sistema.
2. No Linealidad
- Definición: Las interacciones en un SCA no son lineales; esto significa que pequeños cambios en una parte del sistema pueden tener efectos desproporcionados en otras partes, lo cual aplica en lo negativo y en lo positivo.
- Aplicación: Un cambio aparentemente menor, como la implementación de un nuevo sistema de historias clínicas electrónicas, puede tener un impacto significativo en la eficiencia operativa de los hospitales, la satisfacción de los médicos y la calidad de la atención al paciente.
- Ejemplo: La introducción de la telemedicina durante la pandemia no solo mejoró el acceso a la salud en zonas rurales, sino que también redujo la carga en los hospitales urbanos, generando un efecto cascada en todo el sistema.
3. Emergencia de Nuevas Propiedades y Comportamientos
- Definición: Los SCA exhiben comportamientos emergentes, es decir, patrones o propiedades que surgen de las interacciones entre los agentes y que no pueden predecirse simplemente analizando los componentes individuales.
- Aplicación: En el sistema de salud, la equidad o la fragmentación son comportamientos emergentes que resultan de las interacciones entre políticas públicas, decisiones de los proveedores y comportamientos de los pacientes.
- Ejemplo: La creación de redes integradas e integrales de atención RIAS (como las redes abiertas de alta eficiencia) puede emerger como una solución a la fragmentación, aunque esta no haya sido planeada inicialmente por ningún agente individual.
4. Adaptación
- Definición: Los agentes en un SCA tienen la capacidad de adaptarse a cambios en su entorno, aprendiendo y ajustando sus comportamientos para mejorar su supervivencia o eficiencia.
- Aplicación: El sistema de salud colombiano ha mostrado cierta capacidad de adaptación, como la rápida adopción de la telemedicina durante la pandemia o la implementación de modelos de pago diferentes al evento para mejorar la calidad y eficiencia operativa (teóricamente al menos).
- Ejemplo: Algunas EPS y seguros privados han adaptado sus modelos de contratación para incluir incentivos basados en resultados, lo que ha mejorado la coordinación entre proveedores y aseguradores.
5. Autoorganización
- Definición: Los SCA tienden a autoorganizarse, es decir, a encontrar patrones de orden sin una dirección centralizada. Esto ocurre a través de la retroalimentación y las interacciones entre agentes.
- Aplicación: En el sistema de salud, la autoorganización se observa en la formación de redes de atención primaria o en la creación de clústeres de enfermedades (como los programas de cáncer o diabetes) que integran múltiples actores sin una planificación central explícita.
- Ejemplo: Los hospitales y clínicas en una región pueden coordinarse espontáneamente para compartir recursos durante una crisis, como ocurrió durante la pandemia de COVID-19.
6. Retroalimentación (Feedback)
- Definición: Los SCA operan a través de bucles de retroalimentación, donde las acciones de los agentes generan respuestas que influyen en futuras acciones. Estos bucles pueden ser positivos (amplifican cambios) o negativos (estabilizan el sistema).
- Aplicación: En el sistema de salud, la retroalimentación es crucial para ajustar políticas y prácticas. Por ejemplo, los datos sobre errores médicos pueden generar bucles negativos que llevan a mejoras en los protocolos de seguridad.
- Ejemplo: Si un hospital implementa un sistema de gestión de datos que reduce los tiempos de espera, esto puede generar un bucle positivo donde más pacientes eligen ese hospital, aumentando su eficiencia y reputación.
7. Dependencia del Camino (Path Dependency)
- Definición: Los SCA están influenciados por su historia; las decisiones y eventos pasados condicionan las opciones futuras. Esto se conoce como dependencia de la vía. Es un término extrapolado de la biología molecular.
- Aplicación: El sistema de salud colombiano está marcado por decisiones históricas, como la escisión inicial en los regímenes subsidiado y contributivo, que generaron inequidades y fragmentación difíciles de superar.
- Ejemplo: La dependencia del camino explica por qué es tan difícil eliminar prácticas ineficientes, como la duplicación de trámites administrativos o las autorizaciones mal entendidas, que se han arraigado en el sistema.
8. Resiliencia y Vulnerabilidad
- Definición: Los SCA pueden ser resilientes (capaces de recuperarse de perturbaciones) o vulnerables (propensos a colapsar bajo presión). La resiliencia depende de la diversidad, la redundancia y la capacidad de adaptación.
- Aplicación: El sistema de salud colombiano ha mostrado cierta resiliencia al adaptarse a la pandemia, pero también es vulnerable debido a su fragmentación y subfinanciamiento.
- Ejemplo: La resiliencia se observa en la capacidad de los hospitales para expandir sus unidades de cuidados intensivos durante la pandemia, mientras que la vulnerabilidad se manifiesta en la falla de acceso a servicios básicos en zonas rurales (la disociación centro-periferia).
9. Atractores
- Definición: Los atractores son estados hacia los cuales el sistema tiende a evolucionar, ya sea de manera estable (equilibrio) o caótica. Estos pueden ser puntos fijos, ciclos límite o atractores extraños.
- Aplicación: En el sistema de salud, los atractores incluyen estados como la centralización del aseguramiento, la fragmentación de servicios o la integración de redes. Estos atractores compiten entre sí, generando dinámicas complejas.
- Ejemplo: El control estatal del aseguramiento (giro directo) es un atractor que busca centralizar recursos, pero puede generar tensiones con el sector privado o usarse como estrategia de presión siendo un atractor que busca eficiencia operativa.
10. Letalidad Sintética
- Definición: En biología molecular, la letalidad sintética ocurre cuando la combinación de dos mutaciones genéticas, que por separado no son letales, resulta en la muerte celular. En los SCA, este concepto se refiere a la combinación de factores que, juntos, pueden llevar al colapso del sistema.
- Aplicación: En el sistema de salud colombiano, la combinación de una pandemia, el envejecimiento poblacional y una crisis económica podría ser letal si no se toman medidas adecuadas.
- Ejemplo: La falta de inversión en atención primaria (primera mutación) combinada con un aumento en la demanda de servicios especializados (segunda mutación) podría llevar al colapso del sistema. Si una estrategia de posible impacto positivo pero mal implementada (mutada) se suma a otra que se empeora por la primera (segundo hit) se produce un efecto de dificil reversión.
La imagen resume algunas de estas características y dinámicas:
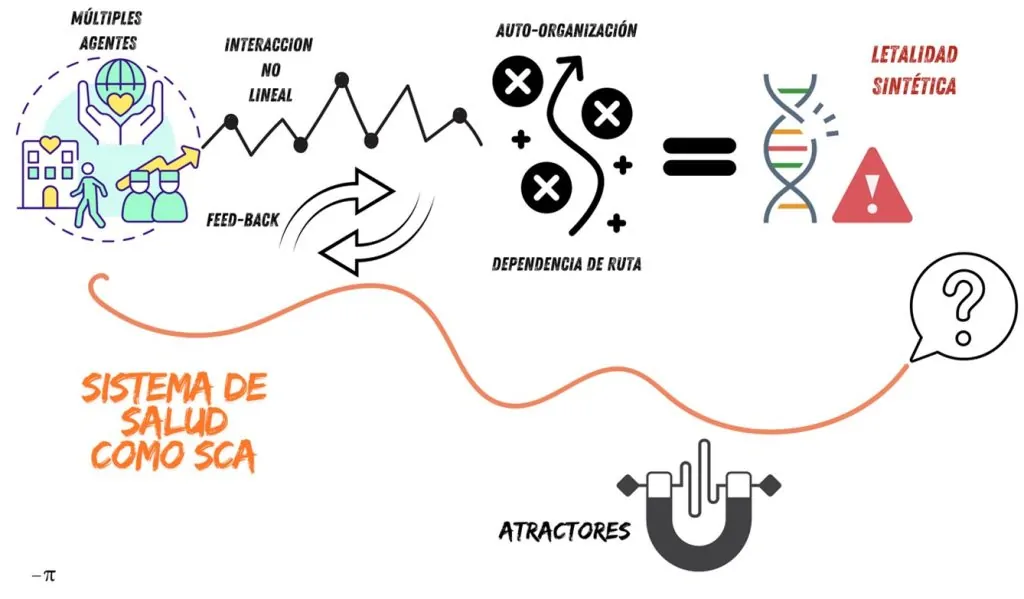
Como puede verse, el sistema de salud colombiano es un buen ejemplo de sistema complejo adaptativo (SCA), un entramado de interacciones dinámicas entre múltiples actores (pacientes, proveedores, aseguradores, reguladores y el Estado) que, bajo condiciones de estrés crónico, busca adaptarse para sobrevivir. Este sistema, sometido a tensiones como la fragmentación, la inequidad, la corrupción y el subfinanciamiento, ha experimentado una agudización del estrés en los últimos años debido entre otros a la pandemia, el envejecimiento poblacional y las presiones económicas. Sin embargo, como en la naturaleza, los sistemas complejos tienen la capacidad de adaptarse, evolucionar y encontrar nuevos equilibrios. Aquí exploramos cómo, desde una perspectiva de biología de sistemas, economía de la salud y salud pública, podríamos rediseñarlo para facilitar -ojalá- su supervivencia y resiliencia.
1. Analogías con el mundo natural: estrés crónico y adaptación
En la naturaleza, los sistemas biológicos enfrentan estrés crónico cuando las condiciones ambientales superan su capacidad de homeostasis. Por ejemplo, un bosque sometido a sequías prolongadas puede desarrollar mecanismos de adaptación, como raíces más profundas o hojas más pequeñas, para conservar agua. De manera similar, el sistema de salud colombiano ha estado bajo un estrés crónico debido a:
- Fragmentación: Como un ecosistema dividido por barreras geográficas, la falta de integración entre actores ha generado ineficiencias.
- Inequidad: Al igual que en un bosque donde algunos árboles reciben más luz que otros, las desigualdades en el acceso a la salud han creado desequilibrios.
- Subfinanciamiento: Como un organismo malnutrido, el sistema carece de los recursos necesarios para funcionar óptimamente en forma crónica. Esto se debe a la generación de primas anuales con datos de baja confiabilidad, amañados y a una metodología prospectiva no ajustada a condiciones de salud ni territorialidad. Vale la pena mencionar que el comportamiento inadecuado de los actores ha favorecido este fenómeno (incluyendo al consumismo de servicios de salud por parte de las personas).
La pandemia de COVID-19 actuó como un estresor agudo, similar a una tormenta que arrasa un bosque ya debilitado. Sin embargo, en la naturaleza, los sistemas encuentran formas de adaptarse y sobrevivir. En el sistema de salud, esto se traduce en estrategias como la territorialización, la automatización y los modelos anidados seguro-IPS, que buscan mejorar la coordinación y la eficiencia. La integración vertical por ejemplo es una estrategia potencialmente eficiente que fue limitada en su generación de valor por el afán de acaparamiento de recursos.
2. Atractores y nuevas relaciones en el sistema
En los sistemas complejos, los atractores son estados hacia los cuales el sistema tiende a evolucionar. En el sistema de salud colombiano, identificamos varios atractores clave:
- Control Estatal del Aseguramiento: Centralizar la gestión de recursos para mejorar la equidad, aunque esto puede generar tensiones con el sector privado y perder eficiencia, además de riesgo de captura por un ecosistema corrupto y clientelista.
- Redes Abiertas de Alta Eficiencia: Integrar redes mixtas y redefinir desenlaces para mejorar la coordinación entre niveles de atención.
- Crecimiento del Segmento Privado: Buscar eficiencia operativa y gestión basada en datos, aunque con el riesgo de aumentar la fragmentación.
Estos atractores no son estáticos; interactúan y compiten entre sí, generando comportamientos emergentes. Por ejemplo, la letalidad sintética puede ocurrir cuando factores como la pandemia, el envejecimiento y la crisis económica se combinan, llevando al sistema al borde del colapso. Para evitarlo, es crucial fortalecer los atractores positivos y mitigar los riesgos.
3. Modelos de Eficiencia Operativa: unidades funcionales inteligentes y microservicios
En un sistema de salud moderno, la eficiencia operativa no se trata solo de reducir costos, sino de optimizar procesos para mejorar la calidad de la atención y la experiencia del paciente. Para lograrlo, proponemos:
A. Unidades Funcionales Inteligentes
- Concepto: Estas unidades son módulos especializados dentro de los hospitales que operan de manera autónoma pero integrada, enfocándose en áreas específicas como oncología, cardiología o atención primaria. El componente “inteligente” se basa en un real aprovechamiento de los datos y la predictibilidad que ellos brindan.
- Analogía natural: Como los órganos de un cuerpo, cada unidad funcional tiene un propósito específico, pero trabaja en armonía con el resto del sistema.
- Aplicación: En el contexto colombiano, estas unidades podrían especializarse en clústeres de enfermedades (por ejemplo, cáncer, enfermedades crónicas o autoinmunes, cardiorenometabólico etc), optimizando recursos y mejorando la coordinación entre especialistas.
B. Microservicios en Hospitales
- Concepto: Los microservicios son pequeños equipos multidisciplinarios que ofrecen servicios específicos, como telemedicina, rehabilitación o manejo del dolor, de manera ágil y descentralizada.
- Analogía natural: Como las colonias de hormigas, donde cada grupo tiene una función específica pero contribuye al bienestar de la colonia.
- Aplicación: Estos microservicios podrían implementarse en zonas rurales o periféricas, llevando atención especializada a poblaciones que tradicionalmente han tenido acceso limitado y conectando las capas en una arquitectura geográfica por capas diferenciales de capacidades.
4. Marcos Contractuales Alineados con Modelos Generadores de Valor
Los marcos contractuales deben evolucionar para alinearse con estos nuevos modelos de servicios en salud. Proponemos:
A. Pago por Valor y Desempeño
- Concepto: Los contratos deben incentivar la calidad y los resultados en salud, en lugar de la cantidad de servicios prestados. Hay que redefinir las arquitecturas de complejidad para estas notas técnicas, por ejemplo entender que el cáncer de mama son 14 escenarios clínicos diferenciales hy apuntarle a desenlaces de valor superior, especialmente los que impactan al paciente y retornan al sistema.
- Estrategia: Implementar esquemas de pago por capitación ajustada al riesgo, condiciones clínicas con componentes de pago por desempeño atados a indicadores como la reducción de hospitalizaciones evitables o el control de enfermedades crónicas.
B. Contratos de Shared Savings y Bundled Payments
- Concepto: Estos contratos permiten que los proveedores asuman la gestión integral del paciente con un presupuesto global, incentivando la eficiencia y la coordinación, sobrepasando el concepto de UPC y actividades.
- Estrategia: Aplicar estos modelos en patologías de alto costo, como el cáncer o las enfermedades cardiovasculares, donde la integración de servicios es crucial.
5. Evolución hacia hospitales modernos: gestión guiada por datos y enfoque transversal
Los hospitales modernos deben ser centros de excelencia que integren la gestión guiada por datos, el enfoque transversal de enfermedades y la sostenibilidad ambiental, pero que además conecten a las comunidades y a las capas de complejidad geográfica en torno a ellas.
A. Gestión Guiada por Datos
- Concepto: Utilizar sistemas de información avanzados, como torres de control de datos o sistemas de comando clínico, para monitorear y optimizar el flujo de pacientes, recursos y servicios en tiempo real.
- Aplicación: Implementar plataformas interoperables (como FHIR/HL7) que permitan la integración de historias clínicas, facturación y gestión financiera.
B. Enfoque Transversal de Enfermedades
- Concepto: Abordar las enfermedades desde una perspectiva integral, considerando factores biológicos, sociales y ambientales.
- Aplicación: Crear clústeres de enfermedad que integren especialidades médicas, servicios de apoyo y programas de prevención (p.e. alteraciones de movilidad en lugar de ortopedia, renocardiometabólico en lugar de cardiología).
C. Sostenibilidad Ambiental
- Concepto: Los hospitales deben ser sensibles al contexto, no solo en términos tecnológicos, sino también ambientales.
- Estrategia: Implementar prácticas de energía renovable, gestión de residuos y construcción sostenible, alineadas con los Objetivos de Desarrollo Sostenible (ODS).
6. Modelos gravitacionales: centrados en las personas y conectados al entorno
Los modelos gravitacionales (centrados en las personas) buscan crear experiencias de valor superior para los pacientes, conectándolos con su entorno y promoviendo la corresponsabilidad.
A. Hospitales Sensibles al Contexto
- Concepto: Estos hospitales no solo utilizan tecnología avanzada, sino que también se adaptan a las necesidades culturales, sociales y geográficas de su entorno.
- Aplicación: En zonas rurales, los hospitales podrían integrar prácticas tradicionales de medicina con servicios modernos, respetando las creencias y costumbres locales.
B. Experiencias de Valor Superior
- Concepto: Los pacientes deben sentir que su experiencia en el sistema de salud es personalizada, ágil y empática.
- Estrategia: Implementar programas de educación en salud y telesalud que empoderen a los pacientes para tomar decisiones informadas sobre su cuidado. Ampliar a monitoreo en 360 grados.
C. Conexión con el Entorno
- Concepto: Los hospitales deben ser nodos de conexión con la comunidad, promoviendo la prevención y la promoción de la salud.
- Estrategia: Crear escuelas de sanos y programas comunitarios que fomenten estilos de vida saludables y reduzcan la carga de enfermedades crónicas.
Conclusión: hacia un sistema de salud resiliente y centrado en las personas
El rediseño del sistema de salud colombiano debe basarse en modelos de eficiencia operativa que se alineen con marcos contractuales innovadores, priorizando la gestión guiada por datos, el enfoque transversal de enfermedades y la sostenibilidad ambiental. Los hospitales modernos y los modelos gravitacionales (centrados en las personas) deben ser sensibles al contexto, conectados con su entorno y enfocados en generar experiencias de valor superior.
Como en la naturaleza, la supervivencia del sistema de salud depende de su capacidad para adaptarse, evolucionar y encontrar nuevos equilibrios. Solo así podremos construir un sistema resiliente, equitativo y sostenible que sirva a las necesidades de todos los colombianos, no solo a la supervivencia de cada actor.