En Consultorsalud hemos construido el análisis más completo disponible hasta la fecha sobre el estado financiero del sistema: una compilación de los seis estudios consecutivos de cartera de la ACHC (boletines No. 50 a 55), que cubren de manera ininterrumpida desde junio de 2023 hasta diciembre de 2025, cruzada con los estados financieros actualizados de 23 EPS reportados al formato FT001 de Supersalud con corte a noviembre de 2025, y armonizada con las series oficiales de IPC del DANE y los incrementos de UPC (contributivo y subsidiado) de las vigencias 2024, 2025 y 2026.
El resultado es un diagnóstico inédito que cuantifica la paradoja de la intervención —las 10 EPS bajo medidas especiales concentran el 79,5% de toda la mora activa—, revela el descalce macrofinanciero crítico de 2025 (la cartera creció 26,6% mientras la UPC subió apenas 5,36%), expone la insolvencia contable generalizada de 14 de las 23 EPS reportantes, profundiza en la trayectoria singular de Nueva EPS (de $2,8 a $7,34 billones en 30 meses) y, mediante cuatro modelos predictivos convergentes, proyecta una cartera de $30,8 billones para diciembre de 2026.
Si usted es CEO, CFO o gerente de una EPS, IPS o empresa del sector farmacéutico, este análisis le entrega exactamente lo que necesita para recalibrar su planeación 2026-2027: ranking de riesgo contraparte, razones financieras EPS por EPS, correlaciones no evidentes entre intervención y deterioro, y recomendaciones estratégicas diferenciadas.
Siga leyendo: los próximos meses del sistema de salud colombiano dependen de estas cifras.

1. Resumen Ejecutivo
La cartera del sector hospitalario en Colombia ha entrado en una fase de deterioro acelerado y estructural. Entre junio de 2023 y diciembre de 2025, la deuda reconocida por las 232 IPS que reportan a la Asociación Colombiana de Hospitales y Clínicas (ACHC) pasó de $16,09 a $25,70 billones, un crecimiento nominal acumulado del 59,7% en 30 meses. En el mismo lapso, la concentración de cartera morosa (> 60 días) aumentó de 52,3% a 58,0%, incorporando al sistema una mora adicional cercana a $6,5 billones.
El hallazgo central de este informe es un descalce macrofinanciero progresivo y cuantificable: en 2025, mientras la cartera hospitalaria creció 26,6%, la UPC se incrementó apenas 5,36% (una brecha de 21,2 puntos porcentuales frente al crecimiento de la cartera y de apenas 0,26 puntos por encima del IPC). Este descalce, sostenido en el tiempo, erosiona la suficiencia del aseguramiento y transfiere el riesgo financiero desde la EPS hacia el prestador.
Tres fenómenos explican la asimetría. Primero, la concentración creciente de la mora en entidades bajo intervención: 10 EPS intervenidas o en vigilancia especial acumulan $12,6 billones de deuda (70% de la cartera de EPS en operación y 79,5% de toda la mora activa). Segundo, el comportamiento singular de Nueva EPS, cuyo saldo pasó de $2,8 billones (jun-2023) a $7,34 billones (dic-2025) con mora de 67%: explica por sí sola el 47% del crecimiento absoluto de la cartera del conjunto intervenido en el último semestre. Tercero, el deterioro patrimonial reflejado en el FT001 de noviembre 2025, que evidencia patrimonio contable negativo en 14 de las 23 EPS que reportaron, con brechas Pasivo–Activo de hasta $3,3 billones en entidades individuales (Famisanar).
Cuatro modelos de proyección (lineal, exponencial, CAGR semestral y promedio móvil) convergen en un rango de $29,4 a $31,6 billones para diciembre 2026, con punto central en $30,8 billones (+19,8% vs dic-2025). La mora proyectada se ubica en 59,6%. Sin intervenciones estructurales (capitalización, giro directo al 90%, fondo de garantías operativo, liberación de reservas técnicas), el sistema habrá acumulado un déficit equivalente a cerca de 1,9 puntos del PIB en obligaciones pendientes con el sector prestador.
Implicaciones estratégicas para los tomadores de decisión
- Para EPS: la persistencia del descalce UPC/costos genera un modelo financieramente insostenible sin fortalecimiento patrimonial. La brecha cumulativa 2024–2025 equivale a aproximadamente 30 puntos porcentuales que no se trasladaron a ingreso regulado.
- Para IPS: casi la mitad del activo de las IPS ya está representado en cuentas por cobrar (declaración ACHC con base en estados financieros Supersalud a diciembre 2025). La gestión activa de riesgo contraparte y la priorización de pagadores dejan de ser una buena práctica y se vuelven condición de supervivencia.
- Para industria farmacéutica y de tecnología médica: la extensión promedio del ciclo de pago en la cadena EPS→IPS→proveedor impone revisar términos de financiación, modelos de garantía y concentración por cliente. La exposición a EPS intervenidas debe reflejarse en provisiones.
2. Metodología y trazabilidad de datos
Este informe se elabora mediante la ingesta sistemática y el cruce de cuatro bloques de información primaria, con validación paso a paso de cifras entre fuentes:
2.1 Serie ACHC (cartera hospitalaria)
Seis boletines consecutivos (estudios No. 50 a 55) con cortes semestrales de junio 2023 a diciembre 2025. Las cifras son reportadas por entre 207 y 232 instituciones hospitalarias afiliadas (ampliación progresiva de la muestra), lo cual introduce un componente mínimo de sesgo de perímetro que este informe controla al analizar variaciones porcentuales y concentraciones, más que niveles absolutos puntuales.
2.2 Estados financieros EPS (formato FT001 Supersalud)
Corte noviembre 2025, con reporte de 23 entidades (22 EPS y medicina prepagada). El análisis se concentra en rubros estratégicos: activos, pasivos, patrimonio, ingresos, costos del SGSSS, efectivo, inversiones y cuentas por cobrar. Se construyen indicadores de liquidez, solvencia y estructura de capital homologables entre entidades.
Advertencia técnica relevante: Nueva EPS no reporta al FT001 con corte noviembre 2025 (no figura en el dataset). Su análisis se sustenta en los informes ACHC 54 y 55 y en fuentes oficiales complementarias. Esta ausencia es un punto ciego significativo del supervisor y debe considerarse al leer los agregados financieros del sector.
2.3 Series macroeconómicas
Inflación anual (IPC dic): 9,28% (2023), 5,20% (2024), 5,10% (2025) — DANE. Incrementos UPC: 12,01% para 2024 (Res. 2364/2023), 5,36% para 2025 (Res. 2717/2024), 9,03% Contributivo y 16,49% Subsidiado para 2026 (Res. 2764/2025, en cumplimiento de Autos 007 y 2049 de 2025 de la Corte Constitucional).
2.4 Validación y auditoría de cifras
Se realizaron tres controles de consistencia: (i) comparación de totales entre informes consecutivos ACHC (variaciones absolutas y relativas), (ii) contraste de la suma de componentes regimen/estado/aseguradoras contra el total reportado en cada corte, y (iii) verificación de consistencia contable en el FT001 (A = P + K). Las desviaciones menores (< 0,5%) se atribuyen a redondeos del reporte original. Las cifras presentadas en este informe son las reportadas por las fuentes primarias; Consultorsalud aporta el análisis, cruces y proyecciones.
3. Progresión de la cartera hospitalaria 2023–2025
La serie de los seis estudios ACHC muestra un patrón de crecimiento no lineal con aceleración en el segmento jun-2024 / jun-2025. La tabla siguiente consolida la trazabilidad semestral:
| Corte | Inf. No. | Cartera total ($B) | Var. sem. | Mora >60 días | Cartera mora ($B) | IPS rep. | EPS contrib. ($B) |
| jun-2023 | 50 | 16,09 | — | 52,3% | 8,42 | 207 | 7,90 |
| dic-2023 | 51 | 16,80 | +4,4% | 54,0% | 9,07 | 221 | 8,40 |
| jun-2024 | 52 | 18,90 | +12,5% | 55,0% | 10,40 | 225 | 9,40 |
| dic-2024 | 53 | 20,30 | +7,4% | 55,3% | 11,23 | 225 | 9,95 |
| jun-2025 | 54 | 24,00 | +18,2% | 56,0% | 13,44 | 227 | 12,12 |
| dic-2025 | 55 | 25,70 | +7,1% | 58,0% | 14,91 | 232 | 12,85 |
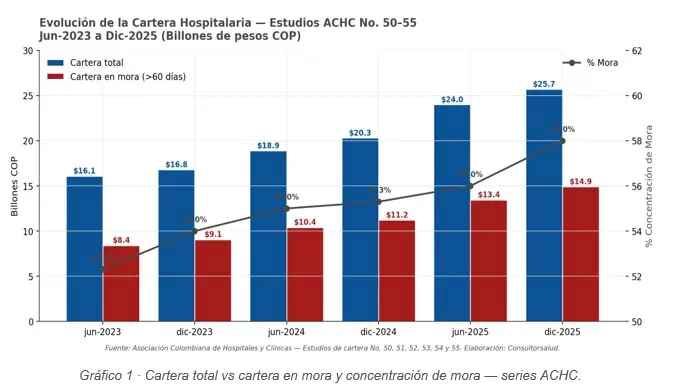
3.1 Lectura del patrón de crecimiento
El crecimiento del primer período de referencia (jun-dic 2023) fue moderado (+4,4%), consistente con una cartera todavía contenida. A partir del primer semestre de 2024 la tasa de crecimiento se eleva a doble dígito (+12,5% semestral) y alcanza su pico histórico en el semestre enero–junio 2025 con un +18,2% semestral. El cierre 2025 (+7,1% semestral) sugiere una atenuación del ritmo — aunque la base comparativa es mucho mayor, por lo que el crecimiento absoluto sigue siendo elevado ($1,7 billones en un solo semestre).
Esta aceleración 2024–primer semestre 2025 coincide en el tiempo con la intervención administrativa de Nueva EPS (abril 2024) y con la decisión regulatoria de fijar un incremento de UPC para 2025 apenas al 5,36% (ver sección 5), dos choques simultáneos que deterioraron el flujo de caja del aseguramiento y transfirieron el costo de ajuste al prestador vía diferimiento de pagos.
3.2 Composición por tipo de deudor (dic-2025)
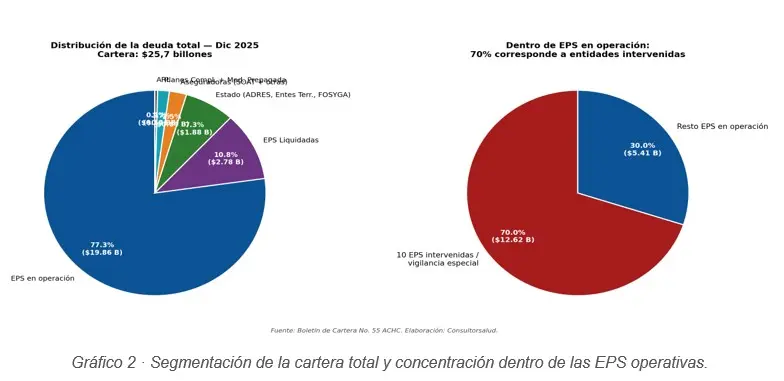
De los $25,7 billones de cartera total al cierre 2025, las EPS del régimen Contributivo concentran 50,0% ($12,9 billones) y las del Subsidiado 27,6% ($7,1 billones); la categoría Estado agrupa otro 7,3% ($1,88 billones). Aseguradoras SOAT (2,5%), planes complementarios y medicina prepagada (1,7%) y ARL (0,4%) completan el panorama. Sin embargo, el dato crítico está en la composición interna del bloque de EPS en operación: el 70,0% corresponde a entidades bajo alguna medida especial de la Supersalud, lo cual sitúa el riesgo regulatorio como el principal factor explicativo del comportamiento agregado.






















