Los países de América Latina y el Caribe avanzan hacia la eliminación de la transmisión de la madre al hijo del VIH, la sífilis, la hepatitis B y el Chagas, pero su progreso ha sido desigual, según concluyó un nuevo informe de la Organización Panamericana de la Salud (OPS).
El informe ‘Nuevas generaciones sin la infección por el VIH, la sífilis, la hepatitis B y la enfermedad de Chagas en las Américas 2018’ recoge datos de 52 países y territorios en las Américas, incluido Colombia.
Panorama VIH
El informe muestra que desde 2010, 30.800 niños nacieron sin VIH en América Latina y el Caribe gracias a las intervenciones de prevención de la transmisión maternoinfantil establecidas por los países.
“Los progresos para lograr una generación libre de sida y de sífilis han sido muy significativos, así como también, los esfuerzos para conseguir que los niños nazcan sin hepatitis B y Chagas”, afirmó la Directora de la OPS, Carissa F. Etienne.
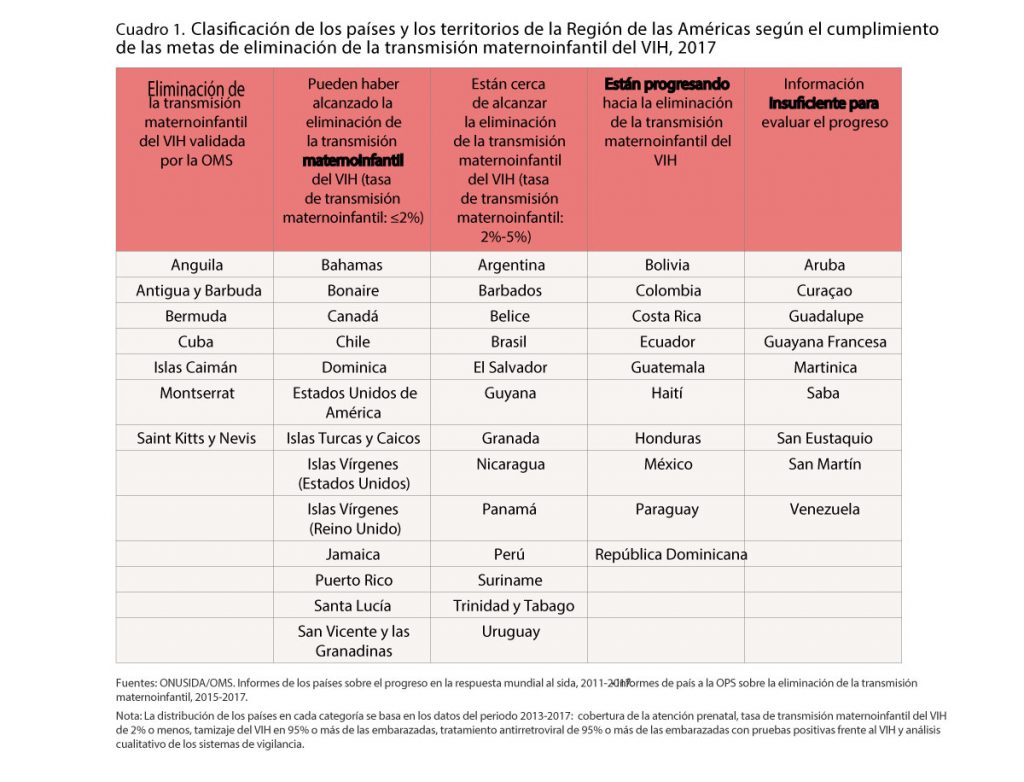
En 2017, 20 países y territorios de las Américas comunicaron datos que indican la eliminación de la transmisión maternoinfantil del VIH, de los cuales siete recibieron la validación de la OMS.
Sin embargo, se estima que todavía 3.500 niños nacen o contraen el VIH de sus madres cada año en América Latina y el Caribe.
“Debemos intensificar e integrar la respuesta, y ampliar el acceso a los servicios de salud si queremos terminar con la transmisión de estas cuatro enfermedades”, agregó la directora.
El porcentaje de embarazadas de la región que se realizaron al menos una prueba para conocer su estado de VIH y el de aquellas con resultado positivo que tuvieron acceso al tratamiento aumentaron en comparación con 2010 y se ubicaron en el 73%. Sin embargo, aún son inferiores a las metas de testeo y tratamiento del 95%.
En ese sentido el informe indica que Bolivia, Brasil y Perú aumentaron de manera notable el acceso a los medicamentos antirretrovirales desde el 2010; Colombia, Costa Rica, Panamá y Paraguay también han mostrado algún progreso en la cobertura del tratamiento antirretroviral; sin embargo, Ecuador, El Salvador y México no lograron mantener la cobertura lograda en los años anteriores
Sin embargo, al mirar el porcentaje de los bebés expuestos al VIH notificados que recibió una prueba virológica en los primeros dos meses de vida en América Latina, Colombia se ubica en la penúltima posición (ver gráfica).
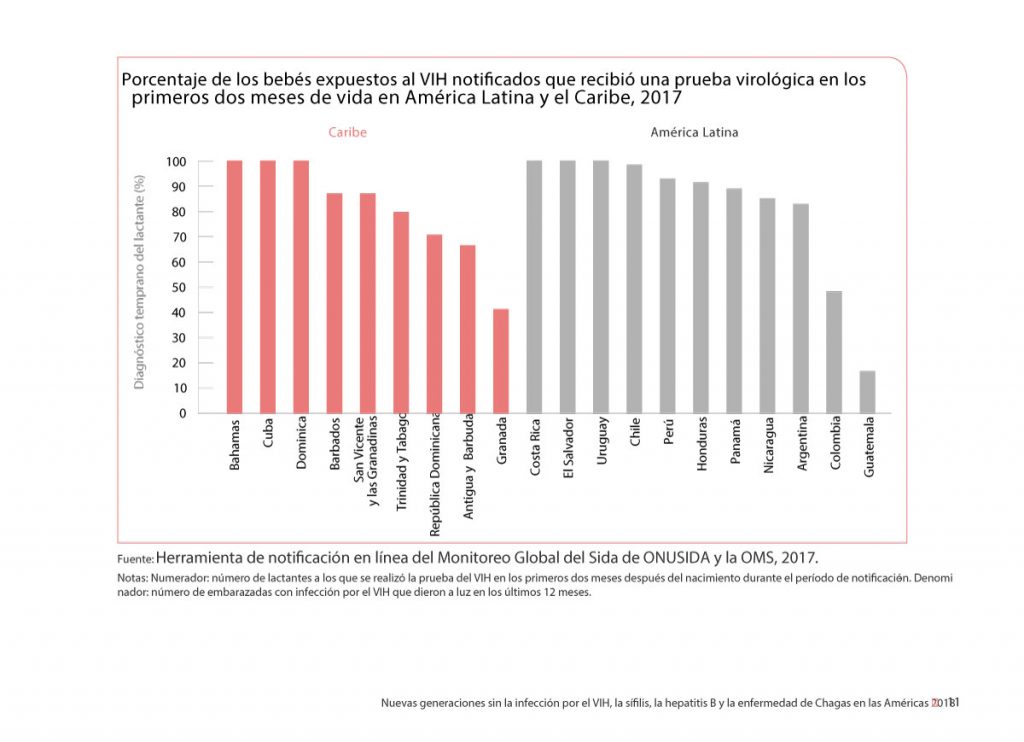
Asimismo, el informe señala que Colombia ha avanzado en la erradicación del VIH maternoinfantil, aunque está rezagado respecto a otros países (ver gráfica).
Aumentan los casos de sífilis congénita
Según el nuevo reporte, 15 países notificaron en 2017 la eliminación de la sífilis congénita, de los cuales siete recibieron la validación de la OMS.
Sin embargo, la publicación detalla que los casos de sífilis congénita están en aumento.
En 2017, 37 países informaron más de 28.800 casos, 22% más que en 2016, aunque el 85% de casos se concentran en un solo país.
Por el contrario, la tasa de tratamiento apropiado de sífilis aumentó a 88% en las embarazadas diagnosticadas como seropositivas en el 2017.
El aumento del 2016 al 2017 en la cobertura del tratamiento apropiado, de 24% en Colombia y 12% en Perú fue la principal razón de la mejora.
Siete países notificaron una cobertura de tratamiento superior a 95% (o no tuvieron ningún caso de sífilis en embarazadas).
La vacunación, clave para prevenir la hepatitis B
Los países de las Américas vacunan contra hepatitis B desde hace más de 20 años, lo que ha facilitado el cumplimiento de la meta de eliminación de la transmisión madre-hijo de esta enfermedad en la región en su conjunto (prevalencia regional estimada de hepatitis B en los niños de 5 años de 0,1%).
Sin embargo, se estima que 6.000 niños contraen el virus de la hepatitis B cada año en la región.
Para prevenirla, la OPS recomienda aplicar cuatro dosis de la vacuna a los niños menores de un año, la primera de ellas durante las primeras 24 horas de vida, momento clave para prevenir la transmisión vertical.
En 2017, la cobertura de vacunación con la tercera dosis a menores de 1 año fue de 87%.
Además, 25 países y territorios han introducido la dosis de vacuna en las primeras 24 horas después del nacimiento a los recién nacidos.
Esta última cobertura aumentó de 61% en 2010 a 76% en 2017, aunque aún está por debajo de la meta del 95%. Los esfuerzos para vacunar a todos los niños deben incrementarse.
Brasil, Chile, Colombia, Costa Rica, Estados Unidos y Nicaragua, han informado que alcanzaron o que están cerca de alcanzar la cobertura de 95% con la tercera dosis de la vacuna contra la hepatitis B en el primer año de vida.
Sin embargo, estos países tienen que ampliar aún más la cobertura con la dosis al nacer (ver recuadro).

9.000 bebés nacen con la enfermedad de Chagas
Anualmente nacen cerca de 9.000 bebés con enfermedad de Chagas en Latinoamérica y el Caribe, los cuales representan más del 20% del total de nuevos casos.
En 2017 se notificaron a la OPS solo 280 casos nuevos, lo que muestra la necesidad urgente de mejorar los sistemas de detección y notificación.
También se estima que el mayor número de casos nuevos de enfermedad de Chagas congénita ocurren en México (1788), Argentina (1457) y Colombia (1046).
Además, los diez países de América Latina y el Caribe con la tasa de incidencia más alta en el 2010, es decir, uno o más por 1000 nacidos vivos, fueron Paraguay (3,4), Belice (3,3), Ecuador (3,2), Bolivia (2,3), Argentina (2,1), El Salvador (1,9), Honduras (1,3), Nicaragua (1,2), Colombia (1,1) y Venezuela (1,1).
Asimismo, el tamizaje de la enfermedad de Chagas en embarazadas es muy variable y oscila entre 7% y 55% en los países que presentan datos.
La iniciativa de eliminación establece la meta de realizar la prueba al 90% o más de las embarazadas y a los recién nacidos de madres seropositivas.
Dos países, Argentina y Uruguay, cuentan con políticas nacionales de tamizaje del T. cruzi en todas las embarazadas. Uruguay introdujo su política en el 2018, dirigida a los prestadores de servicios de salud tanto del sector público como del sector privado.
Entre tanto, Brasil, Chile, Colombia, Honduras y Paraguay cuentan con políticas de tamizaje sistemático de embarazadas en zonas con alta endemicidad u otros factores riesgosos.
Sobre el informe
El nuevo informe de la OPS es el primero en abordar las cuatro enfermedades en conjunto.
En 2014, los ministros de Salud se comprometieron a eliminar la transmisión maternoinfantil del VIH y sífilis, y lo ampliaron a dos enfermedades más.
“Eliminar la transmisión maternoinfantil de estas cuatro enfermedades representa un desafío”, explicó Marcos Espinal, director del Departamento de Enfermedades Transmisibles de la OPS.
“Sin embargo, llevar adelante un abordaje integrado de las mismas constituye una oportunidad para conseguir avances más equitativos hasta su eliminación”, consideró.



















