La Asociación Colombiana de Infectología (ACIN) emitió la versión actualizada sobre el manejo del Sars-CoV-2 y la COVID-19 en las instituciones hospitalarias y centros de atención en salud. La información puntual proviene del consenso de expertos y la evidencia científica que se tiene hasta el momento sobre el virus y la enfermedad. A día de hoy, Colombia cuenta 2.893.655 casos, siendo 108.781 casos activos de este total. La COVID-19 ha dejado un saldo de 74.700 fallecidos desde que inició la pandemia, cifra que va en ascenso debido al tercer pico.
Sin embargo, el avance global y la documentación existente sobre la evolución de los infectados y las medidas de transmisión, dejan ver que no es un problema único en salud pública. A nivel histórico, cada cierto tiempo surgen pandemias, enfermedades inexistentes y cuya cura tarda en aparecer. Para el caso puntual del Sars-Cov-2, virus clasificado como Betacoronavirus, las únicas medidas disponibles que han demostrado funcionar como método de contención son el aislamiento y la cuarentena, el distanciamiento social y las medidas de contención comunitaria. Cabe aclarar que estos conceptos tienen diferencias entre sí, pese a que se usa esta denominación de forma generalizada.
- Aislamiento: Separación de personas enfermas de personas no infectadas. Generalmente ocurre en entornos hospitalarios pero también se puede hacer en casa por infecciones leves. Para que el aislamiento tenga éxito en la prevención de la transmisión, la detección de casos debe ser temprana, es decir, antes del inicio de la eliminación viral o al menos antes del inicio de la eliminación viral máxima.
- Cuarentena: restricción de movimiento, idealmente combinada con observación médica durante el período de cuarentena, de contactos cercanos de pacientes infectados durante el período de incubación. Su éxito depende del rastreo de contacto rápido y completo de cada paciente confirmado. La cuarentena puede llevarse a cabo en el hogar o en lugares designados, como hoteles, y ambas opciones se usaron durante la epidemia de SARS.
Con respecto a las fases de la pandemia, los expertos indican en el consenso que Colombia atraviesa la fase 3 o de contagio comunitario. “Aunque la mayoría de las personas con SARS-CoV-2/COVID-19 tienen una enfermedad leve o no complicada (81%), algunas desarrollarán una enfermedad grave que requiere oxigenoterapia (14%) y aproximadamente el 5% requerirá un tratamiento de unidad de cuidados intensivos. De los enfermos críticos, la mayoría requerirá ventilación mecánica. El diagnóstico más común en pacientes con SARS-CoV-2/COVID-19 grave es la neumonía grave”.
¿Cómo se define un caso confirmado de Sars-CoV-2?
La alternativa ideal para reducir la transmisión y la gravedad de los casos activos es la detección temprana. Los expertos advierten a los tratantes que la mayoría de infectados presenta un síndrome clínico similar a influenza. Se debe sospechar de infección por Sars-Cov-2 en pacientes con dos o más síntomas de infección respiratoria. La fiebre, contrario a la guía ofrecida por el INS, no es un síntoma que se presente en todos los pacientes; ya que la evidencia científica reciente muestra que hhasta en el 10% de los casos la infección puede cursar sin fiebre.
Dentro de los síntomas que se reportan en las consultas y en urgencias, se mantienen la anosmia o disgeusia antes de que comiencen indicios de enfermedad respiratoria. También se debe tener en cuenta que un 17% de los casos la infección por SARS-CoV-2 se presenta con síntomas gastrointestinales (diarrea, dolor abdominal y emesis) que eventualmente preceden a la infección respiratoria.
Antes de dar un diagnóstico en estos pacientes, las recomendaciones de la ACIN indican lo siguiente:
- Resulta aconsejable diferenciar entre población sintomática y asintomática
- Las personas sintomáticas se definen como aquellas que tengan síntomas respiratorios agudos (2 o más de los siguientes: fiebre, tos, dificultad respiratoria, odinofagia, fatiga, adinamia), o síntomas gastrointestinales (diarrea, emesis, dolor abdominal). Éstos pueden estar asociados al empeoramiento de la sintomatología respiratoria al día 8 desde la aparición o pueden consolidar el diagnóstico con imagenología que revele presencia de infiltrados de tipo vidrio esmerilado periférico o de consolidación bilateral.
¿Cuál es la diferencia entre caso probable y caso confirmado de Sars-CoV-2?
Según el documento presentado por la ACIN, los individuos que se consideran como caso probable son aquellos sintomáticos o asintomáticos que den resultado positivo a la prueba PCR o a la prueba rápida utilizada para estos casos. Dentro de este grupo de casos probables también se incluyen a personas con las mismas características y cuyas pruebas diagnósticas den un resultado NO CONCLUYENTE.
Por su parte, los casos confirmados de Sars-CoV-2 dependen exclusivamente de la positividad de pruebas moleculares o genómicas. Vale la pena aclarar que las manifestaciones clínicas en neonatos son distintas a las de los adultos. De ser así, los tratantes deben prestar atención a dificultad respiratoria leve y fiebre; intolerancia alimentaria, sangrado gástrico, neumotórax, distrés respiratorio en pacientes con enfermedad agravada.
También le puede interesar: HABILITAN PERMANENTEMENTE EL CARGUE DE INFORMACIÓN DEL TALENTO HUMANO EN SALUD PARA VACUNACIÓN – RES: 551 DE 2021
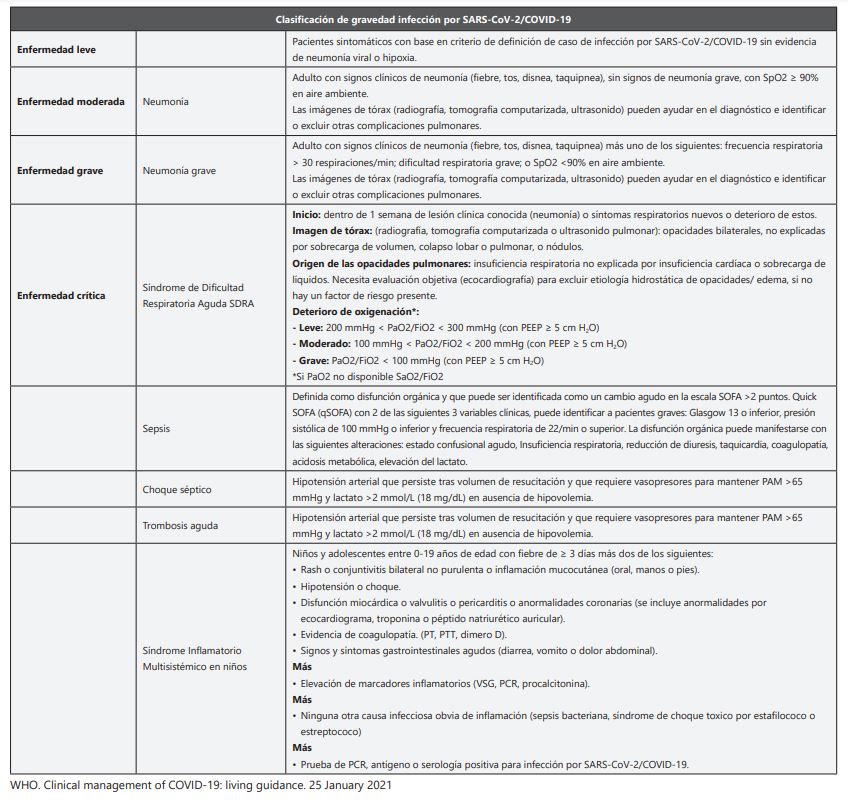
Clasificación clínica de casos Sars-CoV-2 / COVID-19
La clasificación presentada por la ACIN ha sido actualizada según los parámetros de la OMS para esta infección respiratoria. Las autoridades en salud pública afirman la clasificación de la infección por SARS- CoV-2/COVID-19 debe hacerse acorde con todos los escenarios de atención en salud. La clasificación de gravedad que se presenta a continuación debe considerarse la enfermedad no complicada, neumonía leve, neumonía grave, Síndrome de Dificultad Respiratoria Aguda, sepsis y choque séptico. Para el caso de pacientes críticos se deberá seleccionar la clasificación con mayor gravedad.
Las complicaciones asociadas continúan siendo: falla renal aguda, disfunción miocárdica y manifestaciones neurológicas. En pacientes con ventilación mecánica se deben tener en cuenta infecciones asociadas al cuidado de la salud con especial énfasis en neumonía. Durante el tratamiento, los expertos recomiendan la búsqueda activa de complicaciones más frecuentes en su orden de aparición: Síndrome de dificultad respiratoria aguda, falla renal aguda, lesión miocárdica y alteraciones neurológicas.
Como un importante número de los pacientes desarrolla complicaciones, en este artículo de CONSULTORSALUD presentamos las afectaciones de tipo sistémico, características en estos casos:
- Sistema Nervioso Central: los síntomas que se presentan en el SNC son de gran variabilidad. Se deben tener en cuenta otros factores. Se menciona la encefalitis, síndrome convulsivo o edema cerebral en los pacientes más graves. Para los individuos en situación crítica, podría verse agravada con la presencia de eventos cerebro-vasculares en infectados, presencia de polineuropatía desmielinizante progresiva tipo Guillan Barre. Toda sospecha médica debe ser corroborada con TAC de cráneo simple y RNM cerebral contrastada.
- Lesión renal: hasta el momento, la lesión renal aguda es la complicación más frecuente en los pacientes críticos. Si bien se desconoce a qué se debe, se relaciona a lesión directa del virus sobre células glomerulares (glomerulonefritis) y tubulares (necrosis tubular aguda). Sin embargo, se debe tener en cuenta el componente multifactorial de esta lesión. Se debe vigilar la creatinina, nitrógeno ureico (BUN), sodio, potasio, calcio y balance hídrico junto al gasto urinario.
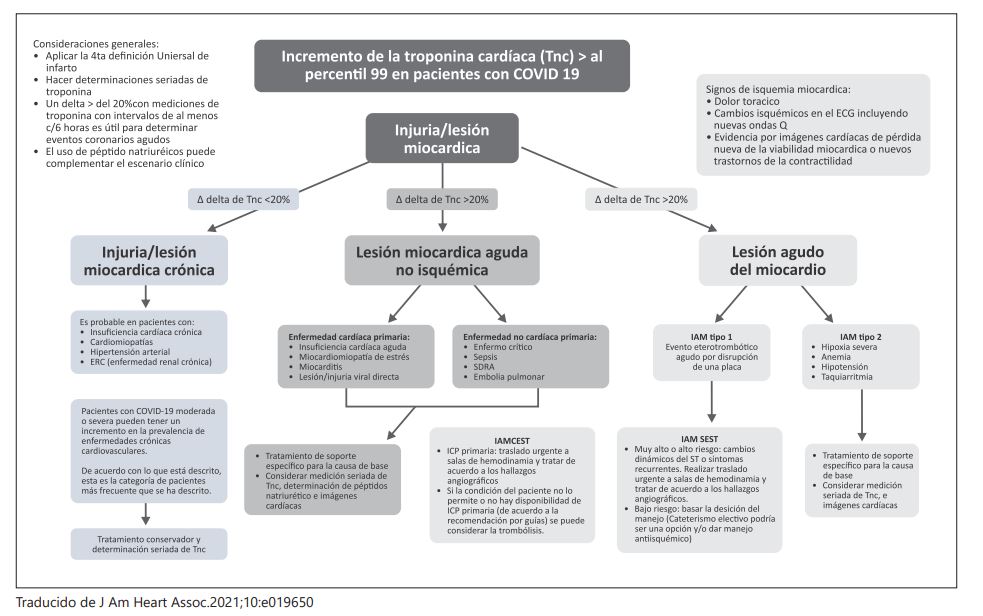
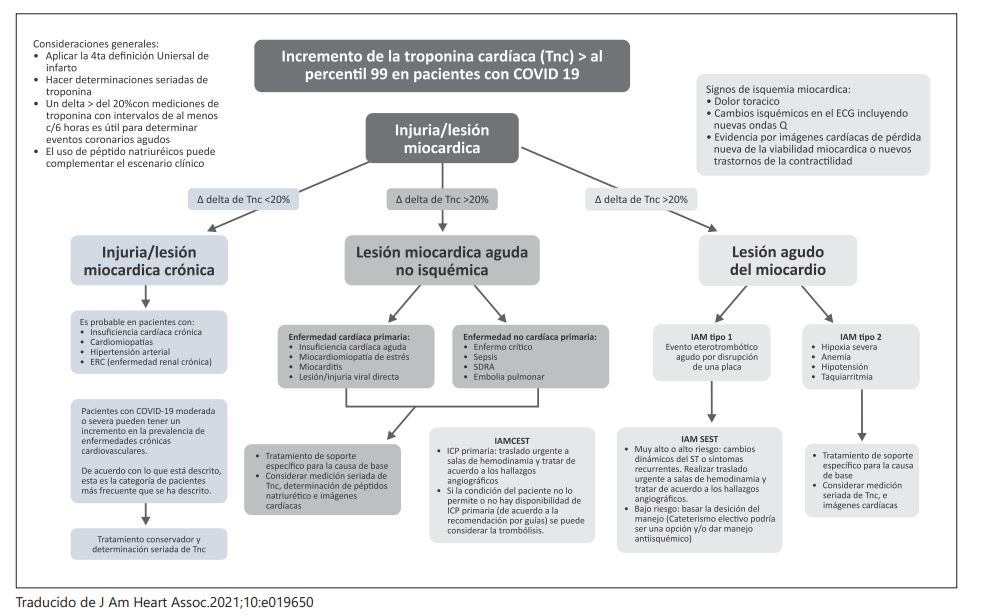
- Sistema cardíaco: el compromiso de este sistema ha sido descrito como directo o indirecto. A nivel directo se han identificado cuadros de miocarditis -leves a fulminantes-, y cuyas consecuencias han sido falla cardíaca, choque cardiogénico, arritmias supraventiculares, ventriculares y trastornos de conducción. A nivel indirecto, se ha evidenciado síndrome coronario agudo, con y sin elevación del ST, el cual es derivado del compromiso endotelial de la infección por SARS-CoV-2/COVID-19. Todo lo anterior obliga a la realización de delta de troponina (Seguimiento del biomarcador), EKG, Ecocardiograma y Angiografía coronaria.
También le puede interesar: DESCUBREN MÉTODO DE IMPRESIÓN 3D PARA MEDICAMENTOS PERSONALIZADOS
Manejo hospitalario indicado para pacientes con COVID-19
Sobre el manejo hospitalario de pacientes, el consenso actualizado de la ACIN no recomienda el uso generalizado de la terapia inmunológica pasiva con plasma de pacientes convalecientes, pese a que se ha descrito un uso positivo de la misma en algunos grupos de pacientes y a la aprobación de la FDA. La opinión de los expertos colombianos se sustenta en múltiples estudios aleatorizados publicados no muestran un mayor beneficio con el uso de plasma de convalecientes en pacientes con neumonía severa por SARS-CoV-2/COVID-19.
“Se sugiere que la terapia con plasma convaleciente con títulos altos (>1:1000) solo puede ser considerada en forma temprana, dentro de las primeras 72 horas de inicio de los síntomas, en pacientes con alto riesgo de complicaciones por la infección por SARS-CoV-2/COVID-19, siempre en el marco de un experimento clínico”.
Respecto al uso de soporte ventilatorio, los médicos tratantes deben tener en cuenta que los pacientes con enfermedades graves pueden desarrollar disnea e hipoxemia dentro de una semana después del inicio de la enfermedad, hecho que no es diferente en los afectados con COVID-19. Como criterios aplicables a los pacientes, la ventilación mecánica se recomienda en casos de disnea moderada-grave con signos de trabajo respiratorio y/o uso de musculatura accesoria o movimiento abdominal paradójico; Taquipnea mayor de 30 rpm; Criterios gasométricos: PaO2/FiO2 <200 pH< 7,35 con PaCO2>45 mm Hg.
¿Cómo debe realizarse la intubación orotraqueal (IOT)?
- El procedimiento debe ser realizado por la persona más entrenada en el equipo y en caso de vía aérea difícil ser intervenida por un experto (Anestesiólogo).
- Realizar una evaluación de la vía aérea adecuada que permita definir cuáles pacientes tienen riesgo de vía aérea difícil y de esta manera definir un plan adicional.
- Usar dispositivos supraglóticos solo en pacientes con vía aérea difícil y sin personal apto para la intubación. Se debe optar en corto tiempo por una vía aérea definitiva con intubación orotraqueal.
- La IOT despierto no está indicada, excepto en algunos casos de alto riesgo de broncoaspiración.
- Usar un sistema de succión cerrado y no se recomienda preoxigenación con bomba de oxígeno (Ambu) a presión positiva.
- En pacientes que requieren IOT sin vía aérea difícil predicha, se debe realizar una secuencia de inducción rápida, que incluye los inductores y coadyuvantes elegidos por el médico a cargo y un relajante muscular tipo despolarizante (succinilcolina 1 – 2 mg/kg) o no despolarizante (rocuronio 3 DE 95: 0.9 mg/kg).
- Se recomienda utilizar lidocaína en dosis de 1mg/kg IV en dosis única durante la inducción, para disminuir el riesgo de tos inherente al procedimiento.
- La laringoscopia debe ser realizada con videolaringoscopio o con el dispositivo en el que el médico considere tenga más experticia. Solo se prescindirá de éste en caso de que no se encuentre disponible rápidamente y prime la necesidad aseguramiento de vía aérea.
- Insuflación de neumotaponador rápido para disminuir el riesgo de dispersión de aerosoles, siempre confirmar presión, por medio del manómetro, la cual debe ser entre 20 – 30 cm H2O para evitar lesiones de la vía aérea.
- Utilizar un filtro de alta eficiencia que debe ser instalado entre el tubo orotraqueal y el circuito y otro al final del circuito respiratorio.
- Uso de capnografía en todos los pacientes ventilados.
- No se deben realizar maniobras durante el manejo de la vía aérea que puedan generar aerosoles, entre estas la ventilación con presión positiva con dispositivo máscara-válvula-bolsa.
- No se recomienda el uso de ventilación mecánica no invasiva.
Probablemente, muchos familiares de pacientes con COVID-19 cuestionen la falta de uso de la terapia ECMO en Colombia. Vale la pena mencionar que esta técnica no es la primera línea de tratamiento en caso de pandemia, sino que depende de la disponibilidad. Se trata de un recurso que solo es de acceso en centros especializados a nivel nacional. A pesar de ello, su uso está recomendado para aquellos pacientes que no responden al tratamiento convencional para la enfermedad.
Los tratantes y centros hospitalarios deben considerar como candidatos para terapia ECMO a los siguientes pacientes:
- Afectados con hipoxemia severa (PaFi < 50 con FiO2 > 0.9 durante 3 horas ó, PaFi < 80 con FiO2 > 0.9 durante 6 horas, Hipercapnia severa: PaCO2 > 80 mmHg o, pH < 7.25 y PaCO2 > 60 mmHg durante > 6 horas).
- Pacientes con SDRA en quienes se decidió su uso, se recomienda emplear ECMO veno-venoso temprana en centros especializados.
- ECMO veno-venoso es el soporte extracorpóreo para elegir en estos pacientes, sin embargo, dado que la miocarditis está documentada como una de las complicaciones de las infecciones virales por virus Influenza o MERS-CoV, se debe considerar un modo asistido tipo ECMO veno-arterial (VA-ECMO) como última línea en este grupo de pacientes.
En cuanto al manejo de anticoagulantes y la profilaxis activa antitrombótica, desde la ACIN se recomienda a los especialistas brindar este tipo de profilaxis, incluso si no hay contraindicaciones. A su vez, estas beben realizarse ajustes de acuerdo con la función renal, el peso y la edad.
Se sugiere que en los pacientes adultos con bajo riesgo de sangrado y con un curso clínico grave o crítico, (pacientes en uci y post-uci), y elevación del Dímero D mayor a 6 veces el valor de referencia del laboratorio o fibrinógeno mayor a 900 mg/dl, y que tengan recuento plaquetario por encima de 25.000, se considere la profilaxis dosis intermedias según el riesgo de trombosis por condiciones previas. Deben realizarse ajustes de acuerdo con la función renal, el peso y la edad.
Si hay sospecha de enfermedad tromboembólica y se debe esperar más de 4 horas para la realización de imágenes (angioTAC o gammagrafía) o más de 24 horas para realización de ultrasonido compresivo, se debe iniciar anticoagulación plena empírica mientras se establece el diagnóstico. Deben realizarse ajustes de acuerdo con la función renal, el peso y la edad y tener en cuenta el riesgo de sangrado del paciente.
También le puede interesar: ALERTA ROJA HOSPITALARIA EN VALLE DEL CAUCA