Los reclamos siguen siendo uno de los indicadores más sensibles para identificar en qué punto se deteriora la atención en salud. En febrero de 2026, la Superintendencia Nacional de Salud (Supersalud) volvió a mostrar que la mayor inconformidad de los usuarios se concentró en el acceso efectivo a citas, tecnologías y servicios, justamente en la etapa en que la afiliación debe traducirse en atención oportuna.
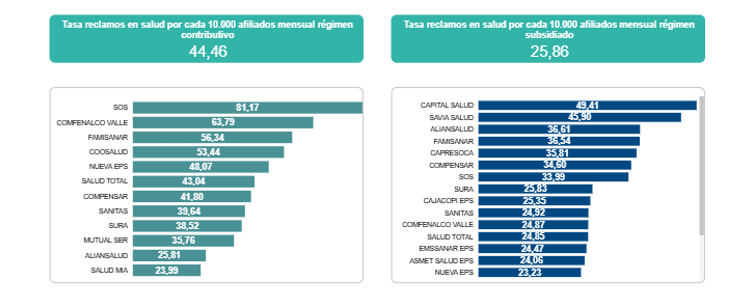
Con corte al 28 de febrero de 2026 y excluyendo a las EPS indígenas, la entidad reportó para ese mes 169.138 reclamos sobre una base de 48.686.359 afiliados, con una tasa general de 34,74% por cada 10.000 afiliados. La presión fue más alta en el régimen contributivo, con 44,46%, mientras el subsidiado se ubicó en 25,86%, una diferencia que confirmó una mayor intensidad relativa de los reclamos en el contributivo.
¿Dónde se concentró la presión de los reclamos en febrero?
El comportamiento del mes mostró que la mayor inconformidad no estuvo asociada a asuntos secundarios del sistema, sino a fallas que afectan de manera directa la prestación del servicio. Las reclamaciones se concentraron en negaciones, demoras, autorizaciones pendientes y barreras para obtener tecnologías y otros servicios requeridos por los usuarios. La presión volvió a instalarse, por tanto, en el punto más crítico de la ruta asistencial, allí donde el afiliado intenta acceder a la atención y no encuentra una respuesta oportuna.
El tablero también permitió diferenciar dos dimensiones del problema. Por una parte, estuvieron las EPS que acumularon más reclamos en términos absolutos. Por otra, las que registraron una presión proporcional más alta frente a su número de afiliados. Esa distinción resultó clave en febrero, porque mostró que el mayor volumen de casos no coincidió necesariamente con la mayor intensidad relativa del malestar.
Las EPS que concentraron más reclamos y las que registraron las tasas más altas
- Nueva EPS encabezó el volumen absoluto del mes con 41.048 reclamos; entidad con mayor número de afiliados.
- Sanitas ocupó el segundo lugar con 21.751 reclamos.
- Sura reportó 20.214 reclamos.
- Salud Total sumó 20.164 reclamos.
- Famisanar cerró febrero con 12.912 reclamos.
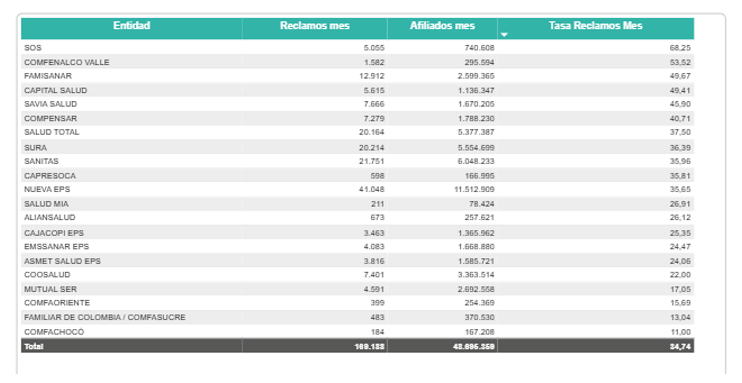
La concentración del volumen en ese grupo mostró que buena parte de la inconformidad mensual se ubicó en pocas entidades. Aun así, la presión del mes no se explicó únicamente por el número absoluto de reclamos, ya que la tasa por cada 10.000 afiliados puso en primer plano a EPS con una carga relativa más alta.
- SOS registró 68,25 reclamos por cada 10.000 afiliados.
- Comfenalco Valle llegó a 53,52
- Famisanar alcanzó 49,67
- Capital Salud se ubicó en 49,41
- Savia Salud reportó 45,90
La segmentación por régimen reforzó ese mismo comportamiento.
- En el régimen contributivo, las tasas más altas fueron las de SOS, con 81,17; Comfenalco Valle, con 63,79; Famisanar, con 56,34; Coosalud, con 53,44; y Nueva EPS, con 48,07
- En el régimen subsidiado, los mayores indicadores correspondieron a Capital Salud, con 49,41; Savia Salud, con 45,90; Aliansalud, con 36,61; Famisanar, con 36,54; y Capresoca, con 35,81.
Los motivos de reclamo confirmaron que el mayor problema siguió estando en el acceso
Por otra parte, la Supersalud mostró que el macromotivo dominante fue el relacionado con barreras en el acceso a tecnologías y servicios de salud y a otros elementos complementarios para la atención del usuario, con 156.199 casos. Muy por debajo quedaron la insatisfacción del usuario con el proceso administrativo, con 10.461; la insatisfacción relacionada con la atención en salud, con 2.448; y la insatisfacción vinculada con infraestructura y logística, con apenas 80 reclamos. La distribución de los casos dejó en evidencia que el problema central del mes no estuvo en la infraestructura, sino en la posibilidad concreta de recibir la atención requerida.
- La negación para la entrega de tecnologías en salud y otros servicios autorizados fue el principal motivo específico, con 30.178 reclamos.
- La negación en la asignación de citas o consultas reunió 28.026 casos.
- La falta de oportunidad en las citas o consultas alcanzó 26.630 reclamos.
- La falta de oportunidad en la atención en otros servicios de salud registró 17.492 casos.
- La falta de oportunidad en la entrega o entrega incompleta de tecnologías en salud y otros servicios llegó a 12.810 reclamos.
- La negación en la atención en otros servicios de salud sumó 11.959 casos.
- La falta de oportunidad en la autorización de otros servicios de salud reportó 9.010 reclamos.
- La falta de oportunidad en la autorización de tecnologías en salud y otros servicios registró 7.328 casos.
- La falta de oportunidad en la autorización de citas de consulta acumuló 5.120 reclamos.
- La falta de oportunidad en el proceso de referencia y contrarreferencia cerró con 3.960 casos.
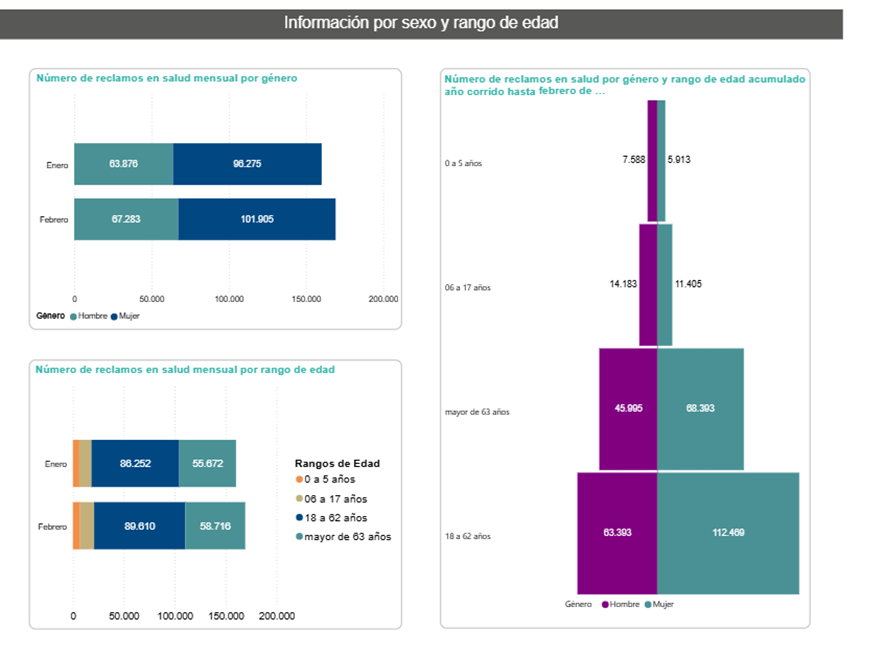
Mujeres y población adulta concentraron la mayor carga de reclamos
Ahora bien, la carga de los reclamos en febrero también mostró una concentración clara por sexo y edad. Las mujeres reunieron 101.905 reclamaciones, mientras los hombres registraron 67.283. Por grupos etarios, el mayor peso se ubicó en la población de 18 a 62 años, con 89.610 reclamos, seguida por las personas mayores de 63 años, con 58.716.
Estos datos resultan relevantes porque evidencian que la mayor presión del sistema siguió recayendo en la población adulta y adulta mayor, es decir, en los grupos que más demandan consultas, tratamientos, medicamentos, procedimientos y controles de manera continua.
Febrero elevó la presión de los reclamos frente al arranque de 2026
La comparación entre enero y febrero de 2026 mostró que la presión de los reclamos aumentó en los dos regímenes del aseguramiento. En el contributivo, la tasa pasó de 43,04 a 44,46 reclamos por cada 10.000 afiliados, mientras que en el subsidiado subió de 23,70 a 25,86. En el consolidado de ambos regímenes, el indicador también avanzó, al pasar de 32,95 en enero a 34,74 en febrero. El comportamiento del segundo mes del año mostró así una mayor intensidad de la inconformidad de los usuarios, especialmente en el régimen subsidiado, que fue el que registró el incremento más amplio en términos de tasa.
La comparación por entidades también dejó movimientos relevantes. En el contributivo, SOS siguió con la tasa más alta, aunque descendió de 82,30 en enero a 81,17 en febrero, mientras Comfenalco Valle se mantuvo prácticamente estable, al pasar de 63,82 a 63,79. En contraste, Famisanar aumentó de 51,02 a 56,34, y Nueva EPS subió de 45,32 a 48,07. En el subsidiado, el incremento fue más visible en Capital Salud, que pasó de 42,85 a 49,41, y en Savia Salud, que subió de 39,98 a 45,90. También se observó un aumento en Aliansalud, de 35,04 a 36,61, y en Famisanar, de 31,83 a 36,54. La evolución entre ambos meses mostró que, lejos de ceder, la presión por reclamos se intensificó en varias EPS y en puntos críticos del acceso a la atención.
El sistema necesita corregir los puntos donde se rompe la atención
A la luz de los hallazgos de febrero, el foco de mejora no debería concentrarse únicamente en la reducción del volumen de reclamos, sino en los puntos operativos donde hoy se está rompiendo la experiencia del usuario. La concentración de inconformidades en negaciones, demoras, autorizaciones y entrega de tecnologías sugiere la necesidad de fortalecer la gestión del acceso desde el primer contacto con el sistema, con énfasis en la asignación de citas, la oportunidad de las respuestas y la continuidad de las rutas de atención. Más que un problema aislado de percepción, los datos reflejan fallas concretas en procesos críticos de prestación que exigen intervenciones más precisas por parte de EPS, prestadores y autoridades de vigilancia.
En ese contexto, el comportamiento observado en febrero plantea la conveniencia de priorizar acciones de seguimiento sobre las entidades con mayores niveles de presión, revisar la capacidad de respuesta en los trámites más sensibles para el usuario y convertir la información de reclamos en una señal temprana para corregir barreras antes de que se traduzcan en una afectación más amplia del acceso. El reto, en adelante, no será solo responder al reclamo cuando este ya ocurrió, sino anticiparse a las fallas que lo están originando.























