El Ministerio de Salud emitió los lineamientos de bioseguridad encaminados a prevenir la exposición ocupacional al COVID-19, estos están dirigidos a trabajadores de la salud de instuciones públicas y privadas del territorio nacional colombiano.
Exposición al COVID-19 en el sector salud
En el sector salud se puede producir un contacto cercano mientras se atiende a un paciente, en alguno de estos dos casos:
- Al estar a una distancia aproximada de 2 metros o menos de distancia, en una habitación o en el área de atención de un paciente con COVID-19 confirmado o probable durante un tiempo mayor a 15 minutos, o contacto directo con secreciones de un caso probable o confirmado mientras el paciente es considerado infeccioso durante un periodo prolongado de tiempo.
- Al tener contacto directo con secreciones infecciosas de un paciente con COVID-19. Estas secreciones pueden incluir esputo, suero, sangre y gotitas respiratorias.
Medidas de control
Por tanto, para evitar el contagio se deben tomar medidas de control de ingenieria por ejemplo:
- Barreras físicas para guiar a los pacientes a través de áreas de triage.
- Cortinas entre pacientes en áreas compartidas.
- Sistemas de tratamiento de aire (con direccionalidad, filtración, tipo de cambio, etc.) que se instalan y se mantienen adecuadamente.
Administativas
No obstante, estas medidas debe estar acompañadas con acciones de control de tipo administrativo, como: diagnosticar de manera oportuna a los pacientes, ya que esto disminuye la posibilidad de contagio del personal médico.
Así mismo, se deben caracterizar las áreas de potencial exposición, teniendo en cuenta el número de trabajadores y pacientes atendidos, la frecuencia e intensidad de exposición, las características locativas de los espacios, y de forma excepcional se deben determinar las condiciones individuales de los trabajadores que sugerirían una mayor vulnerabilidad como la edad, la preexistencia de patologías pulmonares, cardiacas o que generen inmunosupresión.
Pese a lo que se piensa, en las Instituciones de Salud hay cargos que no requieren presencialidad. Por esa razón, se deben evaluar los cargos que no requieren estar en el puesto de trabajo para el desarrollo de sus tareas y optar por la alternativa de trabajo en casa, así mismo se deben, evitar reuniones presenciales y/o actividades que puedan generar aglomeraciones.
ambientales
El Ministerio de Salud y Protección Social (Minsalud, 2020) ha establecido los siguientes requisitos para los ambientes de aislamiento: • Puerta ajustable que permita el cierre y aislamiento del área.
Baño privado con ducha y lavamanos para reducir la transmisión del virus a otras áreas.
Antecámara entre el cuarto y el pasillo, especialmente con el fin de proveer espacio para almacenamiento de elementos requeridos en estas áreas, tales como la disposición de los elementos de protección personal, además de los insumos necesarios para la atención del paciente (esta zona se conoce como área limpia).
La presión del aire de la antecámara con relación al pasillo deberá ser negativa, preferiblemente, tanto la antecámara como el ambiente de aislamiento deberán tener su propio sistema de entrada y salida del aire.
Retirar del ambiente de aislamiento los muebles y enseres no esenciales, los que permanezcan deben ser de fácil limpieza y no almacenar o retener residuos, ya sea dentro o alrededor de sí mismo.
Las camas deben estar a más de un metro de separación si en la habitación hay más de una cama.
También puede leer: Telesalud guía rápida para evaluación de pacientes COVID-19
Lavado de manos la acción Primordial
Entendiendo la vía de transmisión del COVID-19 y partiendo de la premisa de que todo paciente es potencialmente infeccioso, es fundamental que se garantice la higiene de manos y respiratoria en los lugares de trabajo del personal médico, la Organización Panamericana de la Salud -OPS- ha establecido las siguientes sugerencias al respecto:
- Disponer dosificadores de desinfectante de manos en lugares visibles en el lugar de trabajo (desde la recepción o puertas de entrada).
- Asegúrese de que los dosificadores se recargan frecuentemente.
- Disponer carteles y folletos en los que se promueva el lavado frecuente y concienzudo de manos entre los trabajadores, los contratistas y los clientes, así como la forma correcta de realizarse.
- Asegurarse de que el personal, los contratistas y los clientes que ingresan a la institución acatan la instrucción del lavado de manos con agua y jabón, así como las demás medidas de prevención emitidas por el Ministerio de Sañid.
- Garantizar la disponibilidad de mascarillas quirúrgicas y pañuelos de papel en sus lugares de trabajo para aquellos que tengan síntomas respiratorios, de igual forma disponer los puntos para asegurar una caneca de basura con tapa para deshacerse higiénicamente de ellos.
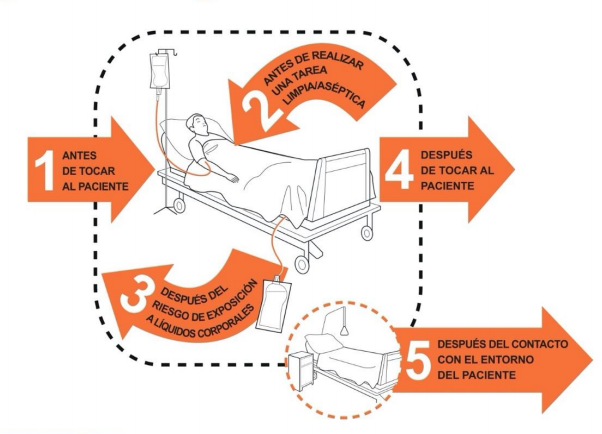
5 momentos en los que el personal médico debe lavarse las manos
Protección del personal
La protección corporal debe considerar: ropa de aislamiento impermeable o una bata de aislamiento impermeable. Si hay escasez de batas, debe priorizarse su uso para los procedimientos de generación de aerosoles, actividades de atención donde se anticipan salpicaduras y aerosoles, y actividades de atención al paciente de alto contacto que brinden oportunidades para la transferencia de patógenos a las manos y la ropa de los trabajadores Se pueden emplear también batas de tela, con un proceso de esterilización previo.
En el caso de las manos, se deben emplear guantes desechables para examinar un paciente, los guantes deben cambiarse si se rompen o están muy contaminados.
Finalmente, para los ojos se recomiendan protección ocular adicional, pueden ser monogafas, gafas y caretas desechables que cubran completamente el frente y los lados de la cara. Los anteojos personales y los lentes de contacto no se consideran una protección ocular adecuada.
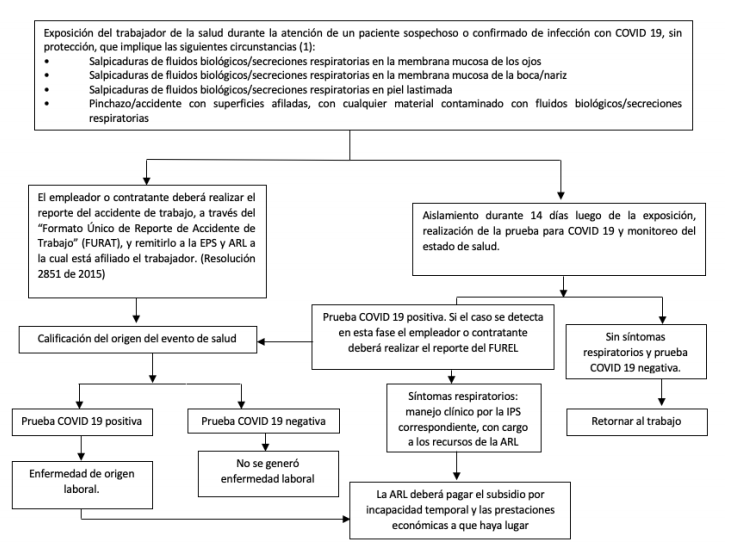
RUTA PARA EL REPORTE DE ACCIDENTE DE TRABAJO O ENFERMEDAD LABORAL DE UN TRABAJADOR DE LA SALUD POR EXPOSICIÓN A COVID- 19