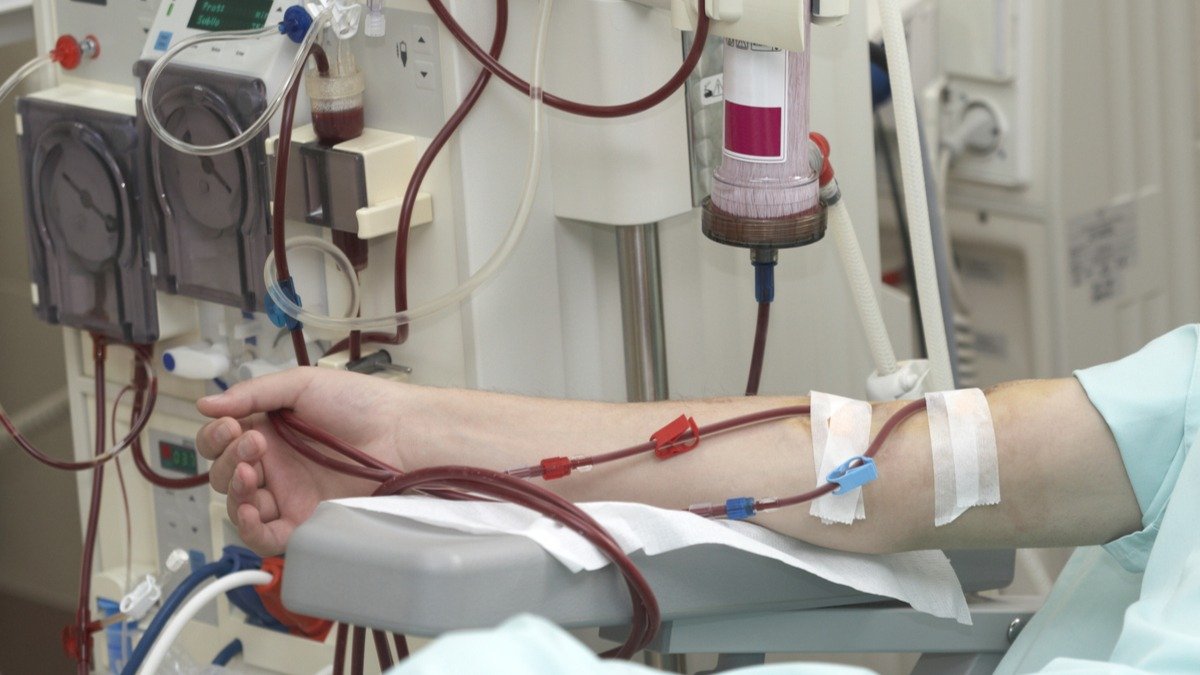
Una investigación adelanta por parte del Departamento de Epidemiología Clínica de la Universidad Nacional de Colombia (UNAL) determinó que la población rural es más propensa a fallas en accesos vasculares para hemodiálisis.
Factores como la distancia que deben recorrer para llegar a sus unidades renales, o su tipo de trabajo, expondría a esta población a un mayor riesgo de infección de los accesos vasculares o venosos utilizados en hemodiálisis.
Andrea Elena García López, magíster en Epidemiología Clínica de la UNAL, señala que los accesos vasculares son un factor tan importante para los pacientes con enfermedad renal crónica, que determina por sí mismo el éxito o el fracaso de un programa de la hemodiálisis.
Un acceso vascular para hemodiálisis permite que la sangre viaje por tubos flexibles hacia la máquina de diálisis.
En la máquina se limpia al pasar por un filtro especial denominado “dializador”. Existen tres tipos: la fístula, el injerto y el catéter.
“El mantenimiento de un acceso vascular funcional sigue siendo un desafío, y aunque sin lugar a dudas es el salvavidas para estos pacientes, infortunadamente, debido a la alta incidencia de su disfunción, también es el ‘talón de Aquiles’ de la hemodiálisis. Su importancia es tal, que en la actualidad constituye la primera causa de ingreso hospitalario en los pacientes en hemodiálisis”, dijo García López, quien dirigió la investigación.}
También le puede interesar: Antibióticos debilitan las defensas de la gripe en el pulmón: Estudio
¿Cómo se desarrolló el estudio?
Para conocer la situación real de la práctica cínica en Colombia relacionada con el acceso vascular, la magíster realizó un estudio con 985 pacientes mayores de edad tratados con hemodiálisis,
Los pacientes fueron tratados en clínicas del Renal Therapy Services de Baxter en Colombia entre el 1 de enero y 31 de diciembre de 2016.
La investigadora precisó que la muestra seleccionada se dividió por regiones y se realizó un seguimiento de entre 12 y 15 meses.
“Con los pacientes que ingresaban por primera vez a hemodiálisis se hizo una descripción detallada de las características demográficas y clínicas y se midió si se presentaba o no el evento de falla de acceso vascular”, explicó García López.
En ese sentido, precisó que como falla se definió la necesidad de cambio por infección o por mal flujo del acceso vascular.
Así mismo, con las personas que presentaban estas condiciones se estimó la incidencia del evento y con variables sociodemográficas, clínicas y laboratorio que se midieron.
Con esto, se realizó un modelo exploratorio y un análisis de supervivencia para analizar la asociación con el evento.
¿Qué se descubrió?
El 51,27 % de 985 pacientes que iniciaron el tratamiento experimentó un cambio de acceso durante el seguimiento, para un total de 1.774 accesos evaluados.
De estos, 1.152 (64,9 %) correspondieron a un acceso temporal y 622 (35 %) a un acceso permanente.
El “acceso temporal” es el catéter venoso central que se debería usar temporalmente ya que está asociado con mayores complicaciones e infecciones.
Sin embargo, la falta de funcionalidad de un número significativo de accesos permanentes creados antes de iniciar hemodiálisis resulta en uso inicial de dicho catéter.
Los “accesos permanentes” son los de tipo arteriovenoso, como las fístulas, que se establecen uniendo mediante cirugía una vena a una arteria cercana, generalmente en el brazo, lo que crea un vaso sanguíneo grande con un flujo rápido de sangre.
También le puede interesar: AWare, la herramienta de la OMS contra la resistencia a antibióticos.
También está el injerto de un tubo artificial entre una vena y una arteria cercana en la parte interna del codo o en el brazo.
Accesos permanentes
En los accesos permanentes la incidencia de falla de los pacientes fue 66,3 por cada 100 personas al año.
Los factores asociados fueron edad mayor a 65 (riesgo 2,8 veces mayor), la diabetes (riesgo 3,4veces mayor) y procedencia rural (un riesgo 17,8 veces mayor).
Con respecto a la procedencia rural, la magíster señala que no este hallazgo no se había descrito antes en otros estudios.
Las mujeres presentaron un riesgo 3,6 veces mayor en comparación con los hombres.
Además, los niveles de hemoglobina se identificaron como un factor protector que disminuye el riesgo de presentar el evento casi en 30 %.
Con respecto a los factores relacionados con la falla de los “accesos vasculares temporales”, se obtuvieron:
- Los niveles bajos de hemoglobina (con un riesgo 0,9 veces mayor).
- La hipertensión (con un riesgo 1,4 veces mayor.
- Los niveles altos de albumina (con un riesgo 1,2 veces mayor).
Se debe prevenir
Los resultados del estudio, dice la investigadora, marcan un punto de partida desde el cual se pueden empezar a emplear medidas preventivas que reduzcan las fallas en los accesos vasculares de los pacientes con enfermedad renal crónica.
“Las decisiones que se tomen estarían basadas en datos e investigaciones centradas en la población colombiana y la idea sería tomar medidas preventivas si ya se conocen los riesgos establecidos, como otras alternativas de tratamiento como puede ser la diálisis peritoneal. En caso de que esta no sea una opción viable, se puede optar por un seguimiento más cercano a los pacientes que le permita al médico estar alerta si un paciente tiene un riesgo más alto”, concluyó la mágister.