Los desarrollos de Inteligencia Artificial (IA) en general tienen tres objetivos: Predecir, controlar y simular. A pesar del incremento de casi 15 veces en el número de publicaciones sobre IA y salud en los últimos 20 años (año 2000: 1248 artículos Vs año 2021: 17901 artículos en Pubmed®), son pocos los desarrollos implementados en el mundo real de la medicina.
Más allá de la limitada discusión respecto a la reemplazabilidad del componente humano en los servicios de salud, lo que en verdad le ha faltado a la IA en salud es realidad. El objetivo de este escrito es discutir brevemente algunos factores que pueden incidir en la brecha diseño-implementación, específicamente en nuestro sector.
La IA aislada con sus elementos de machine learning y deep learning (ML/DL) si bien aporta en muchos aspectos a los problemas de la salud, debe integrarse con otro tipo de tecnologías de perfeccionamiento humano para optimizar su valor (ver gráfico).
También puede leer: Conozca los lineamientos de la etapa 3 del PNV
Las áreas en donde la IA brinda mayor aporte a los sistemas de salud son:
a. Reconocimiento de patrones
b. Estimaciones y predicciones
c. Hallazgo de relaciones ocultas (insights)
d. Transformación de datos
e. Modelos de optimización
f. Control adaptativo y automatización
g. Optimización de diagnósticos (visión de computador)
La mayoría de los desarrollos en medicina se han centrado en automatización y diagnóstico por imagen. Los equipos asistenciales en su mayoría no encuentran una utilidad práctica en estos desarrollos, pero adicionalmente ven a la IA como una “caja negra” de confiabilidad variable. Esto se deriva de un problema central en el diseño de los modelos de IA que consiste en que se han desarrollado para el desempeño y no para el entendimiento. Es decir, la interpretabilidad de estos es un reto para el personal de la salud. Los enemigos de la ejecución real de la IA en salud son el sobre entusiasmo, el temor y la mala gestión del cambio.
Limitaciones de la Inteligencia artificial A en salud
Las cinco grandes limitaciones de la IA en salud son:
- Intervenciones adversas: Los algoritmos de machine learning (ML) son vulnerables a entradas falsas, pero bien diseñadas.
- Cambio de distribución: Es posible que los modelos de ML no puedan extrapolarse con precisión desde los datos de entrenamiento a un nuevo conjunto de datos si hay una diferencia significativa o un cambio de uno a otro. No es lo mismo un set de datos de entrenamiento de Dinamarca para aplicarlo en Cundinamarca.
- Sesgo de datos: Los modelos de ML tendrán tantos sesgos como los datos que lo entrenen y tendrán también tantos sesgos cognitivos como su diseñador.
- Precisión de las salidas: La naturaleza de la composición de sus datos de entrenamiento significa que la precisión aparente de su modelo podría no ser tan precisa como se pretendía. Los conjuntos de datos de los estudios clínicos, por ejemplo, pueden centrarse en un grupo específico; Si un estudio sobre cáncer de mama solo incluye ejemplos en los que los tumores son homogéneos, es posible que la precisión de los informes no se transfiera a otros casos.
- Diferencias en las máquinas: Es posible que los algoritmos entrenados con datos de un tipo de máquina de imágenes no funcionen de la misma manera al evaluar instancias de otros tipos. Las ligeras variaciones en las máquinas de imágenes pueden ser suficientes para afectar negativamente el rendimiento de un modelo
Por lo anterior elementos como la interpretabilidad, confiabilidad, robustez, transparencia, certeza
y confianza de los modelos de IA/ML son críticos para una real implementación.
Confianza, Consistencia y Explicabilidad de la IA
Dado que la mayoría de los problemas a resolver en el sector salud son complejos, los modelos lineales tradicionales que aprendimos en las escuelas de medicina son insuficientes e inexactos, y por tanto sus potenciales soluciones deben venir desde una arquitectura igualmente compleja, bien sea a través de modelos derivados del algebra lineal o del cálculo diferencial, esas materias que pensamos íbamos a dejar atrás en la medicina. Este tipo de diseños corresponden a redes neuronales de diferentes tipos, maquinas de soporte vectorial, fuzzy logic etc.
El reto entonces para quienes trabajamos en modelos de IA para salud es lograr que los equipos clínicos adquieran tres elementos: Confianza, consistencia y explicabilidad. Y esto va más allá del entendimiento matemático de los modelos.
Confianza para disminuir el temor a errar ante las decisiones médicas soportadas en IA, consistencia para creer que los desarrollos están acordes con el estado del arte y explicabilidad para que el entendimiento del funcionamiento del desarrollo facilite su uso y adopción. Las preguntas a resolver desde la IA deben ser ajustadas al perfil de quienes intervienen, no es igual lo que el clínico espera como explicación a lo que espera el cirujano.
Debido a la complejidad descrita de los modelos de IA/ML en salud es difícil lograr suficiente explicabilidad para quienes hemos sido formados en un pensamiento hipotético deductivo soportado en epidemiología clásica. Siguen siendo las medidas de significancia estadística el pivote sobre el cual gira lo que llamamos exactitud, pero en IA/ML esto no es así.
Hay tres estrategias para lograr la interpretabilidad de los modelos de IA/ML:
- Hacer que los modelos complejos se muestren como simples y sean interpretables por defecto, por ejemplo, convirtiéndolos en árboles de decisión o modelos lineales. Esta es la estrategia menos eficiente dado que la linealidad será siempre limitada.
- Hacer que los modelos sean entendibles en retrospectiva, es decir mediante análisis post hoc.
- Hacer que los modelos sean auto-interpretables y alojados en el componente fisiopatológico, estos últimos son llamados modelos mecanísticos. Esta evolución hace parte de la llamada medicina basada en la evidencia plus (MBE+).
A modo de resumen los modelos de ML/DL y su evolución a modelos mecanicistas es la siguiente:
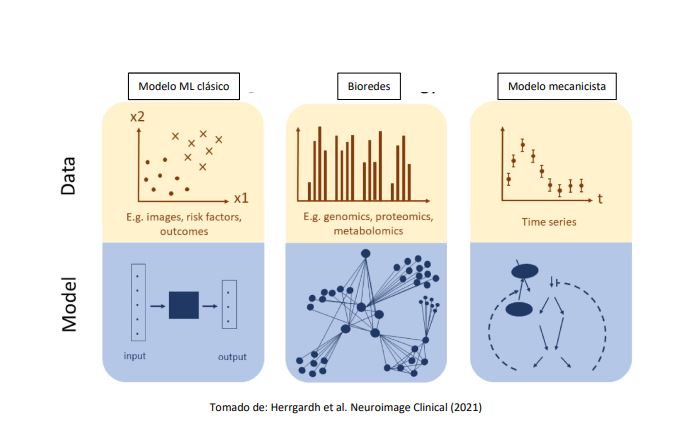
La evolución a los modelos mecanicistas será el futuro de la IA. Estos integrarán las dimensiones biomoleculares individuales y/o colectivas al componente matemático y por tanto serán – posiblemente- mejor entendidas por los equipos médicos. Sin embargo, quedan retos gigantescos para ver las realidades de los desarrollos de IA en la ejecución clínica diaria. Llegará el día en que lo que hoy llamamos algoritmos y cuyo alcance va mucho más allá del soporte al razonamiento clínico hagan parte de un sistema híbrido en el cual potenciemos nuestras capacidades analíticas para mejorar los resultados de nuestros pacientes. Para llegar a ese cercano futuro con seguridad debemos ser nosotros, los médicos, quienes abramos la caja negra de la IA y lideremos su diseño mediante lo que personalmente llamo arquitectura biodigital.



















