A pesar del crecimiento económico y los avances en salud logrados en la última década, la pobreza y las inequidades a nivel nacional y entre los distintos países, siguen siendo un reto para la Región de las Américas. Un 29% de la población vive aún por debajo del umbral de pobreza y el 40% recibe menos del 15% del total de los ingresos, con diferencias muy marcadas entre países. El 10% de la población más rico posee 14 veces el ingreso medio del 40% más pobre en los países de América Latina y el Caribe (ALC). Así mismo, se estima que un 30% de la población no tiene acceso a atención de salud debido a razones económicas y que un 21% renuncia a buscar atención debido a las barreras geográficas.
En paralelo, persisten los problemas de exclusión y la falta de acceso a servicios de calidad para amplios sectores de la población. Los modelos de atención predominantes, más basados en la atención episódica de afecciones agudas en los hospitales que en la prevención y la promoción de la salud, a menudo con un uso excesivo de tecnologías y una mala distribución de los médicos especialistas, no responden necesariamente a las diferentes necesidades de salud de las personas y las comunidades. Las inversiones para reformar y mejorar los sistemas de salud no siempre se han orientado a afrontar los nuevos desafíos, relacionados en gran medida con la transición demográfica y epidemiológica, así como con las expectativas de la población.
Cobertura y financiamiento de Salud en las Américas
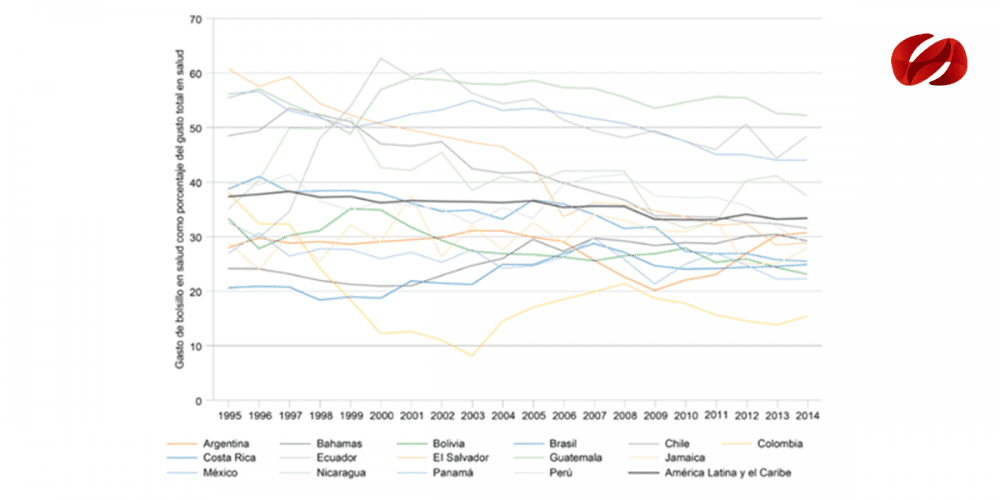
La insuficiencia de financiamiento y la ineficiencia en la asignación y el uso de los recursos disponibles para la atención de la salud representan retos importantes para el avance hacia la equidad y la protección financiera. En efecto, el promedio de gasto público en salud (GPS) en la Región de las Américas se encuentra alrededor del 4% del producto interno bruto (PIB), un nivel muy bajo en comparación con el 8% que en promedio destinan los países de la Organización para la Cooperación y el Desarrollo Económico (OCDE) a esta partida. El pago directo (o gasto de bolsillo) en el momento de la prestación de los servicios, la fuente de financiamiento más ineficiente y regresiva, representa un flujo inestable de recursos financieros y constituye una barrera de acceso que impide o retrasa la atención y la hace más costosa para las personas y el sistema; tiene además un impacto relativamente mayor en las personas con menores recursos, para quienes el más mínimo pago puede representar una fracción importante de su presupuesto. En la Región de las Américas, solo seis países presentan niveles de gasto directo por debajo del 20% del gasto total en salud (GTS), que es la cifra que los aleja, de acuerdo con la Organización Mundial de la Salud (OMS), del riesgo de que sus habitantes tengan que afrontar gastos empobrecedores o catastróficos.
Entre ellos, llama la atención el caso de El Salvador, donde más del 60% del gasto en salud era financiado mediante pago directo en el año 1995, mientras que en la actualidad representa menos del 30%; aunque sigue siendo alto, es notable la caída. En Colombia, el indicador pasa del 38% al 15% en el mismo período, y es en la actualidad uno de los países de la Región con un menor peso del gasto de bolsillo. Otros países muestran una cierta estabilidad en el indicador y se mantienen en niveles muy altos, como Guatemala (por encima del 52% en todo el período), o en niveles bajos, como Costa Rica, aunque con una cierta tendencia al alza (del 21% al 25% en el período). En Ecuador se observó un período de marcado crecimiento en el indicador entre 1995 y el 2000 (pasó del 32% al 62%), para luego entrar en una tendencia a la baja, pero manteniéndose en niveles muy altos (48% en el 2014).
Desafíos del financiamiento para los países
Los cálculos recientes muestran que será difícil que se alcancen las metas si no se llevan a cabo acciones precisas y planificadas dirigidas al aumento del espacio fiscal para salud. De hecho, si se mantuviera el ritmo de aumento del gasto público en salud de los últimos 20 años, se necesitarían en promedio 80 años para alcanzarlas.
Estimación del año de logro de la meta del 6 % del PIB tomando en cuenta solo el crecimiento económico
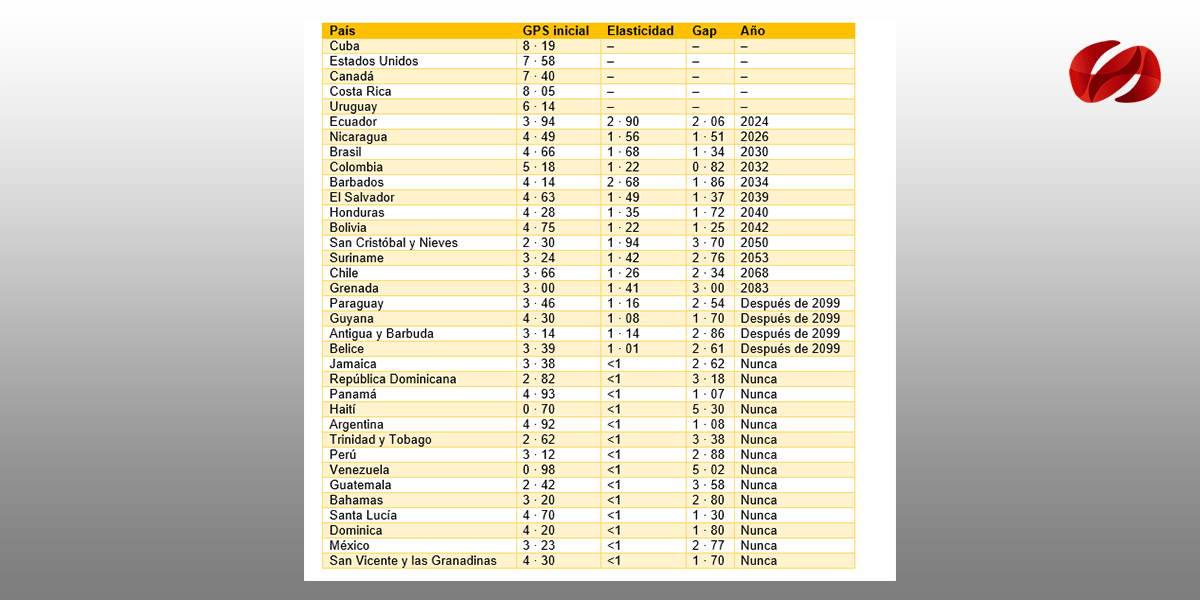
Finalmente, se debe tener en cuenta que en la Región los países cada vez dan mayor importancia a la priorización como forma de lograr objetivos sanitarios con eficiencia en la asignación de recursos y equidad. La Región presenta una situación bastante definida en términos de financiamiento de la salud. El gasto público aumentó entre el 2010 y el 2015, pero lo hizo a un ritmo muy lento. En este contexto, se producen avances sustantivos en algunos casos, con aumentos decididos del gasto público en salud en Uruguay, y la sostenibilidad de la meta en los casos de Canadá, Costa Rica, Cuba y Estados Unidos, que la habían logrado previamente. Se producen aumentos muy relevantes, considerando el nivel de gasto público en el pasado, en Bolivia, Ecuador, Nicaragua y Perú, junto a tendencias claras de disminución de los pagos directos, como ocurre en los casos de Bolivia, Brasil, Colombia, El Salvador y Perú.