En el marco del Día Mundial contra el Cáncer (4 de febrero de 2026), el cáncer de mama en Colombia se mantiene como uno de los principales puntos de presión para el sistema de salud, no solo por su peso dentro de las neoplasias priorizadas, sino por lo que evidencia sobre oportunidad diagnóstica, continuidad del tratamiento y experiencia de atención. En esa línea, la Cuenta de Alto Costo articula su mensaje con la campaña internacional “Unidos por lo Único” y el eje “Tu historia cambiará percepciones”, con el objetivo de reforzar una atención centrada en las personas y en el recorrido completo de cada paciente.
Con corte al 31 de octubre de 2025, la CAC reportó el siguiente panorama del aseguramiento, sin perder de vista que detrás de cada cifra hay un trayecto clínico que puede acelerarse o estancarse según la capacidad de coordinación de la red.
- Casos de cáncer con atenciones registradas en el aseguramiento 782.868
- Neoplasias priorizadas con mayor proporción
- Cáncer de mama 18,03%
- Próstata 10,87%
- Colorrectal 6,45%
- Mediana de edad en mujeres con cáncer de mama 64 años con rango intercuartílico 54 a 72
- Tumores sólidos estadificados al diagnóstico 44,47%
- Proporción en estadios I y II dentro de los estadificados 54,82%

¿Qué reflejan las cifras del cáncer de mama en Colombia sobre carga y diagnóstico temprano?
El hecho de que el cáncer de mama encabece las neoplasias priorizadas es una señal de concentración de demanda sobre la red diagnóstica y terapéutica. En la práctica, esto se traduce en presión sostenida sobre imágenes diagnósticas, patología, cirugía, terapias sistémicas, radioterapia y soporte integral, con un riesgo claro cuando la ruta se fragmenta, más remisiones, más trámites, más pérdida de continuidad y más probabilidad de que la atención llegue tarde.
El perfil de edad descrito por la CAC ayuda a entender por qué la continuidad es un punto crítico. En cáncer de mama, la adherencia a controles, la asistencia a citas y la finalización del proceso suelen depender tanto de la oferta como de barreras geográficas, administrativas y de información. En redes fragmentadas, estas barreras tienden a multiplicarse y afectan con más fuerza a las pacientes que deben transitar entre varios prestadores para completar diagnóstico y tratamiento.
La estadificación al diagnóstico y la proporción de estadios tempranos dentro de los casos estadificados funcionan como una señal de calidad del recorrido inicial. En cáncer de mama, lograr que el diagnóstico se confirme y se clasifique a tiempo es lo que permite definir una conducta terapéutica más precisa, evitar retrasos innecesarios y sostener decisiones clínicas con mejor pronóstico. Cuando el sistema no logra cerrar esa etapa con rapidez, el costo no se limita al gasto sanitario, también aparece en la complejidad del tratamiento y en el impacto sobre la vida cotidiana de las pacientes.
¿Cómo inciden el tamizaje con mamografía y los tiempos de atención en el resultado clínico?
En cáncer de mama, la detección temprana solo se vuelve efectiva si la red consigue responder con rapidez. Por eso los tiempos de la ruta se han convertido en un indicador directo de desempeño. La CAC reportó, para casos nuevos del periodo 2025 definido entre el 2 de enero de 2024 y el 1 de enero de 2025, un comportamiento que permite observar el tramo entre sospecha, confirmación e inicio del primer tratamiento.
- Mediana desde sospecha médica hasta confirmación diagnóstica 35 días
- Mediana desde diagnóstico hasta inicio del primer tratamiento 51 días
La mamografía suele ser la puerta de entrada del proceso, ya sea por síntomas o como examen de detección. Sin embargo, el valor del tamizaje no está solo en realizar la prueba, sino en lo que ocurre después. Cuando se acumulan esperas para confirmar el diagnóstico o para iniciar el tratamiento, el beneficio de detectar temprano se reduce y se incrementan la incertidumbre, el desgaste emocional y el riesgo de progresión.
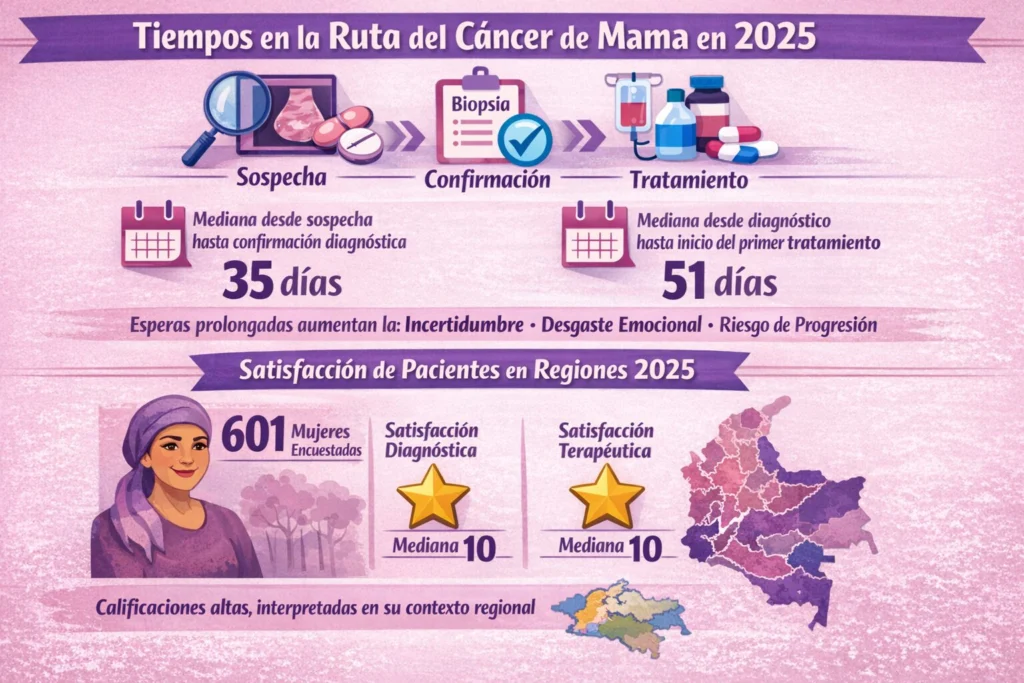
En paralelo, la CAC ha incorporado evidencia sobre resultados centrados en las personas. En 2025 publicó el White Paper sobre calidad de vida y percepción de la atención del cáncer de mama en Amazonía Orinoquía y Caribe, con medición cuantitativa y análisis cualitativo. En ese estudio se encuestaron 601 mujeres y se reportaron calificaciones altas de satisfacción para los procesos diagnóstico y terapéutico, con la aclaración de que los hallazgos deben interpretarse en su contexto regional y no pretenden generalizarse a todo el país.
- Mujeres encuestadas 601
- Satisfacción con proceso diagnóstico mediana 10
- Satisfacción con proceso de tratamiento mediana 10
Más allá del puntaje, el mensaje de fondo es que una ruta que se percibe organizada suele traducirse en mayor confianza, mejor adherencia y continuidad más estable, elementos que sostienen la atención en un cáncer con trayectorias prolongadas y exigentes.
LaSOS, la brecha de cobertura y la meta del 60% en mamografías
Ahora bien, el debate sobre detección temprana también se ha expresado en iniciativas que buscan acelerar cambios concretos. En ese contexto se ubica LaSOS, una iniciativa oficializada el 7 de febrero de 2024, como una articulación orientada a reducir la mortalidad por cáncer de mama en Colombia. Su hoja de ruta a cinco años fijó una meta puntual para el tamizaje, alcanzar 60% de tamizaje mediante mamografías.
Esa meta contrasta con los niveles de cobertura de mamografía reportados recientemente en el país. Se ha señalado una cobertura alrededor de 38%, con brechas más marcadas en zonas rurales por limitaciones de equipos y disponibilidad de talento especializado. También se ha referenciado un avance desde 27% (2018) hasta cerca de 37,9% (2024), un incremento que aún no cierra la distancia frente a los objetivos de tamización.
El rezago cobra mayor relevancia al compararse con metas históricas. El Plan Decenal para el Control del Cáncer 2012–2021 había planteado coberturas superiores al 70%. La diferencia vuelve a poner en primer plano determinantes operativos del acceso real, como capacidad instalada, talento humano disponible y modelos de tamización organizada que funcionen más allá de los centros urbanos.
Además de las barreras de oferta, persisten barreras de demanda asociadas a mitos y temores; el miedo al dolor por la compresión del examen y creencias erróneas (por ejemplo, asumir que solo se requiere mamografía si hay antecedente familiar) continúan retrasando el control. Estas demoras suelen asociarse con diagnósticos más tardíos, rutas de atención más complejas y tratamientos más intensivos.
En este marco, conviene precisar qué es y cómo se realiza el examen. La mamografía es una radiografía especial de las mamas para ayudar a diagnosticar el cáncer de mama y puede usarse en dos escenarios principales
- Evaluación diagnóstica cuando hay signos como bulto o masa, cambio de tamaño de una mama o secreciones del pezón
- Mamografía de detección en personas sin síntomas, como prueba rutinaria anual o bianual en mujeres de mediana edad, según criterio médico
El examen implica exposición a radiación, por lo que el médico define su pertinencia y explica beneficios e inconvenientes en cada caso. Para realizarla, la paciente se ubica de pie frente a un equipo de rayos X y el personal de salud coloca la mama entre dos placas plásticas que la comprimen durante unos segundos para obtener una imagen clara del interior del tejido. Ante síntomas, se recomienda consultar y describir los cambios con precisión para orientar la evaluación.
En el Día Mundial contra el Cáncer, el mensaje para el sistema y para las mujeres en Colombia se sintetiza en una idea práctica, la detección temprana solo genera impacto cuando activa una ruta completa y oportuna. La mamografía cumple un papel central como herramienta diagnóstica y de tamizaje, pero su valor clínico depende de la continuidad posterior, confirmación diagnóstica, estadificación e inicio del tratamiento cuando se requiere. En mujeres sin síntomas, la indicación y periodicidad del examen deben definirse con el profesional de salud según edad y factores de riesgo, mientras que ante señales como bulto, cambios en la mama o secreciones del pezón, la consulta temprana permite orientar el estudio y reducir demoras evitables en la atención. Prevenir es cuidar, y en cáncer de mama cuidar también significa consultar a tiempo y sostener los controles que correspondan.