El acceso en salud en Colombia sigue mostrando una diferencia marcada entre la afiliación al sistema y la posibilidad real de recibir atención oportuna, continua y de calidad. Así Vamos en Salud advierte que, aunque el país mantiene niveles altos de cobertura, persisten barreras estructurales que limitan el acceso efectivo a los servicios. En esa misma línea, la OMS define la cobertura universal como “el acceso de todas las personas a toda la gama de servicios de salud de calidad que necesitan, cuando y donde los necesitan, sin tener que sufrir dificultades económicas por ello”.
La información revisada reúne indicadores de cobertura, atenciones, capacidad instalada, PQRS, tutelas y barreras de acceso. En conjunto, estos datos muestran que la amplia afiliación no siempre se traduce en una atención efectiva, especialmente en un contexto en el que la red de servicios enfrenta cierres de IPS, reducción de camas y mayores exigencias por parte de los usuarios.
Cobertura sostenida y cambios en el aseguramiento
Colombia ha sostenido altos niveles de cobertura en salud durante los últimos años. Sin embargo, Así Vamos en Salud reporta una leve disminución que, aunque no resulta significativa en términos porcentuales, sí representa en cifras absolutas una cantidad importante de personas por fuera del sistema. Ese comportamiento ocurre en paralelo con cambios en el empleo y la informalidad, factores que inciden en la permanencia y composición del aseguramiento.
“La puerta de entrada al sistema a partir de 2022 registra un incremento desde 2022, con un pico máximo en 2024, pero en 2025 registra una abrupta caída del 24%, cifra que debe confirmarse en unos meses ya que es una caída muy fuerte, y aunque han pasado 9 meses de esa medición y podría considerarse definitiva, aún es susceptible de ajustes. La magnitud de la disminución resulta relevante, pues podría estar indicando un aumento en las barreras de acceso a los servicios ambulatorios, situación que genera preocupación, dado que en este nivel se concentran las principales acciones de promoción y prevención”, Así Vamos en Salud.
A esta variación se suma una transformación en la estructura de afiliación. La reducción progresiva del régimen contributivo y el aumento del subsidiado configuran un escenario distinto para el sistema, en el que se incrementa la dependencia de recursos públicos. Así Vamos en Salud destaca que esta tendencia presiona la sostenibilidad financiera y obliga a observar con mayor atención la relación entre mercado laboral y aseguramiento en salud.
¿Qué muestran los cierres de IPS y la reducción de camas?
- Entre 2021 y 2025 se cerraron 4.104 Instituciones Prestadoras de Servicios de Salud en Colombia, según información oficial del Registro Especial de Prestadores de Servicios de Salud.
- Bogotá concentró 580 cierres, seguida por Antioquia con 273, Atlántico con 268, Cali con 227, Barranquilla con 212, Santander con 204 y Cundinamarca con 177.
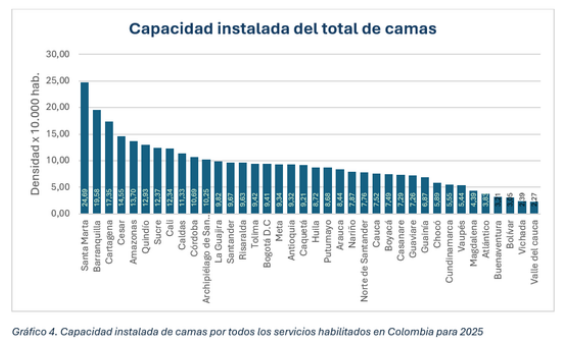
- La capacidad instalada presenta brechas territoriales y una concentración importante en zonas urbanas, mientras la reducción de camas se observa en servicios clave, en especial en la atención materno infantil.
- También se reporta una disminución de servicios en áreas como salud mental, en un contexto marcado por el envejecimiento poblacional y el aumento de enfermedades crónicas.
De esta manera, el cierre de IPS y la reducción de camas están dejando una red de atención más limitada justamente en un momento de alta demanda, por lo que se advierte que esta menor disponibilidad de servicios eleva los riesgos para los pacientes, amplía las brechas entre territorios y obliga a muchas familias a desplazarse más para poder recibir atención.
PQRS y tutelas como reflejo de las barreras de acceso
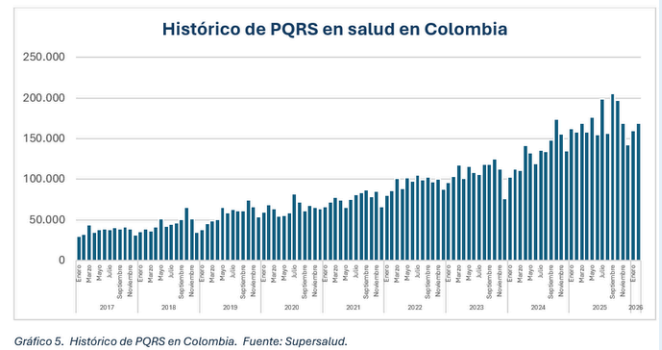
Ahora bien, las PQRS aparecen como uno de los indicadores más sensibles para comprender la experiencia de los usuarios dentro del sistema. Su seguimiento permite identificar fallas recurrentes, evaluar la percepción sobre la atención y orientar decisiones con base en evidencia. En el histórico presentado por Así Vamos en Salud se observa un crecimiento sostenido de estas reclamaciones, asociado a barreras en el acceso a servicios y tecnologías en salud.
“Al comparar las cifras de diciembre de 2025 con las del mismo mes de 2024, se evidencia un aumento del 5 %; sin embargo, al contrastarlas con diciembre de 2022, el crecimiento alcanza el 62,3 %. Esta tendencia se refuerza al observar el comportamiento anual acumulado: en 2025 las PQRS aumentaron un 28 % frente a 2024 y un 79 % en comparación con 2022, lo que pone de manifiesto un incremento significativo en la demanda de solicitudes, quejas, reclamos y sugerencias dirigidas al sistema de salud”, Así Vamos en Salud.
Cuando esas inconformidades no se resuelven de manera oportuna, la respuesta se desplaza al escenario judicial. La organización señala que el histórico de tutelas representa la continuidad de una insatisfacción no atendida y que, con frecuencia, esta surge de una PQRS no respondida, no revisada a conciencia o no resuelta a tiempo. En ese punto, el ciudadano acude a un mecanismo legal para exigir la garantía del derecho a la salud.
“El comportamiento cíclico de las cifras no altera de manera significativa los resultados acumulados. Aunque tradicionalmente se observa una disminución importante en los dos últimos meses de cada año, la tendencia general ha sido de crecimiento progresivo a lo largo del tiempo. En este contexto, para el año 2025 se registraron 312.573 tutelas relacionadas con la reclamación del derecho a la salud, las cuales representaron aproximadamente el 5 % del total de tutelas interpuestas para la defensa de todos los derechos”, Así Vamos en Salud.
De este modo, el aumento de las tutelas confirma, además, dificultades persistentes en la capacidad de respuesta institucional. En lugar de encontrar solución en los canales ordinarios del sistema, los usuarios terminan recurriendo a vías judiciales para acceder a prestaciones que deberían estar garantizadas dentro de la atención regular.
¿Cómo se reflejan las barreras de acceso en la atención y en el territorio?
- El seguimiento al número de atenciones permite entender la demanda real que enfrentan los servicios de salud e identificar cómo se distribuye la carga entre consulta externa, urgencias y hospitalización.
- El Índice de Pobreza Multidimensional incorpora privaciones que afectan a los hogares más allá del ingreso y permite observar barreras de acceso asociadas a condiciones estructurales de la calidad de vida.
- Las limitaciones de acceso no se expresan únicamente en las quejas de los usuarios, sino también en la menor disponibilidad de servicios y en las diferencias de capacidad entre territorios.
- En las zonas con alta concentración poblacional y elevada demanda, los cierres de IPS profundizan la presión sobre la red disponible.
Vistos en conjunto, estos indicadores permiten entender que el acceso no depende solo de la afiliación. También está determinado por la existencia de servicios habilitados, por la capacidad instalada, por la respuesta oportuna y por las condiciones territoriales en las que vive la población. Por eso, la oportunidad de la atención y la disponibilidad real de la oferta siguen siendo variables centrales en el seguimiento al sistema de salud.
Seguimiento a la oportunidad y al acceso efectivo
El balance presentado por Así Vamos en Salud reúne una misma línea de observación sobre cobertura, capacidad instalada, atenciones, PQRS, tutelas y barreras de acceso. La información muestra un sistema que conserva una amplia afiliación, pero que al mismo tiempo enfrenta cierres de IPS, reducción de camas y una presión creciente sobre los mecanismos de reclamación de los usuarios.
En esa convergencia de indicadores, el acceso en salud en Colombia sigue definido no solo por la entrada formal al sistema, sino por la posibilidad efectiva de encontrar atención disponible, cercana y oportuna. Esa es la brecha que dejan ver los datos revisados y que hoy concentra el seguimiento sobre la respuesta real del sistema frente a las necesidades de la población.
Descargue aquí el informe de Así Vamos en Salud:



















