Para la Organización Mundial de la Salud OMS la resistencia a los antibióticos es hoy una de las mayores amenazas para la salud mundial, la seguridad alimentaria y el desarrollo.
La resistencia a los antibióticos puede afectar a cualquier persona, sea cual sea su edad o el país en el que viva. Es un fenómeno natural, aunque el uso indebido de estos fármacos en el ser humano y los animales está acelerando el proceso.
Cada vez es mayor el número de infecciones —por ejemplo, neumonía, tuberculosis, gonorrea y salmonelosis— cuyo tratamiento se vuelve más difícil debido a la pérdida de eficacia de los antibióticos.
La resistencia a los antibióticos prolonga las estancias hospitalarias, incrementa los costos médicos y aumenta la mortalidad.
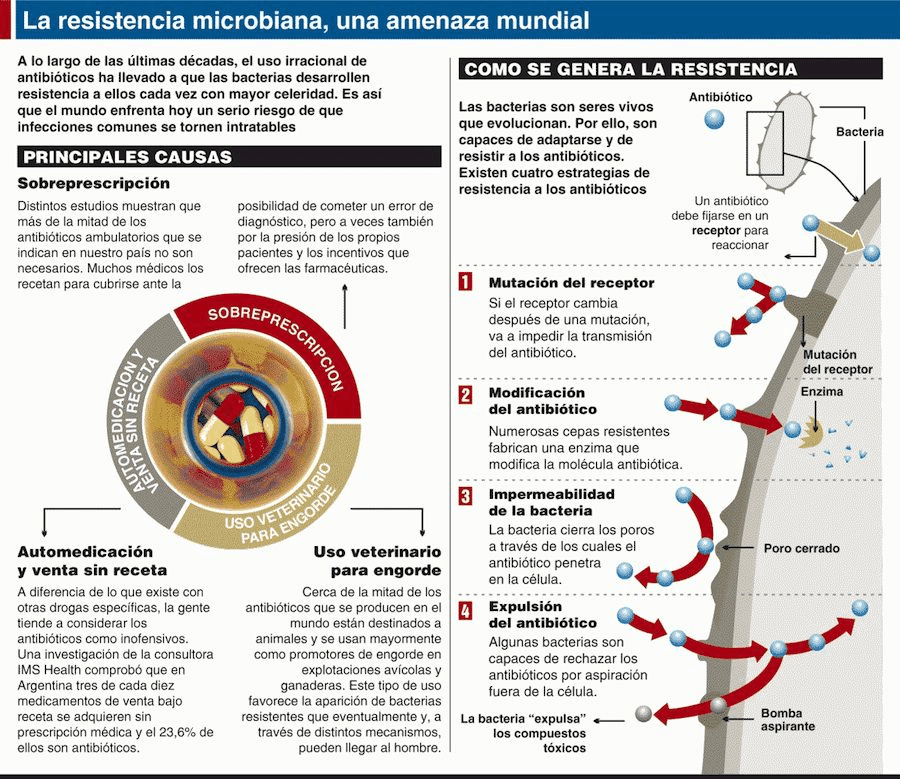
Los antibióticos son medicamentos utilizados para prevenir y tratar las infecciones bacterianas. La resistencia a los antibióticos se produce cuando las bacterias mutan en respuesta al uso de estos fármacos.
Son las bacterias, y no los seres humanos ni los animales, las que se vuelven resistentes a los antibióticos. Estas bacterias farmacorresistentes pueden causar infecciones en el ser humano y en los animales y esas infecciones son más difíciles de tratar que las no resistentes.
La resistencia a los antibióticos hace que se incrementen los costos médicos, que se prolonguen las estancias hospitalarias y que aumente la mortalidad.
Es necesario que se cambie urgentemente la forma de prescribir y utilizar los antibióticos. Aunque se desarrollen nuevos medicamentos, si no se modifican los comportamientos actuales, la resistencia a los antibióticos seguirá representando una grave amenaza. Los cambios de comportamiento también deben incluir medidas destinadas a reducir la propagación de las infecciones, a través de la vacunación, el lavado de las manos, la seguridad de las relaciones sexuales y una buena higiene alimentaria.
Lista de Bacterias para las que se necesita urgentemente nuevos antibióticos
La Organización Mundial de la Salud (OMS) publicó en el 2017 su primera lista de «patógenos prioritarios» resistentes a los antibióticos, en la que se incluyen las 12 familias de bacterias más peligrosas para la salud humana.
La lista se ha elaborado para tratar de guiar y promover la investigación y desarrollo (I+D) de nuevos antibióticos, como parte de las actividades de la OMS para combatir el creciente problema mundial de la resistencia a los antimicrobianos.
En la lista se pone de relieve especialmente la amenaza que suponen las bacterias gramnegativas resistentes a múltiples antibióticos. Estas bacterias tienen la capacidad innata de encontrar nuevas formas de resistir a los tratamientos y pueden transmitir material genético que permite a otras bacterias hacerse farmacorresistentes.
«Esta lista es una nueva herramienta para garantizar que la I+D responda a necesidades urgentes de salud pública», señala la Dra. Marie-Paule Kieny, Subdirectora General de la OMS para Sistemas de Salud e Innovación. «La resistencia a los antibióticos va en aumento y estamos agotando muy deprisa las opciones terapéuticas. Si dejamos el problema a merced de las fuerzas de mercado exclusivamente, los nuevos antibióticos que con mayor urgencia necesitamos no estarán listos a tiempo».
Prioridad 1: CRÍTICA
Acinetobacter baumannii, resistente a los carbapenémicos
Pseudomonas aeruginosa, resistente a los carbapenémicos
Enterobacteriaceae, resistentes a los carbapenémicos, productoras de ESBL
Prioridad 2: ELEVADA
Enterococcus faecium, resistente a la vancomicina
Staphylococcus aureus, resistente a la meticilina, con sensibilidad intermedia y resistencia a la vancomicina
Helicobacter pylori, resistente a la claritromicina
Campylobacter spp., resistente a las fluoroquinolonas
Salmonellae, resistentes a las fluoroquinolonas
Neisseria gonorrhoeae, resistente a la cefalosporina, resistente a las fluoroquinolonas
Prioridad 3: MEDIA
Streptococcus pneumoniae, sin sensibilidad a la penicilina
Haemophilus influenzae, resistente a la ampicilina
Shigella spp., resistente a las fluoroquinolonas
Desarrollo de nuevo antibiótico
Actualmente se están desarrollando muy pocos antibióticos nuevos. Las tasas de infecciones resistentes a antibióticos se han duplicado desde el año 2002.
Un reciente estudio publicado por The Lancet, comprobó la eficacia y seguridad de un nuevo antibiótico llamado Cefiderecol o ‘Caballo de Troya’, que demuestra ser más efectivo para el tratamiento de la infección complicada del tracto urinario o infecciones renales.
Este nuevo antibiótico se une al hierro, necesario para la supervivencia de las bacterias que generalmente se adaptan y encuentran maneras para sobrevivir. Cefiderecol engaña a las superbacterias y pasa sus defensas.
“Durante una infección aguda, la respuesta innata del sistema inmunológico es crear un ambiente bajo en hierro; como respuesta, las bacterias incrementan su absorción de hierro, entonces el Cefiderocol se une al hierro y logra sobrepasar las defensas de los microorganismos; al llegar al núcleo de las células, rompe la pared celular y destruye la bacteria”, explica Simon Portsmouth, quien dirigió la investigación.
Ahora, con el ‘Caballo de Troya’, las personas con infecciones gramnegativas resistentes a múltiples fármacos tienen una alternativa; Cefiderocol (S-649266), “una nueva cefalosporina sideróforo, tiene una amplia actividad contra Enterobacteriaceae y bacterias no fermentadoras, como Pseudomonas aeruginosa y Acinetobacter baumannii, incluidas cepas resistentes a carbapenem”.
Recientemente se presentaron otros nuevos antibióticos prometedores para combatir infecciones causadas por organismos resistentes:
- TP-6076, CF-301
- Tebipenem Pivoxil (SPR994)
- Ibrexafungerp
- ETX2514
De todos aquellos que aparecieron en el mercado en los últimos 60 años, el 99% deriva de otros microorganismos, la mayoría de las bacterias y hongos que hay en la tierra. Las investigaciones son dirigidas entonces a realizarse en torno a estos hábitats.
Los antibióticos tienen la capacidad de atacar una célula bacteriana entre muchas células humanas. Son uno de los descubrimientos más importantes del siglo XX. Son mucho más complejos que los medicamentos contra el cáncer o los antivirales.
Sin embargo los antibióticos no sirven para tratamientos infecciosos causados por virus como resfriados o gripes; a pesar de ello, se siguen usando innecesariamente para tratar infecciones leves y esto contribuye a crear resistencia.
Por esta razón es necesaria la comunicación y sensibilización sobre los antibióticos para combatir la resistencia antimicrobiana. Uno de los factores estimulantes de la resistencia de los antibióticos es, entre tantos, no completar los tratamientos.
Es responsabilidad de los gobiernos y entidades correspondientes educar a la población sobre el buen uso de los antibióticos y disponer de información de los indicadores clave en su consumo, resistencia y en sus consecuencias clínicas.
Otras medidas son el desarrollo de sistemas regulatorios y de vigilancia para el uso de estos fármacos en seres humanos y animales y el mejoramiento de la formación de profesionales y medios para la investigación.
La resistencia antibiótica en Colombia: algunas cifras
Los siguientes son los resultados de una revisión sistemática de la resistencia antimicrobiana en cocos Gram positivos intrahospitalarios en Colombia, realizada por el Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C., Colombia, el Grupo de Investigación en Enfermedades Infecciosas, Universidad Nacional de Colombia, Bogotá, D.C.,Colombia, y el Departamento de Microbiología, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C.,Colombia.
De 34 estudios observacionales, sólo se cuenta con reportes consecutivos en años a partir del 2001, estos principalmente para Bogotá. La tasa de resistencia a la meticilina de Staphylococcus aureus y estafilococos coagulasa negativos en Bogotá, de aislamientos en servicios diferentes a launidad de cuidados intensivos, oscilan de 35 % a 50 % y de 72% a 76 %, respectivamente; en aislamientos de la unidad de cuidados intensivos, la resistencia osciló de 35% a 71% y de 74% a 83%, respectivamente. La tasa de resistencia a vancomicina para Enterococcus faecium en Bogotá es menor de 20 % con variaciones muy grandes con el paso de los años.
¿Qué puede hacer la población para luchar contra las superbacterias?
La OMS recomienda:
- Tomar antibióticos únicamente cuando los prescriba un profesional sanitario certificado.
- No pedir antibióticos si los profesionales sanitarios dicen que no son necesarios.
- Seguir siempre las instrucciones de los profesionales sanitarios con respecto al uso de los antibióticos.
- No utilizar los antibióticos que le hayan sobrado a otros.
- Prevenir las infecciones lavándose frecuentemente las manos, preparando los alimentos en condiciones higiénicas, evitando el contacto cercano con enfermos, adoptando medidas de protección en las relaciones sexuales y manteniendo las vacunaciones al día.
- Preparar los alimentos en condiciones higiénicas tomando como modelo las cinco claves para la inocuidad de los alimentos de la OMS (mantener la limpieza; separar alimentos crudos y cocinados; cocinar completamente; mantener los alimentos a temperaturas seguras; y usar agua y materias primas inocuas), así como elegir alimentos para cuya producción no se hayan utilizado antibióticos con el fin de estimular el crecimiento ni de prevenir enfermedades en animales sanos.


















