Descargue el informe de ACEMI al final del artículo de análisis
La crisis financiera que atraviesa el sector salud volvió a quedar expuesta en el balance financiero del sistema de salud 2025, según el Balance Financiero Sistema de Salud 2025 y perspectivas 2026 de ACEMI, un cierre que combina insuficiencia de recursos, deterioro acelerado del aseguramiento y una presión creciente sobre la red de clínicas, hospitales y proveedores. El dato central es la siniestralidad técnica del Plan de Beneficios en 111,7% con metodología de la Superintendencia Nacional de Salud, lo que implica que por cada $100 reconocidos por UPC se habrían gastado $111,7 en servicios del PBS sin incluir costos administrativos. A esa dinámica se suman pérdidas técnicas agregadas de $19,4 billones y pasivos por $34,6 billones, sin contar la información de Nueva EPS, lo que limita la lectura integral del sistema.
El escenario adquiere mayor peso para la gestión hospitalaria cuando se conecta con el desempeño del acceso. En la misma fotografía aparecen ciclos de pago más largos, menor capacidad de respaldo de obligaciones y un incremento histórico de PQRD, con señales de fricción en autorizaciones, entrega de tecnologías y oportunidad clínica.
Siniestralidad por encima de 100% y reservas debilitadas, el desequilibrio se volvió estructural
Más allá del corte anual, ACEMI describe una trayectoria que ayuda a entender por qué el desbalance dejó de ser coyuntural. La siniestralidad agregada del sistema, bajo su metodología, pasa de 98,9% en 2021 a 108,6% en noviembre de 2025, un ascenso que acompaña el deterioro de patrimonio y la expansión del pasivo. El informe también recuerda que la siniestralidad técnica mide costos en servicios de salud y excluye administración, rubro que en 2025 rondó 6,0% del total de ingresos reportados por las EPS.
El otro marcador que refuerza la lectura de riesgo sistémico es el respaldo de obligaciones. El indicador sintético de calce de reservas técnicas cae de 81,3% en 2021 a 32,6% en noviembre de 2025, con un mensaje operativo claro, parte importante de las deudas del aseguramiento quedó con menor soporte en efectivo e inversiones. ACEMI agrega un matiz que ayuda a interpretar el deterioro, en las EPS intervenidas se observa mayor diezmado de inversiones que respaldan reservas, y un mayor descalce en el régimen subsidiado.
En ese marco, el informe traduce la insuficiencia en magnitudes de financiamiento. Un punto porcentual de UPC equivale a cerca de $880 mil millones en pesos de 2025 y, sin contar administración, el faltante técnico del sistema se estima entre $7,58 y $10,32 billones, según la metodología utilizada. En la explicación de ACEMI, hay tres piezas que hacen que las cifras no sean un pico aislado sino una tendencia que se retroalimenta
- El indicador de siniestralidad ACEMI se construye con un enfoque actuarial y fue ajustado en 2023 por cambios regulatorios asociados a liberación de reservas técnicas, lo que muestra que los resultados no se leen al margen del marco normativo
- Las variaciones entre EPS se consideran normales por diferencias de riesgo, región y composición de afiliados, sin que ello cambie el diagnóstico agregado de presión financiera
- El crecimiento del pasivo se asocia a envejecimiento, mayor carga de enfermedad, aumento del gasto farmacéutico y judicialización, sin un crecimiento proporcional de activos e inversiones que lo respalden
¿Por qué el patrimonio de las EPS cerró en rojo y qué anticipa para 2026?
La fotografía patrimonial que presenta el informe pone el foco en solvencia. ACEMI reporta que a noviembre de 2025 las pérdidas acumuladas de las EPS alcanzaban $19,4 billones, con $5,9 billones adicionales frente al cierre de 2024, y señala que el deterioro se agudizó en el periodo posterior a la pandemia. Ese contexto es clave porque el patrimonio opera como amortiguador, cuando se erosiona, el sistema queda más expuesto a trasladar tensiones de caja a la red prestadora.
Con ello, advierte que hay ‘casos paradigmáticos’ de deterioro acelerado. Señala que Coosalud EPS, intervenida en noviembre de 2024, un año después había deteriorado casi 4 veces su patrimonio hasta llegar a -$3,2 billones. Y añade que en el caso de Sanitas, el deterioro fue cercano a $2,3 billones en año y medio y en Famisanar de cerca de $1,8 billones en dos años, en contraste con EPS no intervenidas que muestran un deterioro más lento e incluso estabilización en algunos casos.
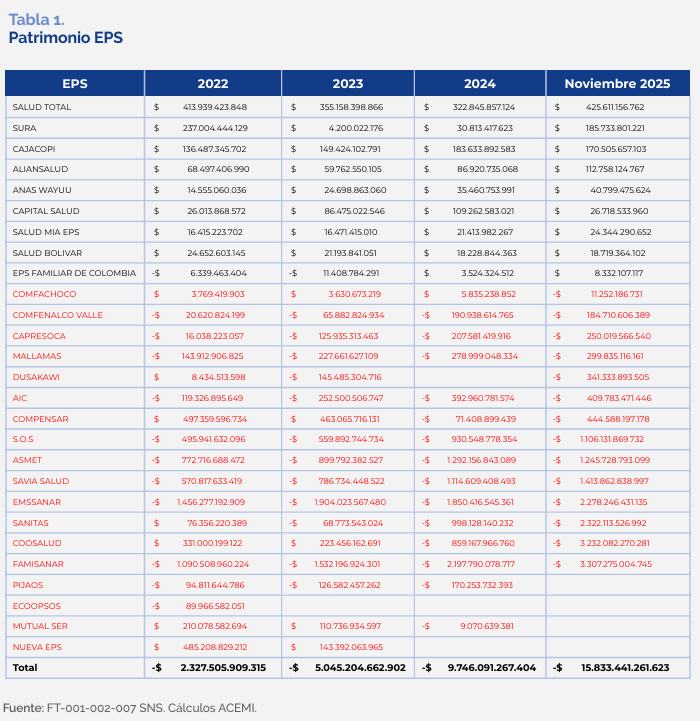
El total pasa de -$2,327 billones en 2022 a -$15,833 billones en noviembre de 2025, una pendiente que coincide con el aumento de obligaciones y la caída del calce de reservas. ACEMI añade un dato de concentración, de 23 EPS con información a noviembre de 2025, solo 9 registran patrimonio positivo y en conjunto suman $1,01 billones, lo que reduce el “colchón” financiero a un grupo minoritario de entidades.
Ahora bien, el comportamiento del patrimonio agregado perfila un problema de solvencia con efectos sistémicos. Entre 2024 y noviembre de 2025, el patrimonio total pasa de -$9,746 billones a -$15,833 billones, una caída neta de -$6,087 billones en menos de un año. La señal relevante para el sector no es solo el tamaño del deterioro, sino su concentración, el empeoramiento se explica principalmente por un grupo reducido de EPS con variaciones patrimoniales de escala billonaria, mientras la mayoría presenta movimientos menores.
Ese patrón debe leerse con una cautela que el propio informe deja explícita. La serie patrimonial se construye con reportes a la Superintendencia Nacional de Salud y, en el caso de Nueva EPS, se reconoce ausencia de información financiera desde diciembre de 2023, lo que limita la visión completa del sistema. Por la misma razón, no todas las EPS permiten calcular variación 2024 a noviembre de 2025, porque algunas no tienen dato en uno de los dos cortes.
EPS que más empujaron el deterioro del patrimonio entre 2024 y noviembre de 2025
| EPS | 2024 | Nov 2025 | Variación |
| Coosalud | -0,86 | -3,23 | -2,37 |
| Sanitas | -1,00 | -2,32 | -1,32 |
| Famisanar | -2,20 | -3,31 | -1,11 |
| Emssanar | -1,85 | -2,28 | -0,43 |
| Compensar | -0,07 | -0,45 | -0,37 |
| Savia Salud | -1,11 | -1,41 | -0,30 |
| S O S | -0,93 | -1,11 | -0,18 |
| Capital Salud | 0,11 | 0,03 | -0,08 |
| Capresoca | -0,21 | -0,25 | -0,04 |
| Mallamas | -0,28 | -0,30 | -0,02 |
Fuente: Patrimonio EPS, cálculos ACEMI con base en FT-001-002-007 SNS. Elaboración propia.
Esta concentración tiene una lectura operativa para la red prestadora. Cuando el deterioro patrimonial se acumula en pocas aseguradoras, también tiende a concentrarse el riesgo de tensiones de caja y renegociaciones de cartera, porque son esas entidades las que enfrentan menor margen de absorción de pérdidas. En la lógica del informe, ese traslado del estrés financiero hacia prestadores y proveedores es el mecanismo que termina afectando continuidad y oportunidad en la prestación.
EPS que compensaron parcialmente la caída del patrimonio en el mismo periodo
| EPS | 2024 | Nov 2025 | Variación |
| Sura | 0,03 | 0,19 | 0,15 |
| Salud Total | 0,32 | 0,43 | 0,10 |
| Asmet | -1,29 | -1,25 | 0,05 |
| Aliansalud | 0,09 | 0,11 | 0,03 |
| Comfenalco Valle | -0,19 | -0,18 | 0,01 |
Tabla: Patrimonio EPS. Elaboración propia.
El contraste evita sobregeneralizar; aunque el agregado se hunde, hay EPS que aumentan patrimonio o reducen parcialmente el déficit, pero ese contrapeso no alcanza a revertir la caída total, porque las variaciones positivas quedan eclipsadas por deterioros de mayor magnitud en el grupo que más pierde.
Nota: No todas las EPS aparecen en estos cuadros de variación porque no existe dato comparable 2024 a noviembre de 2025 para algunas entidades en el reporte, lo que debe leerse como una limitación de información y no como ausencia de riesgo.
Pasivos en aumento y pagos más lentos, el costo financiero se traslada a IPS y proveedores
Por otra parte, el informe ubica en la deuda un puente directo entre finanzas y prestación. Sin contar Nueva EPS, a noviembre de 2025 los pasivos totales ascendieron a $34,6 billones, con un incremento de $8,79 billones frente a 2024. Dentro de esa cifra, $33,9 billones corresponden a servicios de salud, presupuestos máximos y prestaciones económicas que se registran principalmente en provisiones y pasivos financieros.
La composición contable es relevante porque explica por qué se estira el ciclo de reconocimiento y pago. ACEMI indica que la cuenta del pasivo que más crece es provisiones, donde se causan obligaciones contingentes, y también aumentan los pasivos financieros asociados a cuentas auditadas pendientes de pago. En ese marco, la rotación de pasivos pasa de 122 días en 2024 a 190 días en 2025, y en EPS intervenidas alcanza 270 días, trasladando presión financiera a clínicas, hospitales y proveedores.
En términos prácticos, esta dinámica modifica la operación de la red y la gestión del riesgo de liquidez
- Aumenta la necesidad de capital de trabajo para sostener nómina, insumos y compras de tecnologías en un ciclo más largo de recaudo, especialmente en IPS con alta exposición a EPS intervenidas
- Presiona negociaciones de cartera y acuerdos de pago, porque el rezago deja de ser un evento puntual y se convierte en un componente estructural de financiamiento de la prestación
- Eleva el riesgo de afectación en disponibilidad y oportunidad de servicios, un vínculo que el informe plantea de manera explícita al conectar pagos más lentos con mayor costo operativo del sistema
PQRD en máximos y más gasto de bolsillo, la fricción de acceso se hizo visible
En la dimensión prestacional, ACEMI presenta las PQRD como un termómetro de deterioro. A septiembre de 2025, la Superintendencia reportaba algo más de 1,5 millones de quejas, cifra equivalente al total de 2024 y 3,0 veces la de 2018, con proyección de superar 2,0 millones al cierre de 2025. El documento identifica como causas dominantes la dificultad de acceso a medicamentos, la oportunidad en especialidades y las autorizaciones de servicios.
El informe agrega un análisis de velocidad de crecimiento. Estima que entre octubre de 2018 y septiembre de 2024 la tasa anual promedio de incremento fue 19,5%, mientras que en el último año, octubre de 2024 a septiembre de 2025, el crecimiento se aproxima a 37,9%, casi el doble de la tendencia esperada. En el mismo apartado se menciona el comportamiento de tutelas, “como lo ha evidenciado la Defensoría del Pueblo”, como otra manifestación del deterioro del sistema.
También incorpora señales de traslado del costo hacia los hogares. ACEMI reporta que en 2025 el crecimiento en ventas de planes voluntarios se acercaría a 12,7% y el gasto de bolsillo en medicamentos aumentó 16,5%, con énfasis en algunos medicamentos de alto costo que antes se financiaban con recursos del sistema. En la lectura del informe, este conjunto de señales se acompaña de prácticas riesgosas en pacientes y usuarios como automedicación y uso de remedios caseros, interpretadas como deterioro de acceso y continuidad asistencial.
2026 con más presupuesto, pero con brechas por UPC, Presupuestos Máximos y costos laborales
Entre tanto, el informe enmarca el 2026 como un año de presión acumulada. En el presupuesto inicial de la ADRES, el gasto crece 12,4% respecto a la ejecución estimada de 2025 y la asignación pasa de $98,51 a $110,71 billones, con mayores partidas para UPC del régimen subsidiado y contributivo, y una reducción en Presupuestos Máximos.
Sobre suficiencia, se advierte que la UPC del contributivo crece 9,0% frente a una necesidad actuarial estimada por ACEMI de 17,33%, mientras la UPC del régimen subsidiado sube 16,50%. En su ejercicio, ACEMI replicó la metodología del Ministerio con información agregada de sus afiliadas y estimó un faltante actuarial de $5,69 billones, anticipando una siniestralidad técnica de 105,7% para 2026. El mismo apartado deja una limitación metodológica relevante, no se elaboró estimación para la UPC del subsidiado por falta de información suficiente, y se propuso la práctica de acrecentarla en el mismo monto del contributivo.
El segundo componente es Presupuestos Máximos, por lo que ACEMI reporta una asignación inicial de $2,87 billones para 2026 y señala que el Ministerio estimó una bolsa total de $4,48 billones, de donde surge un faltante presupuestal de $1,61 billones. El tercer choque es el aumento del salario mínimo de 23,7%, con un costo adicional directo, una vez sustraída la inflación esperada usada en el cálculo de la UPC 2026, de $3,65 billones, y costos indirectos por inflación de $2,45 billones.
Cuadro propio con la proyección de presiones 2026 reportadas por ACEMI, cifras en billones de pesos
| Componente | Valor |
| Faltante actuarial UPC | $5,69 |
| Faltante Presupuestos Máximos | $1,61 |
| Costo directo salario mínimo | $3,65 |
| Costos indirectos por inflación | $2,45 |
| Presión total estimada | $13,40 |
| Financiación parcial por subestimación de ingresos | $5,29 |
| Faltante neto proyectado | $8,11 |
Fuente: síntesis de ACEMI.
Tres implicaciones se desprenden del diseño de ese cierre proyectado
- El debate deja de ser únicamente presupuestal y se mueve a suficiencia actuarial, con riesgo de sostener siniestralidad técnica por encima de 100% si no se corrigen brechas de financiamiento
- Presupuestos Máximos inicia el año con menor apropiación y con una ejecución histórica reciente más baja, lo que eleva la probabilidad de tensión en un rubro sensible para continuidad terapéutica
- El choque salarial tiene efectos de primera y segunda vuelta, no solo por nómina directa, también por el aumento del nivel general de precios que impacta insumos, procedimientos y logística
Implicaciones para el sistema y la red hospitalaria
ACEMI describe una crisis sistémica con dos rasgos centrales, desfinanciación estructural del aseguramiento y deterioro acelerado del balance de las EPS, y plantea que cuando la siniestralidad técnica supera 100% de forma persistente, el sistema se sostiene mediante endeudamiento y consumo de activos hasta erosionar habilitación financiera y aumentar el riesgo de interrupciones en la prestación. En ese mismo cierre aparece una frase que resume el enfoque del documento, “Sin finanzas sanas no hay salud posible”.
El informe añade un riesgo de política sectorial y señala que la intervención administrativa no ha frenado el deterioro en varias EPS intervenidas y advierte que, si la respuesta institucional se concentra en medidas de control sin resolver el faltante de financiamiento y la gestión de deudas, el problema se traslada a prestadores y proveedores. Para las IPS, ese traslado se materializa en capital de trabajo, negociación de cartera y sostenibilidad operativa, con un efecto final sobre continuidad asistencial.
Aún con una asignación presupuestal mayor, el informe anticipa presiones simultáneas por suficiencia de UPC, brecha en Presupuestos Máximos y costos laborales e inflacionarios. Bajo esa lectura, el reto no se limita a “más recursos” sino a su suficiencia y a la velocidad con la que fluyen a la prestación, porque el deterioro financiero tiende a expresarse como fricción de acceso.
Descargue aquí el informe completo de ACEMI:


























