Los sistemas de salud enfrentan una paradoja estructural: mientras se les exige garantizar acceso universal, oportuno e integral, operan en un entorno caracterizado por información imperfecta, recursos limitados, heterogeneidad poblacional y restricciones territoriales. La expectativa de que un sistema de salud pueda responder de manera plena y simultánea a todas las necesidades de todas las personas resulta conceptualmente atractiva, pero técnicamente inviable. La evidencia internacional muestra de forma consistente que incluso los sistemas con cobertura universal y altos niveles de gasto sanitario conviven con fallas persistentes de acceso, sobreutilización y subutilización de servicios (World Health Organization [WHO], 2010; OECD, 2017). Reconocer esta realidad no implica renunciar al derecho a la salud, sino comprender que su garantía efectiva exige gestionar la complejidad inherente al sistema y no negarla.
La literatura de la Organización Mundial de la Salud ha señalado que el desempeño de los sistemas de salud depende de la interacción dinámica entre las necesidades de salud de la población, la demanda efectivamente expresada y la capacidad de respuesta del sistema, entendida como oferta efectiva, accesible y resolutiva (WHO, 2007). Cuando estos tres elementos no se alinean, emergen ineficiencias que afectan tanto los resultados en salud como la sostenibilidad financiera. De manera concordante, la Organización para la Cooperación y el Desarrollo Económicos ha advertido que una proporción significativa del gasto sanitario en los países miembros no genera valor sanitario, ya sea por intervenciones de bajo beneficio clínico, atención tardía o ausencia de servicios donde realmente se requieren (OECD, 2017).

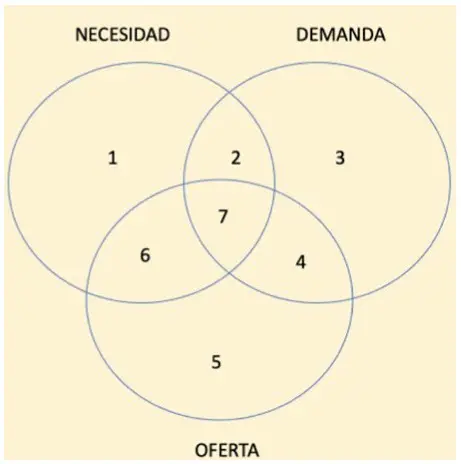
La tabla presentada constituye un punto de partida conceptual para comprender las tensiones básicas del uso de los servicios de salud, al cruzar dos variables fundamentales: la necesidad real de atención y la demanda efectivamente expresada. De esta interrelación surgen cuatro escenarios elementales. El primero corresponde al uso adecuado, cuando el servicio se necesita y es demandado; es el escenario deseable desde el punto de vista clínico y sanitario. El segundo refleja la sobreutilización inadecuada, cuando se demandan servicios que no son necesarios, fenómeno asociado a asimetrías de información, expectativas irreales o incentivos perversos. El tercero da cuenta de la subutilización inadecuada, cuando existen necesidades reales que no se traducen en demanda, situación frecuente en enfermedades crónicas no diagnosticadas o en poblaciones con barreras culturales, educativas o geográficas. Finalmente, la no utilización adecuada describe contextos en los que no existe necesidad ni demanda, y por tanto no hay consumo de servicios, sin que ello represente un problema sanitario.
Sin embargo, este esquema bidimensional, aunque útil, resulta insuficiente para explicar el funcionamiento real de los sistemas de salud. Cuando se incorpora una tercera dimensión —la oferta efectiva de servicios, entendida como disponibilidad, accesibilidad, oportunidad y capacidad resolutiva—, estos cuatro escenarios se multiplican y adquieren mayor complejidad. La presencia o ausencia de oferta, su localización territorial, su calidad y su organización introducen nuevas combinaciones posibles que explican por qué, en la práctica, incluso cuando existe necesidad y demanda, el acceso efectivo puede no materializarse, o por qué la existencia de oferta puede inducir consumos innecesarios. Así, la inclusión de la oferta transforma este modelo básico en un marco analítico más robusto, capaz de explicar los siete escenarios de eficiencia e ineficiencia que caracterizan a los modelos de atención en salud y que deben ser gestionados —no negados— por la política pública y los actores del sistema.
Gráfico 1. Escenarios que surgen de las interacciones entre demanda, oferta y necesidad
Desde esta perspectiva, solo uno de los siete escenarios corresponde al consumo eficiente de servicios de salud. Los seis restantes representan distintas formas de ineficiencia estructural. La OMS ha documentado que una proporción significativa de la carga global de enfermedad corresponde a condiciones prevenibles o tratables que no son detectadas oportunamente, lo que genera mayores costos futuros y peores desenlaces clínicos (WHO, 2019). Asimismo, la OCDE ha identificado que la mala distribución territorial de la oferta y la escasez relativa de talento humano son determinantes centrales de la inequidad en el acceso efectivo (OECD, 2020).
El primer escenario se presenta cuando existen necesidades reales de salud, pero estas no se traducen en demanda y, además, no cuentan con oferta disponible. Es frecuente en enfermedades crónicas no diagnosticadas, en poblaciones rurales dispersas o en grupos con barreras culturales y educativas. La OMS ha documentado que una proporción importante de la carga global de enfermedad corresponde a condiciones prevenibles o tratables que no son detectadas oportunamente, lo que genera mayores costos futuros y peores desenlaces clínicos. Este escenario no se corrige mediante judicialización ex post, sino mediante modelos de atención primaria fuertes, detección activa del riesgo y planeación territorial de la oferta.
El segundo escenario ocurre cuando la necesidad es reconocida y la demanda se expresa, pero el sistema carece de oferta suficiente o accesible. Las listas de espera prolongadas para especialidades, procedimientos de alta complejidad o servicios de salud mental ilustran este problema en múltiples países. La OCDE ha señalado que la escasez de talento humano y la mala distribución geográfica de servicios son determinantes centrales de la inequidad en el acceso. En este contexto, las órdenes individuales no resuelven el problema estructural; se requieren decisiones de política pública sobre formación, incentivos, redes integradas y planeación de largo plazo.
Un tercer escenario surge cuando existe demanda de servicios que no responde a una necesidad clínica real y que, además, no cuenta con oferta disponible. Este fenómeno, alimentado por desinformación, expectativas irreales o presiones sociales, distorsiona la percepción del desempeño del sistema y consume capacidad institucional sin generar beneficios sanitarios. La respuesta no debe ser administrativa ni judicial, sino técnica: educación sanitaria, guías clínicas claras y comunicación basada en evidencia.
El cuarto escenario corresponde a la demanda sin necesidad real en presencia de oferta disponible. Este es uno de los principales focos de desperdicio identificados por la OCDE y por iniciativas internacionales como Choosing Wisely. La sobreutilización de exámenes, procedimientos y hospitalizaciones sin indicación clínica no solo incrementa el gasto, sino que expone a los pacientes a riesgos innecesarios. Aquí, el diseño de modelos de pago, la auditoría clínica y la gestión activa de la demanda resultan determinantes.
El quinto escenario, caracterizado por la existencia de oferta sin respaldo en necesidades reales de salud ni en una demanda efectiva, constituye una de las fuentes más persistentes de ineficiencia estructural en los sistemas de salud. La expansión desarticulada de infraestructura y dotación hospitalaria, sin una lectura rigurosa del perfil epidemiológico, demográfico y territorial de la población, conduce inevitablemente a capacidad ociosa, inducción de demanda y uso ineficiente de recursos escasos. La Organización Mundial de la Salud ha señalado de manera reiterada que la planificación de la oferta debe responder a criterios de necesidad y no exclusivamente a incentivos financieros o presiones locales.
En este contexto, los planes decenales de infraestructura y dotación hospitalaria adquieren un papel estratégico, pues permiten anticipar brechas, ordenar inversiones y alinear la capacidad instalada con las necesidades futuras del sistema. Sin embargo, dichos planes no pueden concebirse como instrumentos exclusivos de la red pública. En sistemas mixtos de aseguramiento y provisión, la red privada cumple un rol estructural en la garantía del acceso y en la absorción de la demanda, por lo que su inclusión en la planificación de largo plazo resulta indispensable. Excluir a la red privada de estos ejercicios de planeación no solo distorsiona la asignación de recursos, sino que reproduce el propio escenario de ineficiencia que se pretende corregir, al permitir que la oferta crezca de manera desordenada y desconectada de las verdaderas necesidades de salud de la población.
El sexto escenario ocurre cuando existen necesidades reales y oferta financiada, pero la población no utiliza los servicios disponibles. Este fenómeno es particularmente visible en programas de prevención y promoción, donde la cobertura formal no se traduce en uso efectivo. La literatura internacional ha mostrado que las barreras conductuales, culturales y de percepción del riesgo explican buena parte de este problema, lo que exige estrategias activas de inducción a la demanda “buena”, seguimiento y acompañamiento continuo.
El séptimo escenario, y el único eficiente, es aquel en el que necesidad, demanda y oferta se alinean. En este punto se produce el mayor impacto sanitario por unidad de gasto y se materializa el principio de valor en salud. Sin embargo, como reconocen tanto la OMS como la OCDE, este escenario no puede universalizarse ni sostenerse de manera permanente para toda la población. Pretender lo contrario conduce a diseños normativos rígidos, expectativas fiscales irreales y frustración social.
Desde esta óptica, el rol de las aseguradoras no es eliminar la ineficiencia, sino maximizar el espacio correspondiente a este séptimo escenario mediante la gestión integral del riesgo, la organización de redes, la orientación de la demanda y la compra estratégica e inteligente de servicios. El rol del ministerio de salud es ejercer una rectoría fuerte basada en planeación, regulación técnica y políticas de largo plazo sobre talento humano y oferta. La supervisión debe evolucionar hacia un enfoque basado en riesgo y acceso efectivo, alejándose del control meramente formal.
El papel del poder judicial resulta crucial. La protección del derecho fundamental a la salud no puede desconocer los límites materiales del sistema. Incorporar explícitamente el principio ad impossibilia nemo tenetur —nadie está obligado a lo imposible— permite transformar órdenes judiciales inviables en obligaciones de gestión, planes de cierre de brechas y soluciones progresivas, alineadas con la realidad operativa y con los estándares técnicos.
Corregir los escenarios de ineficiencia en los sistemas de salud es una responsabilidad colectiva que no puede ni debe recaer exclusivamente sobre las aseguradoras. La evidencia internacional, incluida la de la Organización Mundial de la Salud, ha insistido en que el desempeño del sistema depende de la acción coordinada de múltiples actores con funciones diferenciadas pero interdependientes. El Estado, a través del Ministerio de Salud, tiene la obligación indelegable de planificar la oferta, formar y distribuir talento humano, definir reglas técnicas claras y garantizar coherencia entre beneficios, financiación y capacidad instalada. Las entidades de supervisión deben anticipar riesgos, corregir fallas estructurales y evitar que las ineficiencias se cronifiquen mediante un control meramente formal.
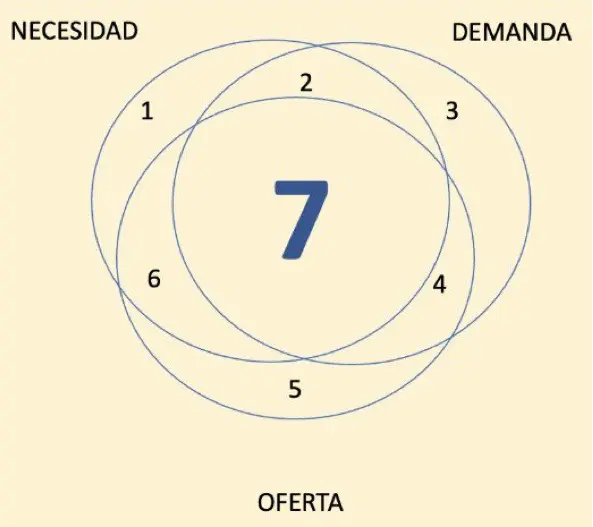
Las aseguradoras, por su parte, son responsables de gestionar el riesgo, organizar redes y orientar la demanda hacia necesidades reales, pero su capacidad de acción está limitada por decisiones regulatorias, judiciales y territoriales que exceden su control. Los prestadores deben adherirse a la evidencia científica, evitar la inducción de demanda y asumir la corresponsabilidad en el uso eficiente de los recursos. Finalmente, los usuarios también tienen un rol esencial: informarse, utilizar los servicios de manera responsable, adherirse a los tratamientos y participar activamente en la prevención. Pretender que un solo actor compense las fallas de todos los demás no solo es injusto, sino técnicamente inviable; la corrección de las ineficiencias exige corresponsabilidad, alineación institucional y una comprensión compartida de que la sostenibilidad del sistema es condición necesaria para la garantía efectiva del derecho a la salud. Solo así podremos ver cómo los tres círculos confluyen en el centro y el área 7 de eficiencia se hace más grande pero las demás áreas no desaparecen por completo, como se observa en la siguiente gráfica.
Gráfico 2. Alineación de escenarios de demanda, oferta y necesidad hacia un uso más eficiente de recursos
La próxima reforma a la salud debe abandonar definitivamente la promesa irreal de erradicar la ineficiencia y, con ello, la expectativa igualmente utópica de que las PQRD y las acciones de tutela puedan desaparecer. En sistemas de salud estructuralmente complejos, atravesados por asimetrías de información, recursos finitos y heterogeneidad de necesidades, la conflictividad no es una anomalía, sino una manifestación inevitable de la desalineación entre necesidad, demanda y oferta. El verdadero desafío para la nueva generación de legisladores y tomadores de decisión en el Ministerio de Salud no consiste en negar esta realidad, sino en diseñar marcos institucionales capaces de reconocerla, medirla y gestionarla con criterios técnicos, transparencia y rendición de cuentas.
En este contexto, resulta indispensable reconocer que no toda PQRD ni toda tutela es, per se, legítima o justa desde el punto de vista sanitario, particularmente cuando se origina en escenarios de sobreutilización inadecuada de servicios o en demandas sin respaldo en necesidad clínica real, que terminan erosionando la equidad y la sostenibilidad del sistema. Persistir en un enfoque que trate toda inconformidad como una falla absoluta del sistema conduce a decisiones normativas y judiciales que amplifican la ineficiencia en lugar de corregirla. Solo un liderazgo político dispuesto a asumir la complejidad —y a traducirla en reglas claras, responsabilidades diferenciadas y mecanismos efectivos de gestión del riesgo y de la demanda— permitirá superar el ciclo de reformas declarativas, maximizar el valor social del gasto en salud, proteger efectivamente a la población y garantizar la sostenibilidad financiera y operativa del sistema en el largo plazo.
Bibliografía
- Arrow, K. J. (1963). Uncertainty and the welfare economics of medical care. American Economic Review, 53(5), 941–973.
- Evans, R. G. (1984). Strained mercy: The economics of Canadian health care. Butterworths.
- Organisation for Economic Co-operation and Development. (2017). Tackling wasteful spending on health. OECD Publishing.
- Organisation for Economic Co-operation and Development. (2020). Health workforce policies in OECD countries. OECD Publishing.
- World Health Organization. (2007). Everybody’s business: Strengthening health systems to improve health outcomes. WHO.
- World Health Organization. (2010). Health systems financing: The path to universal coverage. WHO.
- World Health Organization. (2019). Primary health care on the road to universal health coverage. WHO.
…
Las opiniones expresadas en esta columna pertenecen exclusivamente a su autor y no comprometen la línea editorial de CONSULTORSALUD.