Este lunes, CONSULTORSALUD conoció la segunda edición del Índice de Salud Rural 2024 presentado por el Centro de Pensamiento Así Vamos en Salud, el cual tiene como objetivo principal analizar la situación de salud de la población rural de Colombia a partir de indicadores trazadores en salud. Este análisis busca visibilizar las realidades paralelas que a menudo se desconocen a lo largo y ancho del país, invitando al lector a contemplar la profundidad de las cifras y a desarrollar una conciencia proactiva para incentivar cambios profundos en estas poblaciones, que se consideran vulnerables por el solo hecho de residir en estas zonas.
En la presentación del informe, el doctor Augusto Galán Sarmiento, director ejecutivo de Así Vamos en Salud, señaló que: “cerrar las brechas en salud requiere inversión en infraestructura, capacitación y gestión eficiente, junto con políticas focalizadas y estrategias de equidad. La telemedicina y las alianzas público-privadas pueden mejorar el acceso, especialmente en comunidades vulnerables, pero es clave fortalecer la confianza ciudadana con un sistema más inclusivo, transparente y eficiente”.
Asimismo, hizo un llamado urgente a mejorar las condiciones de salud de Colombia por medio de un esfuerzo intersectorial que integre el Estado, la sociedad civil y el sector privado, en particular frente a los hallazgos identificados en el Índice de salud Rural 2024
Metodología y alcance del estudio
Para la elaboración del ISR 2024, se adoptó una metodología validada, utilizada por AVS en diferentes índices. El proceso se desarrolló en varias etapas, desde la elaboración de la estructura básica del índice hasta la publicación de los resultados. Inicialmente, se propusieron y revisaron empíricamente 70 indicadores por expertos en salud rural y el comité técnico de AVS, priorizando 48 de ellos según los objetivos del estudio. Finalmente, se seleccionaron 37 indicadores para el análisis en 520 municipios, que representan el 75,2% del total rural y rural disperso del país.
La recopilación de información se realizó entre enero y julio de 2024, utilizando fuentes oficiales del país. A pesar de las dificultades encontradas en la consecución de datos a nivel municipal, se logró recopilar una mayor cantidad de información en comparación con años anteriores. Sin embargo, se excluyeron 171 municipios y las Áreas No Municipalizadas (ANM) de Amazonas, Guainía y Vaupés debido a la escasez de información reportada.
A pesar de estas exclusiones, la muestra de 520 municipios contiene el 87% de la población rural y rural dispersa del país, superando el 60% alcanzado en 20225. Además de los 37 indicadores, se incluyeron 3 indicadores de contexto sociodemográfico: clasificación de ruralidad, municipios PDET y municipios ZOMAC.
Es clave mencionar que el ISR 2024 se estructura en tres ejes principales que permiten una evaluación integral de la salud rural en Colombia:
- Condiciones Iniciales: Este eje aborda los determinantes sociales que influyen en el bienestar de las comunidades, incluyendo dimensiones como condiciones de vida, situación de salud, microeconomía y talento humano en salud.
- Desempeño Institucional: Evalúa el desempeño de las instituciones de salud a través de dos dimensiones: acceso a servicios y efectividad del acceso a servicios.
- Resultados en Salud: Mide los resultados en salud derivados del manejo de los determinantes sociales y el desempeño institucional, compuesto por dos dimensiones.
Ocho desafíos críticos de la salud rural en Colombia
1. Déficit en servicios públicos básicos y calidad del agua
El acceso a servicios públicos básicos sigue siendo un desafío en las zonas rurales. De los municipios analizados, solo el 41,1% cuenta con acceso a alcantarillado, con una cobertura inferior al 37,3% en la mitad de estos territorios. A pesar de que las Zonas Más Afectadas por el Conflicto (ZOMAC) han mostrado mejores indicadores en cobertura de saneamiento, 12 municipios de esta categoría presentan agua inviable para el consumo humano, lo que representa un riesgo para la salud pública.
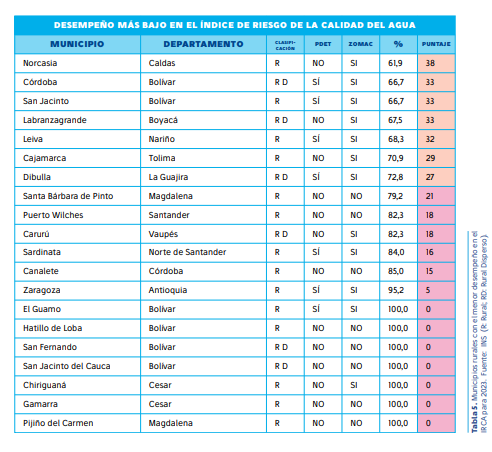
En cuanto a la cobertura de agua potable, el 39% de los municipios presentan acceso bajo o crítico, con localidades como El Peñón (Bolívar) y Puerto Salgar (Cundinamarca) entre las más afectadas. La falta de acceso a agua segura tiene un impacto directo en la incidencia de enfermedades infecciosas y en la calidad de vida de la población.
2. Crisis financiera en hospitales públicos
El ISR 2024 alerta sobre el deterioro progresivo en la estabilidad financiera de las Empresas Sociales del Estado (ESE). Mientras que en 2022 el 16,8% de los municipios se encontraban en riesgo financiero alto, en la presente medición esta cifra ascendió al 37,3%, reflejando una menor capacidad de gestión y sostenibilidad en los hospitales públicos rurales.
Esta crisis impacta especialmente a municipios con problemas de financiamiento, incumplimientos en programas y dificultades para acceder a recursos del sistema de salud. La falta de liquidez y el endeudamiento comprometen la operatividad de los hospitales, afectando la prestación de servicios esenciales.
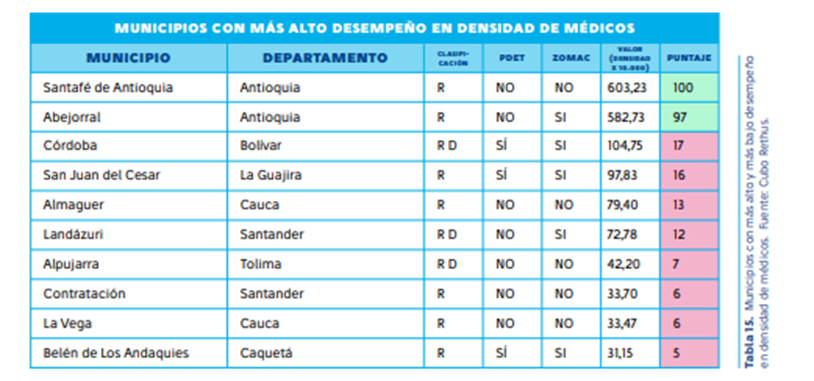
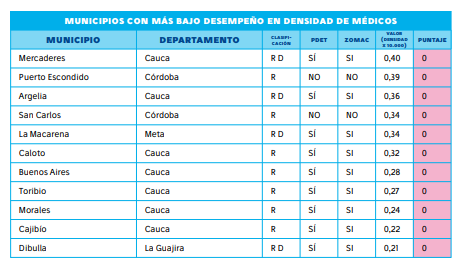
3. Escasez alarmante de médicos generales
La distribución del talento humano en salud en Colombia es altamente desigual, con una marcada brecha entre las zonas urbanas y rurales. Según el informe, de los 520 municipios analizados, solo tres cuentan con más de 100 médicos por cada 10.000 habitantes: Santafé de Antioquia (Antioquia), Abejorral (Antioquia) y Córdoba (Bolívar).
En el otro extremo, 116 municipios apenas disponen de un solo médico, ubicados principalmente en Cundinamarca, Santander y Norte de Santander. Esta carencia de personal sanitario en zonas rurales incrementa los riesgos de morbilidad y mortalidad, dejando a miles de personas sin acceso oportuno a atención médica. El déficit no se limita únicamente a médicos generales, sino que se extiende a otras disciplinas del sector salud, evidenciando la urgencia de estrategias para mejorar la distribución del talento humano y garantizar una cobertura mínima adecuada en todas las regiones.
4. Limitaciones tecnológicas y barreras para la telemedicina
El acceso a internet es una barrera significativa para la implementación de telemedicina en municipios rurales. Según el informe, el 37,4% de los municipios rurales tienen menos del 1% de cobertura de internet, lo que dificulta la consulta y diagnóstico remoto. Ante este panorama, se propone la creación de centros de salud digitales con conectividad satelital, que permitan brindar servicios médicos de manera remota y mejorar la atención en comunidades aisladas. Esta estrategia podría optimizar recursos y reducir la brecha en la prestación de servicios médicos.
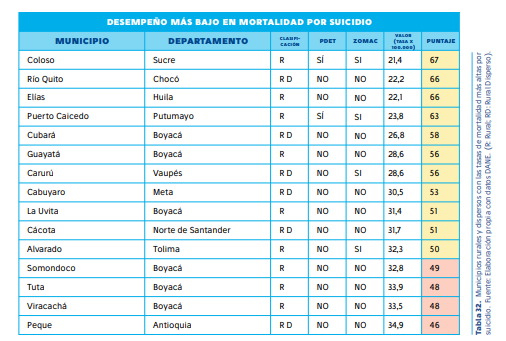
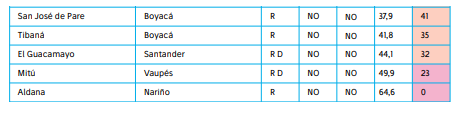
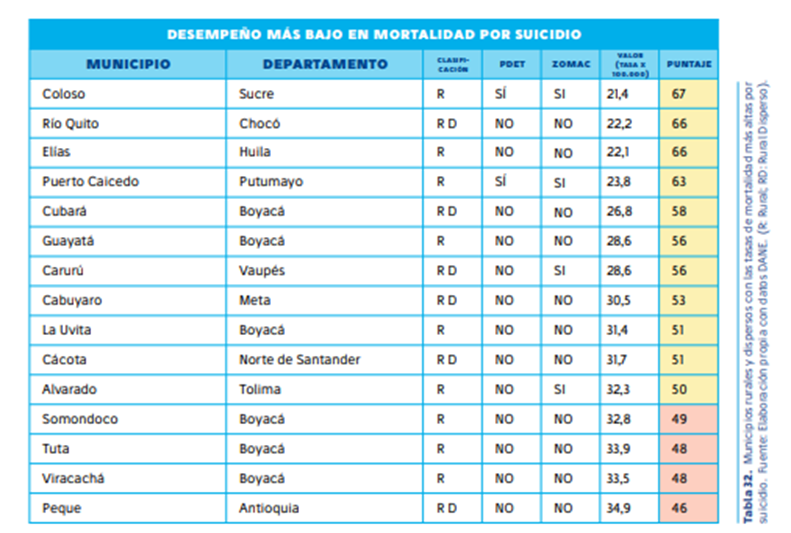
5. Atención insuficiente en salud mental y depresión
El análisis del ISR 2024 denota una crisis en la atención de salud mental en las zonas rurales. Las tasas de atención por depresión no superan el 1% en la mayoría de los territorios, a pesar del impacto significativo de esta enfermedad en la población. La situación es aún más crítica en regiones con altos índices de violencia, conflicto armado y pobreza, donde las barreras de acceso a los servicios de salud mental agravan la problemática.
Un caso alarmante es Papunaua (Vaupés), que presenta la tasa más alta de suicidio del país y donde solo el 4% de la población recibe atención médica por depresión.
6. Desigualdad en el acceso a control prenatal
El acceso a controles prenatales muestra marcadas desigualdades regionales. Mientras el 97% de las mujeres en Colombia asisten al menos a una consulta prenatal, en algunos departamentos la cobertura es críticamente baja: Vaupés (26,4%), Guainía (34,3%) y Vichada (37,6%), en contraste con Atlántico (91,7%) y Antioquia (90,4%).
Esta disparidad aumenta el riesgo de complicaciones maternoinfantiles, reflejando la necesidad de fortalecer la oferta de servicios prenatales en zonas apartadas y mejorar la capacidad del sistema de salud para atender a gestantes en condiciones de vulnerabilidad.
7. Preocupante baja cobertura de mamografías en municipios rurales
El acceso a mamografías también presenta desigualdades preocupantes. En 60 municipios, menos del 1% de las mujeres accede a este examen, lo que dificulta la detección temprana del cáncer de mama, una de las principales causas de mortalidad femenina.
En 171 municipios rurales no se cuenta con información disponible sobre la cobertura de mamografías, lo que impide conocer la magnitud real del problema. Hato (Santander) registra la mayor cobertura con un 202%, probablemente debido a la atención de pacientes de zonas vecinas, seguido por San José del Guaviare (74%) y Leticia (68%).
8. Alta incidencia de violencia contra la mujer en zonas rurales
La violencia de género sigue siendo una realidad alarmante en municipios rurales y ZOMAC. De los 214 municipios analizados, solo 36 no reportan casos de violencia contra la mujer. Las regiones con las tasas más altas de violencia de género se encuentran en Boyacá y Santander, con municipios como Pajarito, Oicatá y San José de Miranda, que superan los 370 casos por cada 100.000 habitantes. Estos datos evidencian la necesidad de fortalecer políticas de prevención y atención integral a las víctimas en comunidades rurales.

Recomendaciones Así Vamos en Salud
Ante este panorama, Así Vamos en Salud ha dado una serie de recomendaciones para fortalecer la capacidad de reporte y gestión de las Empresas Sociales del Estado (ESE) mediante capacitación técnica y financiera, por medio de la provisión de herramientas y formación a los funcionarios para cumplir con los requisitos de reporte y mejorar así su desempeño administrativo. De igual forma, contar con una Supervisión y acompañamiento continuo por medio de un sistema de monitoreo que garantice el cumplimiento de los programas de saneamiento fiscal y financiero de las instituciones.
Para fortalecer las acciones de promoción y prevención en los territorios rurales y dispersos, es necesario aumentar la inversión en infraestructura y recursos humanos especializados en salud rural, mejorar la conectividad para implementar estrategias de telesalud que superen barreras geográficas, fomentar la colaboración entre el gobierno, ONGs y la comunidad local, además de diseñar programas culturalmente adaptados, que incluyan a las diferentes comunidades, especialmente si son indígenas y afrodescendientes, lo que garantizará una atención más equitativa y sostenible en estas regiones.
También es crucial fortalecer las actividades de promoción y prevención en las zonas apartadas para mejorar la calidad de vida, reducir inequidades en salud y enfrentar desafíos específicos de estas comunidades, lo que también influye directamente en la costo-efectividad del sistema de salud a largo plazo.
Descargue aquí el informe completo: