La fragmentación de los servicios de salud en Colombia ha sido uno de los principales problemas del sistema sanitario. La coexistencia de múltiples prestadores, con débil articulación entre niveles de atención y ausencia de un sistema de referencia y contrarreferencia sólido, ha derivado en duplicación de consultas, demoras excesivas, falta de continuidad en tratamientos y profundas inequidades territoriales.
Ante esta problemática, el Ministerio de Salud y Protección Social presentó un Proyecto de Resolución que establece las disposiciones para la conformación, habilitación, operación, seguimiento y evaluación de las Redes Integrales e Integradas Territoriales de Salud (RIITS). Estas redes representan un esfuerzo por reorganizar los servicios bajo un modelo centrado en la Atención Primaria en Salud (APS), con enfoque preventivo, predictivo y resolutivo. Más que una norma técnica, se trata de una hoja de ruta para transformar la manera en que los territorios gestionan la salud, garantizando acceso, continuidad y calidad en la atención.
A continuación, se presenta un análisis detallado de aspectos como la habilitación de las RIITS y la verificación de sus criterios determinantes; la operación de las redes, que incluye los sistemas de apoyo para la coordinación asistencial, el mecanismo de referencia y contrarreferencia, y la gestión de novedades en su conformación; así como los lineamientos de seguimiento y evaluación, donde se definen la progresividad en la implementación de la matriz de calificación y las alternativas estratégicas para fortalecer la integración e integralidad del modelo.
Habilitación de las RIITS: el filtro que asegura viabilidad
El proceso de habilitación es la primera barrera de calidad que deben superar los departamentos y distritos para implementar una RIITS. No se trata de un trámite meramente administrativo, sino de una verificación exhaustiva sobre si la red cuenta con los elementos esenciales para funcionar de manera eficiente.
De esta manera, cada entidad territorial deberá elaborar un análisis funcional, que contemple la caracterización poblacional, la delimitación del territorio a cargo, la oferta de servicios disponibles y la identificación de brechas. Este diagnóstico debe ir acompañado de un plan de intervención que muestre cómo se cerrarán esas brechas y cómo se organizará la atención en el marco del modelo APS.
Una vez elaborado el análisis, la propuesta debe ser aprobada por el Consejo Territorial de Seguridad Social en Salud (CTSSS) y remitida al Ministerio en un plazo máximo de tres meses. Tras su radicación, el Minsalud dispone de 30 días para verificar el cumplimiento de los criterios. Si la propuesta cumple, se emite la constancia de habilitación, `pero si no, la secretaría de salud tiene 30 días adicionales para realizar ajustes. En caso de incumplimiento persistente, el territorio entra en un programa de fortalecimiento de capacidades, con plazo de hasta 12 meses para presentar nuevamente la propuesta.
Este mecanismo como tal asegura que ninguna red entre en operación sin cumplir con los estándares mínimos definidos por el Ministerio, lo que evita reproducir la fragmentación y asegura homogeneidad en los criterios de calidad.
Criterios determinantes: el corazón de la evaluación
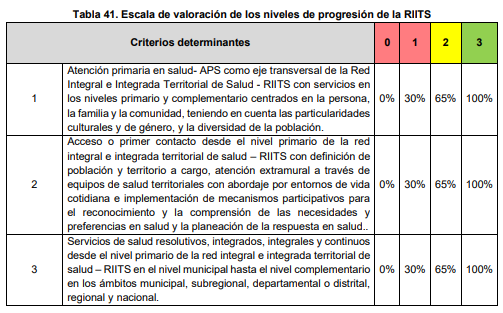
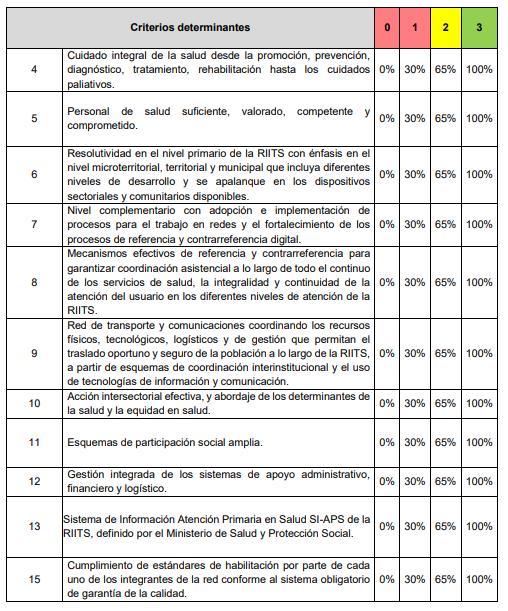
Ahora bien, la habilitación y seguimiento de las RIITS se fundamenta en 13 criterios determinantes que establecen si una red puede cumplir con los objetivos de integralidad, resolutividad y continuidad. Cada criterio tiene indicadores específicos y se califica en una escala de 0 a 3, equivalente a porcentajes de 0%, 30%, 65% y 100%.
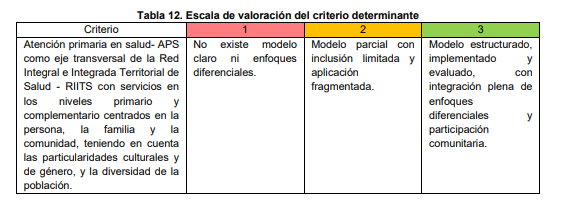
Uno de los más relevantes es la incorporación de la APS como eje transversal. La norma exige que las redes cuenten con un modelo explícito centrado en la persona, familia y comunidad, con enfoques diferenciales de género y cultura, y que incluyan mecanismos efectivos de participación comunitaria. No se trata solo de mencionar la APS en documentos, sino de demostrar su implementación práctica y su evaluación.
Otro criterio clave es el acceso desde el nivel primario, dado que este debe ser la verdadera puerta de entrada al sistema, con equipos básicos de salud activos y delimitación clara de la población a cargo. La resolución define como estándar óptimo que más del 80% de las atenciones se realicen en entornos cotidianos, a través de modalidades extramurales.
La resolutividad del primer nivel también se convierte en un parámetro crítico. No basta con que el primer contacto exista; debe resolver la mayoría de los problemas de salud. Para ello, los equipos deben estar preparados para realizar procedimientos menores, garantizar continuidad de tratamientos y coordinarse con el nivel complementario solo cuando sea estrictamente necesario.
El talento humano en salud se mide bajo parámetros de suficiencia, distribución, formación y estabilidad laboral. La meta es que más del 80% de las IPS rurales cuenten con personal permanente, que la mayoría de los trabajadores tenga contratos estables y que estén capacitados en APS y cuidado integral.
A ello se suma la necesidad de contar con un nivel complementario integrado y digitalizado, con disponibilidad de al menos 23 especialidades, protocolos de atención y uso de telemedicina para superar barreras geográficas.
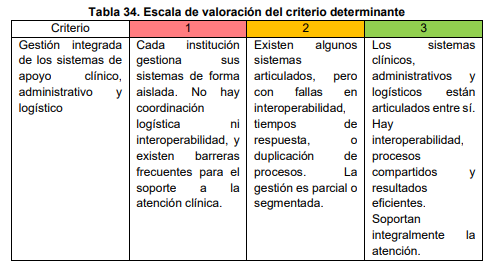
Otros criterios abarcan la existencia de un sistema formal de referencia y contrarreferencia con trazabilidad digital, una red de transporte y comunicaciones 24/7 articulada con el CRUE, mecanismos de acción intersectorial para abordar determinantes sociales, instancias de participación comunitaria activa, integración de sistemas de apoyo logístico y administrativo, y finalmente un Sistema de Información en APS (SI-APS) interoperable, capaz de consolidar datos y orientar decisiones de política pública.
Operación de las RIITS: integración en todos los niveles
De otro lado, la operación de las RIITS es quizá el aspecto más exigente de la propuesta, pues implica pasar del diseño al funcionamiento real. Aquí la clave está en la coordinación asistencial, entendida como la capacidad de conectar procesos clínicos, administrativos y financieros de manera fluida.
En lo clínico, la resolución promueve reuniones conjuntas entre profesionales de distintos niveles, el uso de protocolos compartidos y la comunicación permanente para asegurar continuidad en los tratamientos. En cuanto a lo administrativo, exige integrar procesos de agendamiento, facturación y registros, de modo que el tránsito de un paciente por la red no se traduzca en duplicación de trámites. Y respecto a lo financiero, plantea la necesidad de contratos claros, pagos oportunos y mecanismos de transparencia que garanticen la sostenibilidad del modelo.
Para hacer viable esta coordinación, se introduce la figura del punto de enlace institucional, que actúa como responsable de gestionar la experiencia del usuario, dirigirlo dentro de la red y garantizar la continuidad de los tratamientos.
Además, la operación incluye elementos estructurales como la formación continua de los equipos básicos, el acompañamiento técnico en zonas rurales, el fortalecimiento de competencias clínicas en APS y la estandarización de procesos administrativos y logísticos.
| Dimensión | Objetivo principal | Mecanismos clave |
|---|---|---|
| Clínica | Asegurar continuidad y calidad en la atención del paciente. | – Protocolos de atención compartidos. – Comunicación permanente entre niveles. – Reuniones clínicas conjuntas para discusión de casos. – Participación del usuario en decisiones. |
| Administrativa | Optimizar la gestión operativa de la red. | – Procesos unificados de agendamiento. – Facturación integrada. – Registro estandarizado de pacientes. – Personal administrativo de apoyo. |
| Financiera | Garantizar sostenibilidad y flujo oportuno de recursos. | – Contratos claros con prestadores. – Pagos oportunos. – Transparencia en el uso de recursos. – Coordinación interinstitucional. |
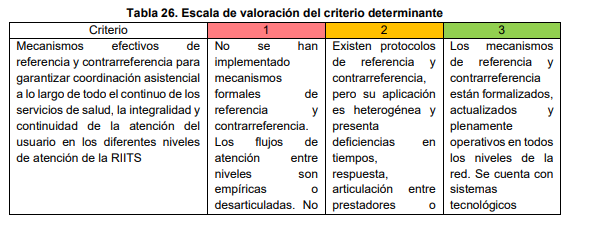
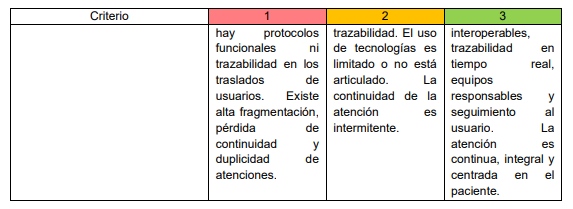
El sistema de referencia y contrarreferencia: columna vertebral de la red
Si la APS es el eje transversal, el sistema de referencia y contrarreferencia es la columna vertebral de las RIITS. Sin este engranaje, la continuidad de la atención sería imposible. Es por ello que el proyecto establece que cada red debe contar con un manual formalizado de gestión de referencias, un sistema digital interoperable que garantice trazabilidad completa del 100% de los casos y mecanismos para medir la satisfacción de los usuarios. El proceso debe asegurar que los pacientes sean remitidos al nivel de complejidad adecuado y que, una vez estabilizados, regresen al primer nivel con un plan de seguimiento claro.
El CRUE desempeña un papel clave en esta dinámica, especialmente en urgencias y emergencias, coordinando traslados interinstitucionales y asegurando equidad territorial en la asignación de recursos.
Novedades en la organización de las RIITS: redes dinámicas y adaptativas
El manual de esta normativa reconoce que las RIITS no pueden ser estructuras rígidas, dado que los territorios enfrentan cambios constantes en la oferta de servicios, en la red de prestadores y en las necesidades de la población. Por ello, se establece un procedimiento formal para la gestión de novedades.
Las novedades pueden incluir el ingreso o salida de EPS e IPS, la incorporación o exclusión de servicios de salud en niveles primario o complementario, o la reorganización de Centros de Atención Primaria en Salud (CAPS).
Cualquier cambio debe reportarse en un plazo máximo de 15 días calendario, mediante un formato oficial que incluya análisis del impacto sobre la red y evidencia de un acuerdo de voluntades entre los actores involucrados. El Minsalud será el encargado de verificar y aprobar la novedad. Este mecanismo dota a las RIITS de flexibilidad y capacidad de adaptación, evitando que queden obsoletas frente a cambios en el territorio.
Seguimiento y evaluación: progresividad y mejora continua
Finalmente, el seguimiento de las RIITS se basa en una matriz de progresividad que convierte la calificación de cada criterio (0 a 3) en un valor porcentual. El promedio simple de estas calificaciones determina el nivel de funcionalidad de la red:
- Entre 0% y 10%, la red debe reconfigurarse completamente.
- Entre 10% y 30%, se considera no funcional y requiere ajustes profundos con seguimiento mensual.
- Entre 30% y 65%, se califica como parcialmente funcional, con necesidad de planes de fortalecimiento y seguimiento trimestral.
- Entre 65% y 95%, se clasifica como significativamente funcional, lo que implica ajustes puntuales y seguimiento semestral.
- Entre 95% y 100%, la red es totalmente funcional y su seguimiento será anual.
La norma también exige que cada RIITS formule un plan de mejora continua, que incluya actualización de perfiles poblacionales con georreferenciación, fortalecimiento de telesalud y modalidades extramurales, modernización de protocolos de referencia, articulación intersectorial para intervenir determinantes sociales, diagnóstico territorial de talento humano y consolidación de un SI-APS interoperable con gobernanza de datos.
Entre tanto, la conformación, organización, habilitación, operación, seguimiento y evaluación de las Redes Integrales e Integradas Territoriales de Salud – RIITS, propone una transformación estructural del sistema de salud colombiano, basada en reorganizar los servicios en torno a la APS, exigir habilitación bajo criterios verificables, garantizar operación integrada y establecer un sistema de seguimiento progresivo con planes de mejora continua.
Descargue aquí el manual y proyecto de resolución completo:



















