mielograma ¿Qué es una biopsia de médula ósea?
La médula ósea es la parte esponjosa que está dentro de todos los huesos del cuerpo (el tuétano), y es el sitio donde se hospedan las células progenitoras (semillas de la sangre). Es importante aclarar que no tiene nada que ver con la médula espinal, que es el tejido nervioso que corre por la columna vertebral.
También puede leer: eutanasia: se vuelve abrir el debate en el congreso
Las células progenitoras hematopoyéticas ayudan a producir:
- Glóbulos rojos (Eritrocitos)
- Glóbulos blancos (Leucocitos)
- Plaquetas
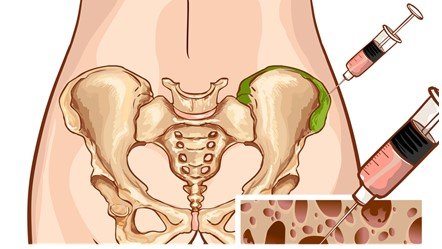
La biopsia de médula ósea consiste en obtener un fragmento de hueso que incluya la parte esponjosa, de la parte trasera del hueso de la cadera; con el fin de detectar cualquier anormalidad en la producción de células de la sangre.
¿Por qué podría necesitar una biopsia de médula ósea?
Su médico puede ordenar un estudio de médula ósea si se encuentra en su hemograma (cuadro hemático) niveles altos o bajos de células blancas, rojas o plaquetas. El estudio puede determinar la causa de:
- Niveles bajos o altos de glóbulos rojos (Anemia o Policitemia)
- Enfermedades de la médula ósea como mielofibrosis o síndrome mielodisplásico
- Disminución de los leucocitos (leucopenia)
- Disminución de las plaquetas (trombocitopenia)
- Cáncer de la sangre como Leucemias o Linfoma
- Infecciones (fiebre de causa desconocida)
¿Cuáles son los riesgos de una biopsia de médula ósea?
Las complicaciones de la biopsia de médula ósea son excesivamente raras, sin embargo, no hay ningún procedimiento exento de riesgos. En menos del 1% de los casos se pueden presentar complicaciones:
- Reacciones alérgicas
- Infecciones
- Dolor persistente
- Hemorragia
- Infección
También puede leer: ajustados los valores máximos de pruebas covid-19
¿Como prepararse para una biopsia de médula ósea?
El primer paso para prepararse es hablar con su médico para entender como se hará el procedimiento. Entender bien lo que se va a hacer lo hará sentir más tranquilo.
Infórmele a su médico sobre:
- Las medicaciones que está tomando
- Su historia de enfermedades, en especial si tiene historia de sangrado
- Alergias a la anestesia u otras sustancias
- Si piensa que puede estar embarazada
- Si siente que está muy ansioso y cree que no puede tolerarlo.
Es preferible que vaya acompañado al procedimiento, en especial si el procedimiento se va a hacer con sedación o va a recibir algún calmante. Si es así, no debe manejar.
Siga todas las instrucciones de su médico, en especial podría decirle que suspenda algunos medicamentos como los anticoagulantes.
Dormir bien la noche anterior y llegar con tiempo suficiente al procedimiento disminuirá la ansiedad del procedimiento.
Estar menos ansioso hará que el procedimiento sea menos incómodo.

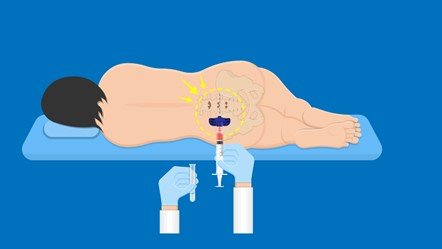
¿Como se hace el procedimiento?
- Le pedirán que se acueste de medio lado en posición fetal
- Realizarán una limpieza exhaustiva de su piel
- Si el procedimiento se realiza bajo sedación, el anestesiólogo le inyectará una sustancia para dormirlo durante el procedimiento.
- Se le aplicará anestesia local en la piel y después directamente sobre el hueso. Debe recordar que la anestesia quitará el dolor, pero no la sensibilidad, por lo tanto, sentirá lo que le están haciendo, pero sin dolor. Por lo tanto, es importante que se mantenga calmado y trate de relajarse. Es recomendable que trate de fijar su atención en algo distinto al procedimiento (un recuerdo agradable, tararear una canción, respirar profundo, etc.).
- Al entrar la anestesia sentirá por un momento una sensación de ardor.
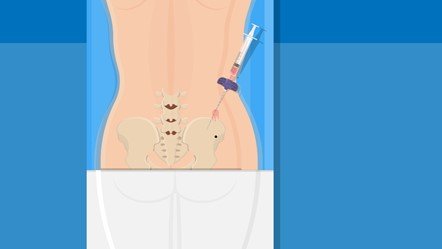
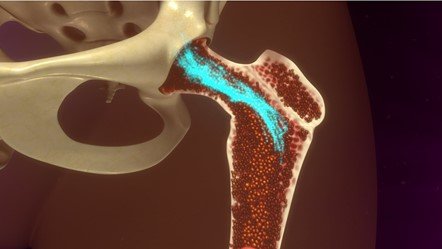
- El médico hará una punción sobre la cadera con una aguja delgada, para extraer material líquido del hueso. Al hacerlo sentirá una sensación de vacío. Manténgase tranquilo y respire profundo.
- Por una nueva punción el médico obtendrá un fragmento de hueso. Esto puede ser algo más molesto al sentir que las agujas entran y salen del hueso. Pero no debe ser doloroso. Manténgase tranquilo.
- Al final el médico pondrá un vendaje sobre la zona que se puede retirar al día siguiente.
¿Qué pasa después de la biopsia de médula ósea?
La mayoría de pacientes no tendrán mayores molestias, algunos pueden tener dolor por un par de días, puede preguntar a su médico si puede tomar acetaminofén por un par de días.
Debe mantener seco el vendaje que dejó el doctor sobre la zona por 24 horas, al día siguiente durante el baño puede retirarlo.
Se recomienda evitar actividades físicas extremas las siguientes 24-48 horas después del procedimiento.
Debe contactar a su médico si:
- Tiene sangrado excesivo que no mejora al hacer presión con una gasa.
- Aumento del dolor que no se mejore con acetaminofén.
- Edema del sitio de la herida (hinchazón)
- Secreción purulenta
- Fiebre.
En cada institución los resultados de patología tienen un proceso distinto, por favor antes de salir de la cita asegúrese de tener claro que estudios le fueron tomados y como debe reclamarse.

¿Qué significan los resultados de su biopsia?
El objetivo de su biopsia es saber su médula ósea está funcionando bien, y si no es así saber porqué. En el laboratorio suelen hacerse los siguientes análisis:
- Lectura de mielograma: Sobre una placa se extienden las células y se colorean, y se miran en el microscopia para ver la cantidad y forma de las células de la médula ósea.
- Biopsia de médula ósea: El patólogo revisará también con el microscopio, como se ve el aspecto general de la médula ósea, si hay infiltración por células tumorales y como están ellas distribuidas. De encontrarse esa infiltración podrían realizar unas coloraciones especiales (inmunohistoquímica) para definir qué origen tienen esas células.
- Citometría de flujo: Por medio de una máquina que analiza célula por célula el tamaño, que tantos gránulos tienen cada una y que marcadores tienen en su superficie; permite hacer una clasificación de las diferentes poblaciones de células que conviven en la médula ósea. En caso de haber algún tipo de cáncer (leucemia o linfoma), permitirá saber cual es el origen de las células tumorales.
- Cariotipo en médula ósea: Es un estudio que permite definir las características genéticas de las células de la médula ósea. En caso de un cáncer de la sangre, este tipo de estudios pueden ayudar a su médico a saber que tan agresivo es su enfermedad y si hay que usar un tipo de tratamiento específico para tratarla.
- Estudios FISH o moleculares en médula ósea: Se usan para definir cual es el pronóstico (riesgo) de una enfermedad de la médula ósea, no se usan en todos los pacientes y en algunos casos pueden determinar un tratamiento específico.
En algunos pacientes, el estudio de médula ósea se hace para completar la estadificación (saber que tan extendido está la enfermedad) y para hacer diagnóstico; en otros casos la médula ósea será la que haga el diagnóstico, es importante que le pregunte a su médico cual es el objetivo del estudio en su caso, para que también sepa que debe esperar de ella.
Una vez estén listos los resultados definitivos, lo cual puede tomar dos o tres semanas, su médico debe discutir con usted los resultados.