El sistema de salud colombiano se encuentra inmerso en un periodo de incertidumbre, especialmente en relación con su financiamiento, lo cual ha puesto de manifiesto dificultades en la gestión de recursos por parte de aseguradores, prestadores y proveedores dentro del sector salud. De esta manera, ANIF – Centro de Estudios Económicos, en colaboración con la Asociación de Laboratorios Farmacéuticos de Investigación y Desarrollo (AFIDRO), ha llevado a cabo una evaluación detallada sobre el cálculo del déficit fiscal resultante de la subestimación de la Unidad de Pago por Capitación (UPC) y de los Presupuestos Máximos para el periodo comprendido entre 2021 y 2023.
Este análisis, que presenta una proyección para el incremento necesario en ambos rubros para el año 2024, se estructura en tres partes que abordan de manera exhaustiva los aspectos claves en el ámbito de la salud.
Generalidades del funcionamiento del sistema de salud
Con la incorporación de la Ley 100, el sistema de salud en Colombia funciona como un sistema de compensación de cargas que tiene un modelo holandés como referencia. En su esquema de aseguramiento, se cuenta con una prima de riesgo, la Unidad de Pago por Capitación – UPC, la cual se fija por cada afiliado, teniendo presentes factores como la edad, sexo, ubicación geográfica, riesgo epidemiológico, entre otros. Dicho valor es reconocido por las aseguradoras para garantizar la prestación de servicios y tecnologías que están incluidas dentro del Plan Básico de Salud (PBS).
Cabe mencionar que la UPC no refiere a una prima que busca cubrir los costos asociados con una patología específica, sino que es una variable que permite sumar todos los riesgos para obtener un valor promedio del costo asociado al sistema de salud colombiano. Ahora bien, para el cálculo de UPC, se toma en consideración datos de dos periodos anteriores al año que se proyecta. En otras palabras, para estimar el crecimiento en 2024 se emplean datos del 2022, resaltando la importancia del comportamiento de las variables macroeconómicas.
Frente a los servicios que no se cargan a la UPC, se cuentan con el mecanismo de presupuestos máximos, que es una bolsa de recursos adicionales que financian todas las prestaciones que no se encuentran en el PBS. Este valor se calcula en un ejercicio técnico que denota información histórica de los recobros junto con las frecuencias de usos y tecnologías no PBS.
Según el estudio emitido por la ANIF, antes de la pandemia, el cálculo de la UPC reflejaba de manera eficiente la prestación de servicios de salud. No obstante, tras la pandemia, surgieron desfases debido a cambios en la frecuencia de uso de los servicios, aumentos en los costos y, por ende, en los precios de la atención médica. De esta manera, los participantes en mesas técnicas resaltaron la falta de ajuste en la UPC para pacientes trasladados, lo que aumentó la carga epidemiológica para algunas Entidades Promotoras de Salud (EPS).
En relación con los presupuestos máximos, se observó un significativo aumento para 2021, generando preocupación al representar un incremento del gasto superior al 10%, especialmente considerando que este rubro no cuenta con contención.
UPC y Presupuestos Máximos: faltantes a 2023 y proyecciones para el 2024
Resultados UPC
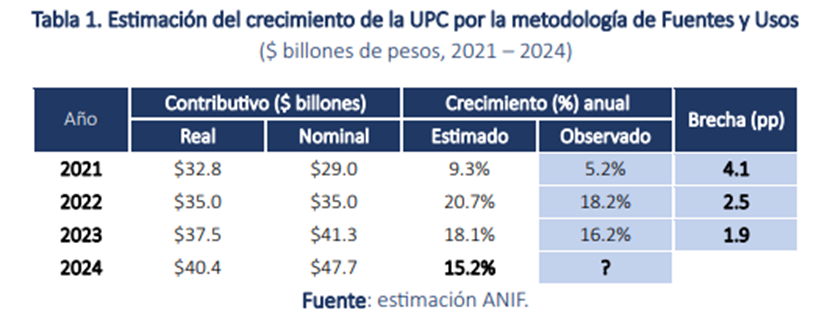
En cuanto a las fuentes y usos para la UPC, se destaca que los recursos provienen principalmente de las cotizaciones de los afiliados (35.7%), el Presupuesto General de la Nación (33.1%) y otros rubros cubren el 31.2%. Anif por su parte, se realizó una proyección de los usos del Sistema General de Seguridad Social en Salud (SGSSS) mediante el cálculo del crecimiento real basado en la tendencia de los últimos cuatro años, donde se presenta la proyección de 2021 a 2023, destacando una reducción de la brecha entre lo estimado y lo observado, pasando de 4.1pp en 2021 (comparando un crecimiento estimado del 9.3% con el decretado del 5.2%) a 1.9pp en 2023.
Según los cálculos, este mecanismo debería haber experimentado una variación anual del 18.1%, pero solo aumentó en un 16.2%. Bajo esta metodología, se estima que para 2024, la tasa de crecimiento necesaria para la Unidad de Pago por Capitación (UPC) debería rondar el 15.2%.
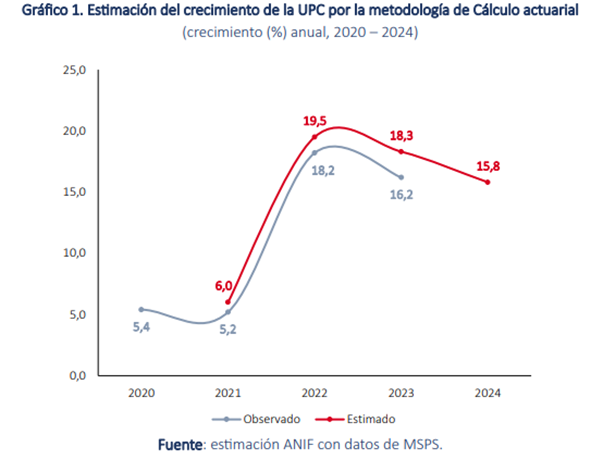
En cuanto al cálculo actuarial, donde se observa el crecimiento de la UPC anual y se calcula con variables como siniestros, gastos por ajustes de siniestros, gastos fijos, gastos variables como porcentaje de las primas y el nivel de utilidad, se observó que el pico de 2022 no refiere a un incremento propio de la prima, sino de la inclusión de medicamentos y tecnologías que estaban excluidas del PBS y por la sobreutilización de servicios por la pandemia.
Para el análisis de los últimos tres años, el estudio indica que el valor de la UPC debió estar por encima del valor decretado, lo que traduce en un faltante relevante para el sistema de salud que equivale a $0.67 billones, $1.8 billones y $2.3 billones, para los tres años, respectivamente. Esto como tal, evidencia el desfinanciamiento del sistema, representando en la actualidad la falta de recursos de las EPS o prestadores de salud.
Resultados Presupuestos Máximos
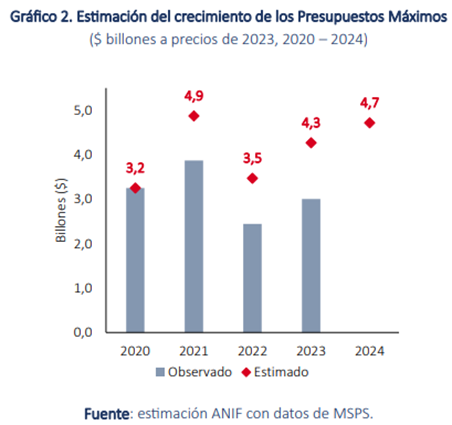
Para calcular el déficit de los Presupuestos Máximos (PM), Anif empleó una metodología que comenzó con el análisis de los datos de Lupa al Giro, proporcionados por la ADRES, que detallan los montos solicitados y aprobados de los PM por parte de las Entidades Promotoras de Salud (EPS) e Instituciones Prestadoras de Servicios de Salud (IPS) en los regímenes contributivo y subsidiado, entre 2020 y 2023. La metodología también incluyó la incorporación de medicamentos y tecnologías que formaban parte de la bolsa de PM a la Unidad de Pago por Capitación (UPC). Además, se descontaron los montos reconocidos por el gobierno en octubre de 2022 y octubre de 2023, equivalentes a $800 millones y $116 millones, respectivamente.
Como resultados, se evidenció que desde el 2021, se encuentra una brecha significativa entre el aumento observado y el estimado, ascendiendo a $0.3 billones para ese año, $1.5 billones para 2022 y $1.8 billones para 2023. Ahora, a partir de 2023, se evidencia una tendencia al alza en el gasto destinado a los presupuestos máximos, siendo crucial una asignación y contención adecuadas, dado que se financia a partir del Presupuesto General de la Nación (PGN), y el incremento proyectado de $4.7 billones para 2024 representa un aumento del 10.6% en los presupuestos máximos.
De esta manera, dichas estimaciones tanto de presupuestos mazamos como de UPC, implican la una necesidad presupuestal a precios de 2023, equivalente a $9.7 billones entre el 2021 a 2023. Dicho faltante evidencia el grave problema de desfinanciamiento del sistema, pero si compara el déficit acumulado entre 2021 y 2023, se permitiría cubrir la UPC.
Recomendaciones por parte de la ANIF
Entre tanto, el informe destaca la importancia de realizar evaluaciones ex-post del ajuste de la Unidad de Pago por Capitación (UPC), considerando indicadores macroeconómicos y de utilización de servicios, especialmente después del impacto del Covid-19. Esta revisión se sugiere durante los próximos 5-7 años para abordar desafíos en el sistema.
La segunda recomendación aborda la necesidad de fortalecer los sistemas de información financiera y contable para evitar discrepancias en las cuentas por cobrar y pagar, reduciendo así riesgos de corrupción y desviación de recursos. En tercer lugar, se propone realizar un ajuste de riesgo por condiciones de salud para lograr una distribución más eficiente de los recursos y abordar las cargas desproporcionadas de siniestralidad en algunas EPS debido a traslados voluntarios.
A su vez enfatizan en la necesidad de mejorar los mecanismos de contratación de servicios y utilizar conscientemente los recursos del sistema de salud y sugieren revisar estándares de habilitación técnica para la prestación de servicios, especialmente en zonas dispersas. Finalmente, se destaca la importancia de mejorar el talento humano en salud, especialmente a nivel territorial, mediante incentivos que fomenten la atracción de profesionales.



















