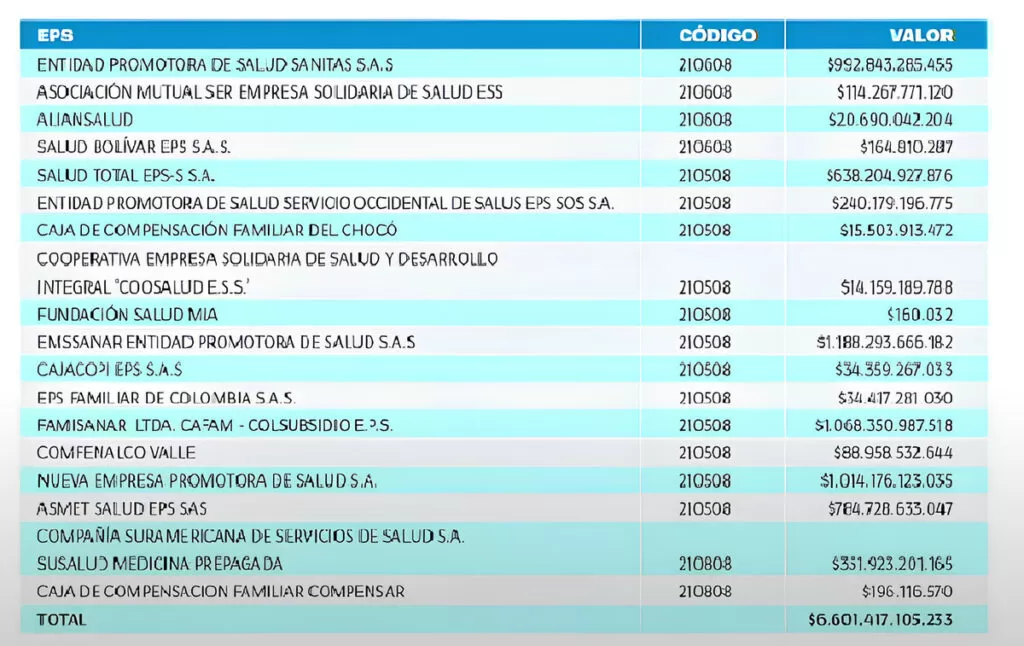
Este 16 de abril, durante el Foro Temático de la ANDI, el gremio de EPS del régimen contributivo (ACEMI) expuso su análisis sobre la crisis financiero y el impacto directo sobre las entidades. En el informe, presentado se reconoce que las deudas acumuladas alcanzan los $6.6 billones, un resultado inherente a la insuficiencia de la UPC asignada.
Según la información presentada, las entidades que registran el mayor nivel incluyen a Emssanar, con una deuda que asciende a $1,1 billones, seguida por Famisanar con $1,06 billones, y Nueva EPS, que registra deudas por un total de $1,01 billones. EPS Sanitas también figura en el reporte con una deuda de $992.843 millones. Asimismo, Asmet Salud y Salud Total presentan significativas obligaciones financieras, con deudas de $784.728 millones y $638.204 millones, respectivamente.
Deuda reconocida de las EPS:
De acuerdo con Mario Cruz, vicepresidente técnico, por cada $100 que reciben las EPS, las entidades gastan $102.5 o $101.5, según cálculos propios del gremio. “Pareciera haber un consenso técnico creciente sobre la insuficiencia de la UPC en el país (…) El Gobierno debería ser consciente, y cada vez lo manifiesta más, de que aparentemente los recursos, bajo la lógica gubernamental, también son insuficientes”. Esto se refleja, por ejemplo, en las variaciones de la siniestralidad que registran las EPS en las que inciden varios factores: diferencias en los grupos poblacionales y en la oferta de los municipios, asimetrías en la concentración del riesgo u otros.
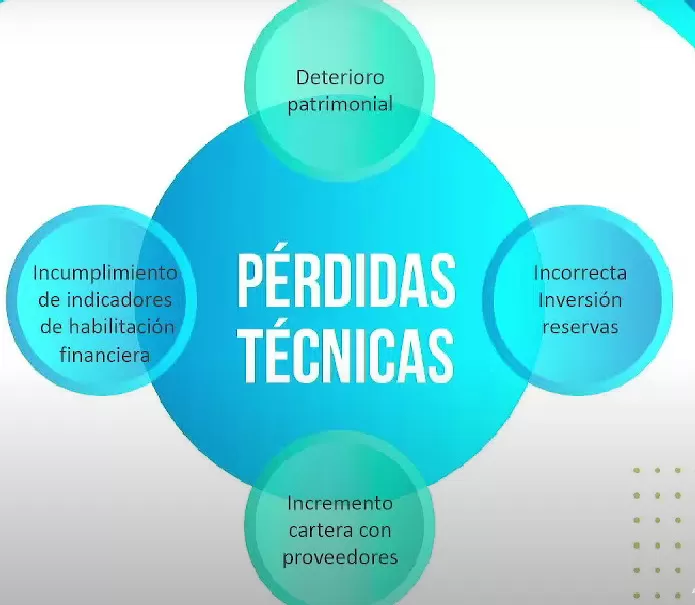
Para ACEMI, el incumplimiento de los requisitos obligatorios de las EPS (patrimonio adecuado y reservas técnicas) tienen su origen en la falta de ingresos. “Los ingresos no están alcanzando para cubrir los gastos. Y cuando los ingresos no alcanzan a cubrir los gastos, se deben buscar fuentes de financiamiento distintas a la UPC”, aseveró el vicepresidente técnico.
Cabe resaltar que en Colombia existen diferentes fuentes de financiación para las EPS. Por un lado, se encuentran las fuentes endógenas, que están relacionadas con los patrimonios aportados por las compañías para asegurar las reservas técnicas. Por otro lado, están las fuentes exógenas; sin embargo, estas últimas son menos viables dado que las EPS enfrentan limitado acceso al mercado de crédito. Y si bien, la capitalización de las entidades es una posibilidad para inyectar más recursos, en el contexto actual, son pocos los inversionistas que muestran interés en participar de estos procesos.
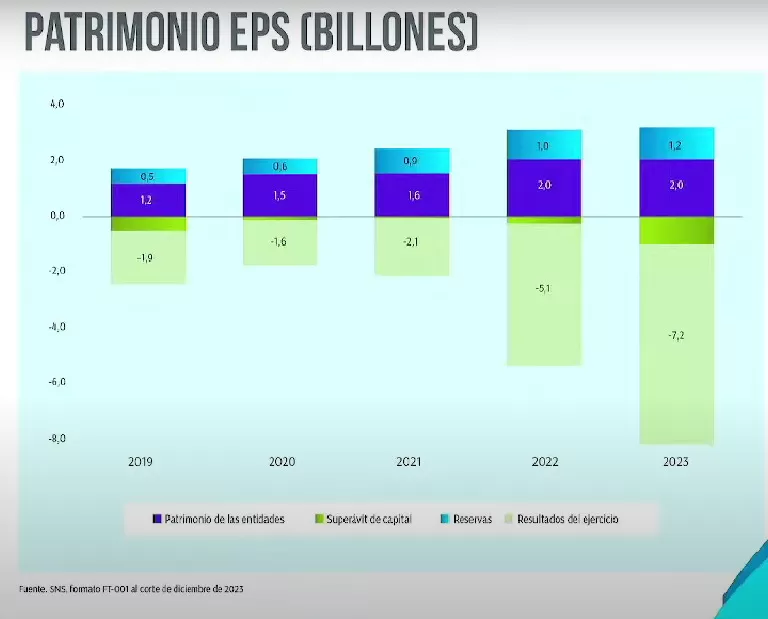
“Al cierre de 2023, se evidencia un grave deterioro en los patrimonios de las EPS. Las pérdidas acumuladas al corte de diciembre suman $7.2 billones. Solo para 2023, la pérdida ascendió a $2.1 billones”. La descapitalización está explicada o depende prácticamente del desequilibrio actuarial de la industria. A día de hoy, únicamente 12 de 24 EPS cumplen con el indicador de patrimonio adecuado.
“¿Cuál es la idea atrás del régimen de solvencia? Los regímenes de solvencia se inventaron en la industria financiera para cubrir los excesos de siniestralidad no previstos. Es decir, es un dinero que se debe tener guardado para cuando las cosas van muy mal. Lo que ha ocurrido con el sistema de salud es que hemos vuelto al patrimonio una fuente de pago corriente de los servicios”.
En términos financieros, el crecimiento del pasivo está relacionado con la demanda de servicios y la discordancia de recursos disponibles de la UPC. “El descalce de la reserva técnica es cercano a los $5,5 billones, según estimaciones de la Superintendencia Nacional de Salud. Todas las EPS están registrando bien sus pasivos, el problema es que los recursos que están del lado del activo no son suficientes”, recalcó el funcionario de ACEMI.
Con relación a los ajustes que requiere la UPC, todo parte desde la metodología de cálculo. Es necesario revisar trayectorias y comportamientos de largo plazo (superiores a un año), actualizar los ajustadores de riesgo de la población y la imposibilidad para replicar el cálculo.























