La Resolución 1912 de 2015 define los mecanismo de cálculo para el monto de giro y distribución de los recursos de la cuenta de alto costo en el caso del VIH/ Sida, para las EPS de los Regímenes Contributivo y Subsidiado y Entidades Obligadas a Compensar EOC.
El mecanismo de cálculo definido en la Resolución 1912 de 2015, se basa en la información presente en la Resolución 4725 de 2011 modificada por la Resolución 783 de 2012.
Fuentes de Información
Las fuentes de información de la población y el número de afiliados activos por cada EPS y EOC en cada grupo de edad, se tomará de la Base de Datos Única de Afiliados, utilizando la misma fecha de corte definida en el artículo 2 de la Resolución 4725 de 2011.
La información que se utilice debe ser validada, auditada y certificada por el organismo de administración de la Cuenta de Alto Costo o por quien haga sus veces.
Periodicidad de los cálculos
Las variables establecidas en el artículo 5 de la presente resolución, se harán con una periodicidad anual, tomando la información reportada con corte a enero de cada año, según la fecha definida por el artículo 2 de la Resolución 4725 de 2011.
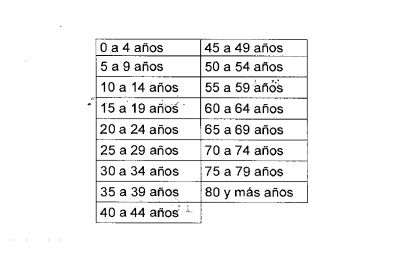
Grupos Etarios
Los grupos etarios en años cumplidos a usar en las categorías serán:
Variables
Algunas de las variables que se utilizaran para el periodo de reporte serán:
– Prevalencia del VIH/SIDA para cada grupo de edad y para cada aseguradora
– Prevalencia total del VIH/SIDA en cada grupo de edad, para la totalidad de las aseguradoras.
– Número de pacientes con VIH/SIDA en el grupo de edad, afiliados a la aseguradora
– Número de afiliados activos a la aseguradora, por grupo de edad.
– Diferencia entre prevalencias de pacientes con VIH/SIDA por grupo de edad, afiliados a la aseguradora; y la prevalencia de pacientes con VIH/SIDA, para el grupo de edad de todas las aseguradoras.
– Diferencia entre las prevalencias de VIH/SIDA expandido a la población de la aseguradora, por grupo de edad.
– Costo de atención de un paciente con VIH/SIDA certificada por la administración de la cuenta de alto costo.
Estimación de costo
El artículo 6 de la Resolución 1912 de 2015 dictamina las fórmulas que le permitirán a las EPS y EOC establecer el monto que deben aportar, para poner en marcha el mecanismo de reconocimiento e incentivar la gestión y los resultados en salud de VIH/Sida.
Para la certificación del costo de atención de un paciente con VIH/Sida, la cuenta de alto de costo o quien haga sus veces, debe presentar al Ministerio de Salud y Protección Social, la metodología de cálculo para estimar el valor de reconocimiento para la gestión respectiva.
Distribución de recursos por gestión
La distribución de los recursos por gestión, consecuencia de incentivar la gestión del riesgo en salud del VIH/Sida, están definidos en el artículo 7 de la Resolución 1912 de 2015.
El monto total será distribuido en cada vigencia, entre las EPS del contributivo y subsidiado y las EOC que hayan cumplido los indicadores y metas propuestas por el Ministerio. Los indicadores serán de proceso o resultado.
Los indicadores y sus metas se estructuraran por etapas, con el fin de incentivar la gestión de riesgo y los resultados en salud y evitar la selección adversa por parte de las aseguradoras.
Primera Etapa
Esos indicadores y metas, en la primera etapa, se centraran en procesos y en resultados, a medida que se mejore la gestión y la información se migrará hacia indicadores de resultados.
Los indicadores seleccionados responderán a las primeras necesidades en salud, que buscan mejorar las condiciones de vida de los pacientes.
Ninguno de los grupos poblacionales tiene más importancia que el otro, por eso, cada uno tiene una participación del 30%, con excepción del indicador que mide la prevalencia que pesa un 10%, debido al incremento del indicador de programas de atención temprana.
Las metas o referencias de medición de los indicadores estarán acorde a la Guía Práctica Clínica vigente o los referentes internacionales aceptados por las sociedades científicas (Lea: VIH – Guía Práctica Clínica adulto 2015)
Segunda Etapa
En esta etapa se podrá migrar hacia indicadores de resultado en salud, y el Ministerio de Salud y Protección Social establecerá metas concretas de cada indicador.
Los recursos se distribuirán entre las EPS que superen la meta o referencia país.
Después de hecha la medición de los indicadores se realizará la distribución de los recursos por gestión, aplicando las fórmulas que están dentro del artículo 7 de la Resolución 1912 de 2015.
En cada vigencia, el Ministerio de Salud y Protección Social podrá modificar los porcentajes de participación o incluir nuevos indicadores destinados a gestión del riesgo en salud.
Las EPS o EOC que estén en proceso de liquidación, deben trasladar los pacientes con VIH/Sida a otra EPS o EOC. En el primer año de traslado el paciente no será tenido en cuenta para efectos de indicadores de gestión.
La Resolución 1912 de 2015 aplica para la información suministrada a la Cuenta de Alto Costo por las EPS y EOC, debidamente validada y auditada.
El periodo de reporte puede ser modificado por el Ministerio de Salud y Protección Social a través del acto administrativo correspondiente.
La Resolución 1912 de 2015 entra en vigencia a partir de su publicación
Descargue: VIH/Sida – Monto de giro de recursos para cuenta de alto costo