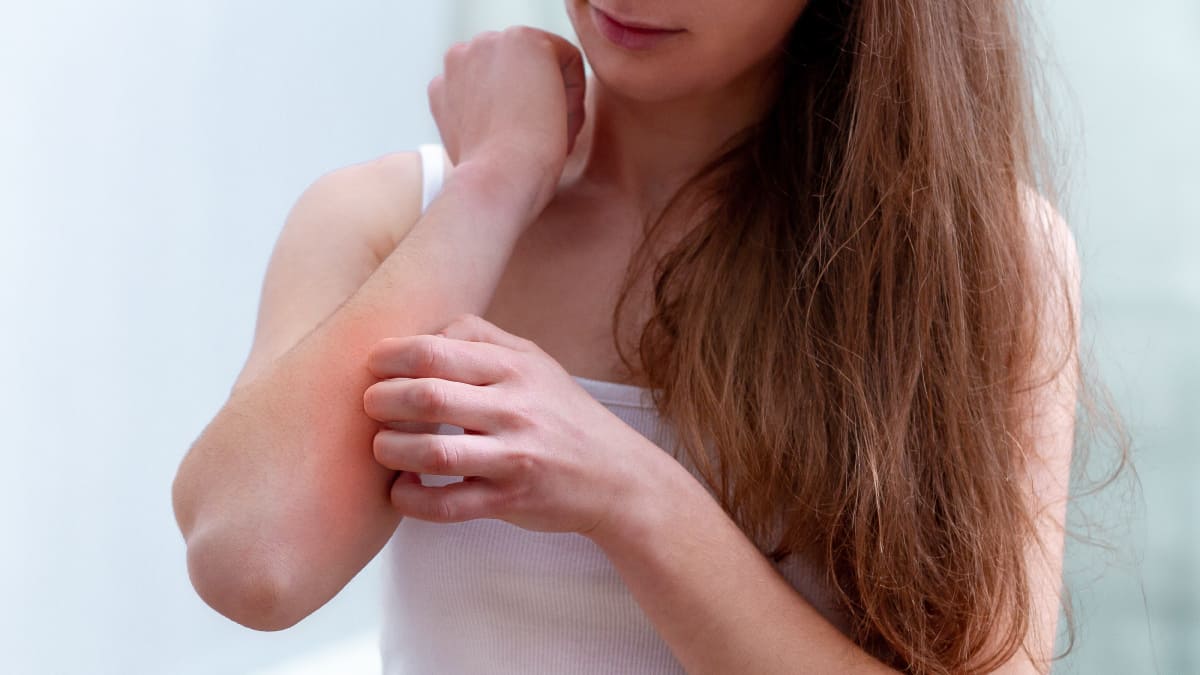
La dermatitis atópica es una enfermedad inflamatoria de la piel caracterizada por la aparición de placas rojizas y descamativas, acompañada por comezón en las lesiones e intensa sequedad en la piel. Los pacientes que la padecen tienen una mayor posibilidad de contraer infecciones como enfermedades virales o bacterianas.
Esta patología puede presentarse en cualquier momento de la vida, pero es más
común y frecuente en la infancia, generalmente en menores de 5 años, aunque tiende a presentarse de manera más severa en niños más pequeños.
Los detonantes de su aparición son variados, ya que puede deberse a la genética y herencia familiar, a desórdenes en el sistema inmune (generando que la piel sea más reactiva a diferentes estímulos) y a un desequilibrio en el microbioma cutáneo. Adicionalmente, los cambios ambientales y el estrés pueden ser causantes de la aparición de este tipo de dermatitis.
También puede leer: descubrimiento del virus de la hepatitis c: premio nobel de medicina
Teniendo en cuenta estos datos y el incremento de los pacientes que padecen esta enfermedad cutánea, CONSULTORSALUD habló con la Dra. Natalia Hernández, expresidente de la Asociación Colombiana de Dermatología y Cirugía Dermatológica para profundizar sobre el impacto de esta patología en la calidad de vida de los pacientes.
¿En qué consiste la dermatitis atópica?
Dra. Natalia Hernández: la dermatitis atópica es una enfermedad inflamatoria de la piel. Se caracteriza por la aparición de unas lesiones llamadas placas, que son eritematosas, descamativas y pueden aparecer en diferentes zonas de la piel. La enfermedad también se asocia a un intenso prurito y una resequedad alta en la piel. Los pacientes que la padecen tienen una alta posibilidad de padecer infecciones o enfermedades virales.
Es frecuente que esta patología se asocie a comorbilidades atópicas; es decir que estos pacientes, además de tener su problema en la piel, suelen tener rinitis alérgica, asma o reacciones a algunos medicamentos o alimentos.
¿En qué edades se presenta la dermatitis atópica?
Dra. Natalia Hernández: la dermatitis atópica afecta cualquier etapa de la vida, siendo más frecuente en la infancia, especialmente en niños menores de 5 años. Sin embargo, la patología puede presentarse incluso en lactantes, siendo generalmente casos más severos.
En la etapa escolar tardía, muchos de estos niños mejoran quedando con un poco de impronta atópica que puede facilitar la aparición de lesiones de piel en la etapa adulta o cuando tengan algún tipo de exposición ocupacional -como a trabajo en zonas húmedas- que podría ocasionar nuevamente la aparición de la dermatitis en las manos o el rostro.
A pesar de su asociación con edades tempranas, la dermatitis atópica puede presentarse también en la adolescencia, en la adultez temprana, en la adultez tardía e incluso en la vejez. En las diferentes etapas genera otro tipo de diagnósticos diferenciales, aunque también puede ser el diagnóstico simple de dermatitis atópica. Por tal motivo, debemos pensar en ella como una enfermedad que puede aparecer en cualquier etapa de la vida.
También puede leer: revista formarsalud edición número 14
¿Cuáles son sus posibles causas y que factores desencadenan la dermatitis atópica?
Dra. Natalia Hernández: es una enfermedad multifactorial, tiene una base genética; es decir, son pacientes que en general tienen familiares que comparten la dermatitis atópica o que tienen otras enfermedades como asma o rinitis. En otros casos se manifiesta debido a un desorden en el sistema inmunológico con un aumento en dos proteínas que circulan en el organismo: la interleucina 4 y 13 que hacen que la piel sea mucho más reactiva a diferentes estímulos. Esto genera un cambio en el microbioma cutáneo, que es el componente de bacterias que tapizan la piel y evitan que sustancias anómalas penetren. Es decir, es la capa de bacterias propias que protege la piel.
La dermatitis atópica, además de lo dicho, se relaciona con una disminución de la hidratación de la piel. Esto causa que la piel se craquelee, se fisure y cause picazón.
Algunos de los factores que la desencadenan son el estrés, los cambios ambientales naturales y artificiales -como el aire acondicionado- que pueden irritar la piel y facilitar la aparición de la patología. Pero, en general, es una enfermedad que viene programada genéticamente y que puede desencadenarse fácilmente.
¿Se puede prevenir la dermatitis atópica?
Dra. Natalia Hernández: Aún no existe una respuesta concreta a esa pregunta. Hay algunos estudios que han mostrado que en pacientes que tienen alto riesgo de tener dermatitis atópica, como los niños que tienen uno de sus padres o los dos con la enfermedad, se puede tratar de prevenir que sea severa utilizando productos emolientes hidratantes neutros desde la infancia temprana, disminuyendo la severidad de la enfermedad.
Adicionalmente, en pacientes que ya tengan la dermatitis atópica diagnosticada y vayan a someterse a algún tipo de exposición ocupacional que pueda agravar su condición, el uso de cremas hidratantes puede ser de utilidad. En conclusión, mantener una barrera cutánea puede ayudar a que la enfermedad no sea tan impactante.
¿Cuál es el impacto económico de la enfermedad?
Dra. Natalia Hernández: es una enfermedad que afecta de manera importante el bolsillo de los pacientes, teniendo un impacto a nivel de costos directos, que son los relacionados con las citas médicas, el desplazamiento, los medicamentos que el médico formule, que a veces no son cubiertos por el plan de beneficios en salud; como, por ejemplo, el gasto en jabones y cremas que el paciente necesita aplicarse.
Por otro lado, los costos indirectos corresponderían al ausentismo laboral por la asistencia a las citas médicas o por hacer acompañamiento al familiar que tiene la enfermedad. También puede impactar el presentismo; es decir, la ocupación del lugar de trabajo sin estar realmente concentrado, debido tal vez, a la comezón que genera la dermatitis atópica o al insomnio, anomalía que también está asociada a la enfermedad. Por lo tanto, el paciente no estará 100% concentrado en el trabajo.
Asimismo, hay costos intangibles que se asocian a privarse de ciertas elecciones a causa de la enfermedad. Por ejemplo, si el paciente quisiera escoger una carrera de instrumentación quirúrgica, pero no lo hace debido a la dermatitis que padece, ya que el jabón quirúrgico o el cambio constante de guantes de látex empeora su condición, se ve obligado a cambiar su selección laboral por este padecimiento.
¿Cuál es la relación entre el sistema inmunológico y la dermatitis atópica?
Dra. Natalia Hernández: el sistema inmune es uno de los pilares más importantes en la etiología de la dermatitis atópica. Hay alteraciones en el sistema inmune innato y en el sistema inmune adquirido. En este sentido, muchas de las terapias están encaminadas a controlar la respuesta inflamatoria producida por el sistema inmunológico.
¿Qué pasa con la automedicación?
Dra. Natalia Hernández: Muchas veces se hace una formulación al paciente en la que a veces va una crema corticoide, particularmente con éstas se especifica que es por un tiempo de aplicación corto, sin embargo, en algunas ocasiones los pacientes siguen aplicando el medicamento ya que notan “mejoría” a pesar de la advertencia de la fórmula médica.
Cuando se usan algunos medicamentos corticoides durante mucho tiempo pueden presentarse efectos adversos como adelgazamiento de la piel, estriación, cambios en el color o textura. En casos más graves se puede crear una dependencia al corticoide que después deja de funcionar.
Otro factor de riesgo es el uso de corticoides orales o inyectados indiscriminadamente, que puede llevar a la presentación de efectos secundarios como la disminución de alerta a infecciones o la llamada reducción de la inmunosupresión, osteoporosis o problemas gastrointestinales. Por eso hacemos un llamado a no automedicarse. El médico es el único que debe hacer la formulación.
También puede leer: fármacos aprobados en 2020: dirigidos a enfermedades raras
Apartes de la entrevista
El panorama de la dermatitis atópica en Colombia a modo general es bueno, ya que cada vez se entiende más la importancia de tratarla, además los dermatólogos del país están altamente calificados para diagnosticar y tratar la enfermedad.
En cuanto a su clasificación y el uso de medicamentos, ésta se divide en leve, moderada o grave, dependiendo del impacto que tiene la enfermedad en el paciente. En el caso de una dermatitis leve, se trata con fármacos tópicos y medidas generales de cuidado de la piel; resulta importante destacar que es transcendental el uso de emolientes e hidratantes que no son cubiertos por el plan de beneficios en salud, convirtiéndose en uno de los costos más importantes del paciente con dermatitis atópica. Adicionalmente, tampoco se cubren jabones especiales para prevenir la resequedad.
En el plan de beneficios se cubren los corticoides, pero no todos. Entonces, el paciente debe también asumir el costo de algunos de ellos.
En el caso de la dermatitis atópica moderada y severa existen opciones sistémicas como la fototerapia, inmunosupresores orales y terapia biológica. Algunas de estas intervenciones farmacológicas están cubiertas por el plan de beneficios en salud, pero necesita la respectiva autorización por parte del médico tratante.
Material para público general, diseñado con fines educativos. La información presentada en este material fue elaborada por Consultor Salud y contiene recomendaciones generales que en ningún caso pretenden reemplazar la consulta médica. Estas recomendaciones deben ser discutidas y acordadas con su médico tratante. MAT-CO-2001583 / SEPT 2020