El municipio de Leticia reúne a más del 60% de la población del departamento del Amazonas, en su mayoría indígena, no contribuyente al Sistema de Salud.
Actualmente tienen presencia en la región varias IPS:
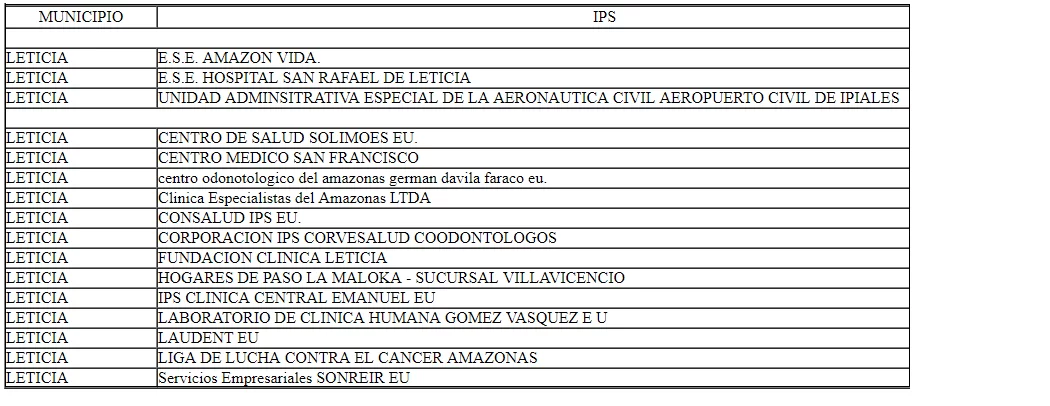
La constante falta de recursos y el difícil acceso al departamento mantienen muy limitado el servicio de salud en la región.
Un alto índice de desnutrición, parasitosis y enfermedades respiratorias se registran en la población infantil del departamento y se denuncian irregularidades en los contratos para programas de alimentación escolar, acueducto y agua potable.
Para atender a la población, que además debe realizar largos recorridos para llegar a los diferentes puestos de salud, el Hospital San Rafael en Leticia es el único de segundo nivel en el departamento del Amazonas.
Asistencia limitada por carencia de especialistas
A pesar de algunas inversiones anteriores en la red pública del Hospital San Rafael con la compra de equipos biomédicos, la entidad aún tiene una precaria capacidad asistencial y resolutiva. El alto costo de los especialistas no alcanza para mantenerlos de planta en la región. Cuando se logra atención mediante brigadas de apoyo o por demanda, la población debe esperar a que haya un grupo de pacientes que requieran el servicio y así se hace el llamado al especialista.
Plan de choque para el Amazonas
Luego de varias solicitudes por parte de entidades locales a un mayor respaldo, a que se le permita al Amazonas tener un modelo de salud con enfoque diferencial, el Ministerio de Salud incluyó a Leticia en un plan de choque que intervendría 8 hospitales en crisis, para saneamiento fiscal y financiero.
El Ministro de Salud y Protección Social, Juan Pablo Uribe Restrepo, anunció un plan de acción inmediata para mejorar la capacidad resolutiva del Hospital San Rafael de Leticia.
“Queremos que el hospital San Rafael de Leticia, haga parte de un plan de acción inmediata, ya tenemos 67 colaboradores que se están capacitando en servicio humanizado y en seguridad de la atención clínica”, dijo el Ministro de Salud, Juan Pablo Uribe, durante el décimo quinto taller ‘Construyendo País’, en Leticia, Amazonas.
Anunció la ampliación y remodelación del servicio de urgencias, el mejoramiento de la infraestructura de cuidado intermedio, la solución a los problemas de las plantas eléctrica y de oxígeno.
Los problemas de autogeneración de energía son parte de un problema mayor en el sector energético. El Ministerio de Salud se compromete a trabajar junto con el Ministerio de Minas para buscar una alternativa que permita solucionar los problemas que presentan los nueve centros de atención en salud del departamento del Amazonas.
Difícil acceso a los servicios de salud
Uno de los mayores problemas de acceso a la salud es el desplazamiento en la región, lo que ha impedido al gobierno cumplir con las visitas programadas, sobre todo a las comunidades indígenas que se encuentran más alejadas de los centros de atención.
Para mitigar parte de este problema el ministro anunció la entrega de dos ambulancias, una terrestre y una fluvial.
Frente a la necesidad de un modelo en salud con enfoque diferencial, el ministro manifestó la importancia de la implementación del MIAS (Modelo Integral de atención en Salud), para el municipio de Puerto Nariño.
Frente al tema de recursos de la salud, el ministro recordó que existen partidas del programa de intervenciones colectivas (PIC), por lo que hizo un llamado al Gobernador para que disponga de esos recursos y así fortalecer los programas de salud. Recordó mantener el esfuerzo de los grupos extramurales, haciendo promoción y prevención con las comunidades.
Aseguramiento para comunidades indígenas
Es prioridad en el departamento del Amazonas conocer las fallas del sistema de salud en las comunidades de difícil acceso, y sobre todo en las comunidades indígenas, cuyo marco de aseguramiento consiste en un régimen especial de seguridad social, através de la ley 691 de 2001 que reglamenta la participación de los grupos étnicos en el Sistema General de Seguridad Social SGSSS, esta ley reconoce la existencia de instituciones propias en salud indígena, creadas por las autoridades tradicionales con el fin de ejecutar acciones del plan de atención básica PAB.
Particularmente en el decreto 3039 de 2007, se adopta y reglamenta la implementación del Plan Nacional de Salud Pública (PNSP), que establece en sus principios la garantía del respeto por las costumbres, creencias y saberes de las comunidades étnicas frente a la promoción, protección y recupración de su salud en su comunidad, teniendo corresponsabilidad para que ellas mismas desarrollen sus propios planes y diagnósticos de salud, en armonía con las disposiciones de la autoridad sanitaria”.
En la Amazonía colombiana hay 62 pueblos indígenas diferenciados que constituyen el 74% del total de los pueblos indígenas a nivel nacional.
Se espera que las comunidades indígenas amparadas en el plan Nacional de Salud Pública puedan ejercer su derecho en el Sistema General de Seguridad Social en Colombia.
Sistema de Salud Indígena SISPI
(Lea también el Decreto 1848 de 2017)
El Decreto 1848 de 2017 establece un sistema de habilitación especial para las EPS indígenas, que comprenda el conjunto de requisitos y procedimientos que determinen las condiciones administrativas, científicas, técnicas, culturales y financieras, para garantizar el acceso a los servicios de salud con enfoque diferencial a sus afiliados, atendiendo a las particularidades socioculturales y geográficas de los pueblos indígenas.



















