El pasado 29 de diciembre, el Ministerio de Salud publicó las modificaciones del Plan de Beneficios en Salud (PBS), financiado por UPC para este 2024. Con las novedades se integraron 81 nuevos principios activos y 17 medicamentos para el tratamiento del cáncer, algunos usados en patologías oncológicas de menor frecuencia, grupo al que pertenece la leucemia linfocítica crónica, también conocida como LLC.
A nivel global, esta enfermedad se cataloga como el segundo tipo de leucemia más común en la población adulta; sin embargo, los datos sobre la población afectada son insuficientes para la toma de decisiones: estudios recientes estiman una incidencia de 4.9 por cien mil habitantes, con una edad promedio de 70 años al momento del diagnóstico.
Para Colombia, de acuerdo con datos de Globocan (2020), los casos de leucemia linfocítica crónica -incluida como parte de los linfomas no Hodgkin- representan alrededor del 7 a 10% de casos de esta categoría. Si se tiene en cuenta que se documentaron 4.242 casos de linfomas no Hodgkin, aproximadamente 424 son pacientes con LLC.
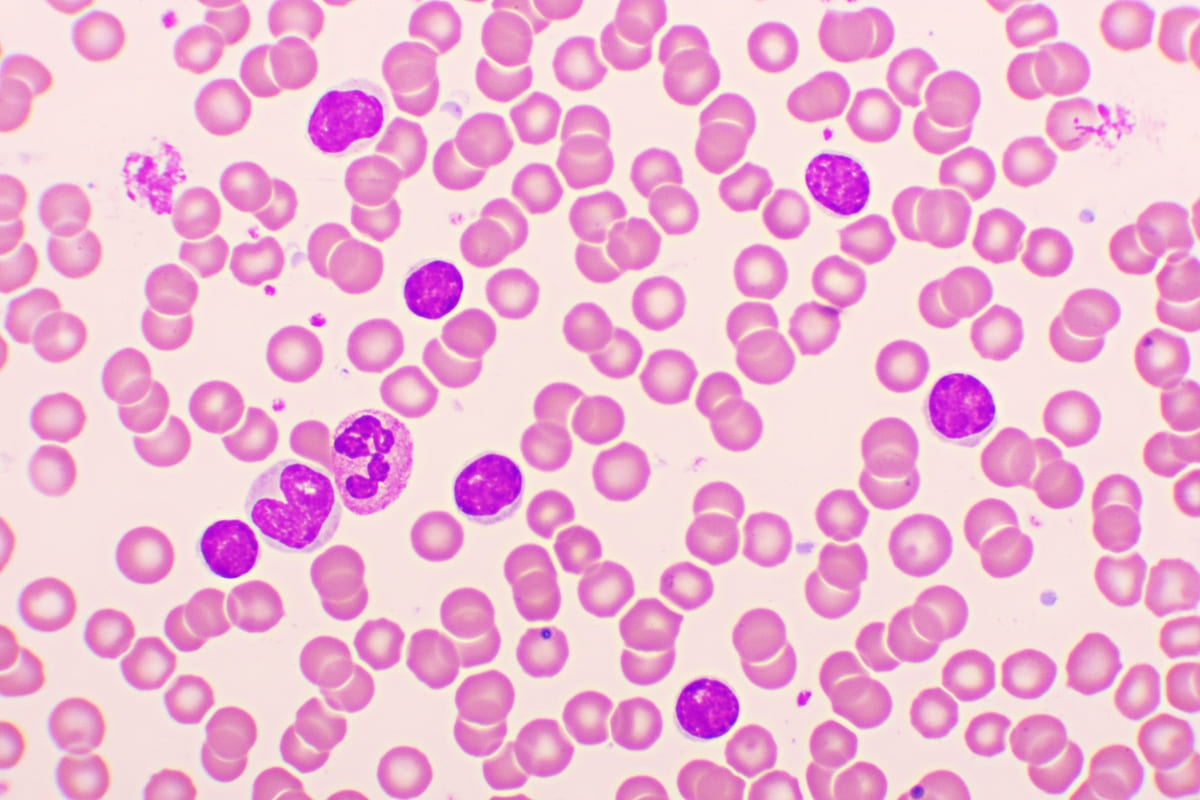
En este tipo de cáncer, la médula ósea eleva la producción de linfocitos (glóbulos blancos) que, al pasar el tiempo, se transforman en células anormales e incapaces de combatir infecciones (células leucémicas). Otra de las características es la ausencia de síntomas iniciales; no obstante, a medida que avanza puede causar anemia, sudor nocturno en exceso, petequias, sangrados o moretones, fiebre o infecciones con mayor frecuencia. Como explica la Sociedad Americana del Cáncer, la leucemia linfocítica crónica -como sucede con otras leucemias crónicas- puede desarrollarse durante años antes de que la persona afectada sufra afectaciones de salud considerables o que lleven a los especialistas a sospechar del diagnóstico.
Según investigaciones científicas, cerca del 80% de los pacientes con leucemia linfocítica crónica son portadores de por lo menos una de cuatro alteraciones cromosómicas, las cuales inciden sobre el desenlace de la enfermedad o determinan -en cierta medida- las posibilidades terapéuticas con mejores resultados. Algunas de ellas son:
- Cuando la alteración genética es una deleción (13q14) aislada, la leucemia linfocítica crónica suele tener un buen pronóstico.
- Las deleciones del brazo corto del cromosoma 17 (del(17p)) se encuentran en el 5%- 8% de los pacientes que no han recibido quimioterapia. Estas deleciones casi siempre incluyen la banda 17p13, donde se localiza el importante gen supresor tumoral denominado TP53. En los pacientes con LLC portadores de un clon del(17p), se ha evidenciado una fuerte resistencia a las quimioterapias genotóxicas
- Las mutaciones en el gen TP53, evidenciadas entre el 4 y 37% de los pacientes diagnosticados, se asocian a un pronóstico desfavorable.
- Si hay deleciones en el brazo largo del cromosoma 11 (del(11q)), éstas no suelen responder a la quimioterapia y suelen presentar bajas tasas de supervivencia global. Según los datos de un estudio publicado en 2021, este tipo de alteraciones se han detectado en el 25% de pacientes en quimioterapia y en estadios avanzados; también se ha observado en el 10% de personas diagnosticadas en estadios iniciales.
¿De qué depende la elección del tratamiento para la leucemia linfocítica crónica?
Para los especialistas y los sistemas de salud, uno de los desafíos para el manejo de la leucemia linfocítica crónica es la falta de información sobre la enfermedad. Aunque este factor sigue siendo una necesidad no cubierta en los sistemas de salud, hay actualizaciones recientes enfocadas al diagnóstico temprano, la estadificación de los pacientes y la incorporación de nuevos medicamentos y tecnologías.
Uno de los documentos, publicado en 2022, señala que el primer indicio de LLC es la presencia de ≥5000 linfocitos B/μL en la sangre periférica durante al menos 3 meses. También se describen las características de las células anormales, algunas de menor tamaño y detectables en las muestras de sangre. Si se evidencia menos de 5000 linfocitos B por μL, el diagnóstico inicial corresponde a linfocitosis B monoclonal (MBL, por sus siglas en inglés), que suele progresar a leucemia linfocítica crónica en un ritmo del 1%-2% al año.
En esta misma actualización, los especialistas mantienen las dos escalas clínicas utilizadas hasta el momento: el sistema de estadificación Rai y el sistema de estadificación de Binet, que se basan en el número de zonas afectadas, definidas por la presencia de ganglios linfáticos agrandados de más de 1 cm de diámetro u organomegalia, y en si hay anemia o trombocitopenia. Aunque han resultado de utilidad, ambos sistemas de estadiaje clínico se hacen cada vez más insuficientes, debido a su incapacidad para distinguir subgrupos pronósticos. Los avances científicos y tecnológicos han permitido identificar marcadores potenciales que brindan información sobre el pronóstico, independientemente del estadio clínico de los pacientes y dentro de los que se encuentran varias de las anomalías genéticas mencionadas previamente.
Con respecto a los tratamientos recomendados, las primeras alternativas de tratamiento son los agentes citostáticos como monoterapia y el uso de anticuerpos monoclonales. No se descarta el uso de inhibidores de BCL-2 o la terapia con células CAR-T. De igual manera se acepta el uso de terapias de combinación, consideradas como elementos claves para el desarrollo de terapias más eficaces para la leucemia linfocítica crónica.
El abordaje de la leucemia linfocítica crónica en Colombia
Desde enero de 2022, los médicos colombianos tienen a su disposición la ‘Guía de práctica clínica para el tratamiento de la leucemia linfocítica crónica’, documento que presenta los dos sistemas de estadificación como principal referente para la toma de decisiones sobre el manejo, considerando que se trata de un cáncer que aparece en edades geriátricas y que, si la expectativa de vida es inferior a los dos años, debería adoptar un enfoque paliativo.
Dentro de las consideraciones a tener en cuenta, la guía publicada plantea la evaluación de las siguientes: edad, comorbilidades, estado funcional, expectativas y estilo de vida. A éstas se suman las mutaciones somáticas, el estado mutacional IGHV, la citogenética y FISH.
Con relación a las alternativas terapéuticas, las alternativas terapéuticas dan respuesta a diversas situaciones identificadas, entre las que se enuncian:
– Los especialistas aconsejan como primera línea el uso de inhibidor de tirosina quinasa de Bruton, administrado por vía oral en pacientes con LLC considerados de muy alto riesgo biológico, por del(17p) y/o mutación TP53 y aptos para tratamiento intensivo. De igual manera, se recomienda el uso como monoterapia, ya que la evidencia científica disponible muestra efectos duraderos a largo plazo. No obstante, se trata de un tratamiento de alto costo.
– En el caso de pacientes con LLC, de muy alto riesgo biológico, por del(17p) y/o mutación TP53 y no aptos para tratamiento intensivo, también se propone adoptar un régimen de tratamiento con inhibidor de tirosina quinasa de Bruton La evidencia científica disponible ha mostrado mejores condiciones de seguridad, si se compara con las terapias tradicionales como quimioinmunoterapia.
– En pacientes con LLC aptos para tratamiento intensivo, sin del(17p) y/o mutación TP53, con mutación en inmunoglobulinas de cadena pesada (IGHV) y sin del(11q), la guía recomienda tres opciones: la combinación de terapias sistémicas o el uso de inhibidor de tirosina quinasa de Bruton. Para la primera alternativa referida, se debe prestar especial atención a la toxicidad hematológica, alteraciones de la función hepática o las toxicidades no hematológicas que pueden poner en riesgo la vida de la persona diagnosticada.
Pese a que Colombia cuenta con herramientas diagnósticas, desde el sistema de salud es imperativo adoptar una perspectiva distinta, acorde con las necesidades de los pacientes. La carencia de datos precisos sobre el número real de afectados refleja una laguna en la atención médica y la recopilación de información epidemiológica en el país; una brecha que afecta negativamente las posibilidades de tratamiento. Por otra parte, se requiere intensificar esfuerzos para educar a la población y los cuidadores sobre la leucemia linfocítica crónica; fomentar la investigación científica centrada en la enfermedad que conduzca a opciones terapéuticas más efectivas. De esta manera, se garantizará en mejor medida el abordaje integral de esta condición, con la participación activa de múltiples actores sectoriales.
*Contenido patrocinado.