La contaminación del aire es el principal riesgo ambiental para la salud a nivel mundial. 9 de cada 10 personas en el mundo respiran un aire que no cumple con las guías de la calidad del aire de la Organización Mundial de la Salud (OMS), ya sea por estar expuestas a la contaminación del aire ambiental exterior en zonas urbanas o industriales, o por respirar el humo producto de la quema de leña, carbón, residuos orgánicos o queroseno, en su vivienda. Esto aumenta la posibilidad de enfrentar otros problemas de salud relacionados con enfermedades de las vías respiratorias y enfermedades cardiovasculares.
Las emisiones de gases y partículas contaminantes del aire y de precursores suelen producirse a raíz de la actividad industrial, el transporte, la quema de desechos a cielo abierto, las fuentes naturales, el polvo y las fuentes en el interior de la vivienda. Además, el carbono negro se reconoce cada vez más como un importante contaminante climático de vida corta con su consiguiente contribución al cambio climático, siendo sus principales fuentes de emisión el uso de combustibles sólidos y el transporte.
Efectos adversos atribuibles a la contaminación de aire en la salud

La respuesta de los países a los efectos adversos para la salud atribuibles a la contaminación del aire depende de la puesta en vigor de políticas y programas que reduzcan las emisiones de estas fuentes de manera eficiente y efectiva.
Recientemente el Programa de las Naciones Unidas para el Medio Ambiente (PNUMA), listó las políticas y programas vigentes en los países. Según el PNUMA, 21 países de las Américas han fijado estándares de calidad del aire, pero solo 13 tienen leyes, políticas o reglamentos para hacerlas cumplir. Además, solo 20 países han recopilado información sobre mediciones de la calidad del aire ambiental a nivel del suelo en al menos una ciudad, pero solo 9 tienen procedimientos de aseguramiento y control de la calidad de los datos (3, 4) y solo siete países tienen planes con acciones específicas para mejorar la calidad del aire ambiental a nivel nacional o en al menos una ciudad. En estos siete países, los planes están principalmente coordinados e implementados por el sector ambiental con una participación limitada del sector de la salud.
Todas las personas pueden estar expuestas a la contaminación del aire ambiental exterior, sin embargo, se ven afectadas de diferente manera dependiendo de la edad y los sitios donde viven y trabajan. Por ejemplo, las personas que usan combustibles sólidos como fuente de energía doméstica son las más afectadas por la contaminación del aire en sus viviendas; o quienes residen cerca de carreteras o recintos industriales a menudo están expuestos a niveles elevados de contaminación del aire ambiental exterior.
Análisis enfatiza desafío de los países de la Región de las Américas para reducir el impacto de la contaminación atmosférica en la salud
En algunos casos, estas diferencias de exposición pueden estar vinculadas con inequidades en el desarrollo, la implementación y el cumplimiento de las leyes, reglamentos y políticas ambientales.
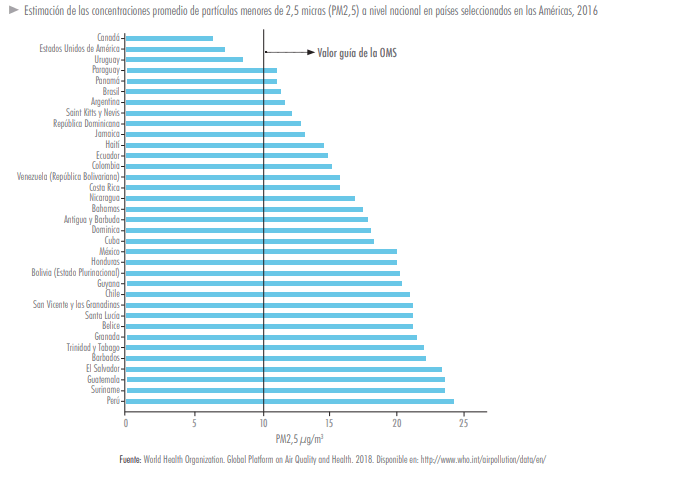
En la Región de las Américas, algunos países como Canadá, Estados Unidos de América y Uruguay tienen niveles de contaminación del aire ambiental exterior, específicamente por partículas respirables menores de 2,5 micras (PM2,5), por debajo del valor guía recomendado por la OMS, mientras que otros países como Guatemala, Perú y Surinam tienen niveles de hasta casi 2,5 veces más del valor recomendado.
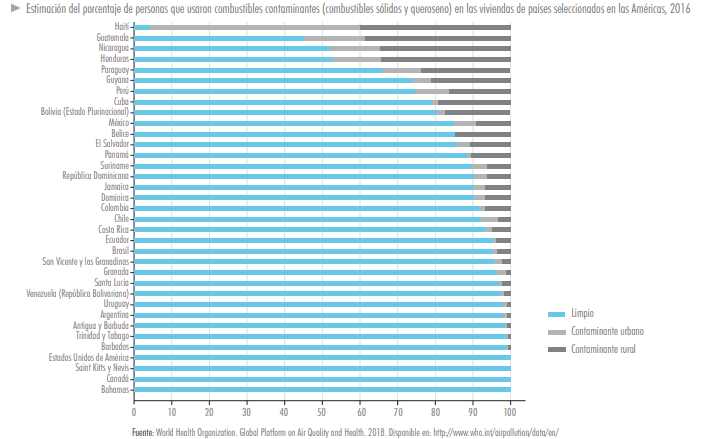
Así mismo, el uso de combustibles sólidos y queroseno en la vivienda varía mucho entre países y entre regiones dentro de un mismo país, siendo común en las zonas rurales de la mayoría de los países de la Región, y presente en las zonas urbanas de Haití, Guatemala, Honduras, Nicaragua, México, Paraguay y Perú.
En las Américas en el 2016, la OMS (5) estimó que alrededor de 249 mil muertes prematuras (intervalo de confianza del 95% (IC95%) entre 194 mil y 315 mil muertes) fueron atribuibles a la contaminación del aire ambiental exterior por PM2,5 y alrededor de 83 mil muertes prematuras (IC95% entre 46 mil y 146 mil muertes) fueron atribuibles a la contaminación del aire en las viviendas por partículas PM2,5 debido al uso de combustibles sólidos y queroseno. De estas muertes, el 44% fueron por enfermedades del corazón, 35% por enfermedades pulmonares, 15% por enfermedades cerebrovasculares, y 6% por cáncer de pulmón.

La contaminación del aire ha cobrado reconocimiento y prominencia en las agendas globales. En septiembre del 2015, la Asamblea General de las Naciones Unidas adoptó la Agenda 2030 para el Desarrollo Sostenible, en la que los Objetivos 3, 7 y 11 destacan referencias centrales a la contaminación del aire ambiental exterior y en la vivienda.
En lo que atañe específicamente a la salud, en mayo del 2015, la Asamblea Mundial de la Salud (WHA por sus siglas en inglés) aprobó el informe “abordar el impacto de la contaminación del aire en la salud” y en el 2016 aprobó la resolución sobre la “hoja de ruta para reforzar la respuesta mundial a los efectos adversos de la contaminación del aire en la salud”.
Impacto en la salud y agenda 2030
Al adoptar la Agenda 2030 para el Desarrollo Sostenible en el 2015 y la resolución de la WHA en el 2016, los países de las Américas han demostrado su compromiso de reducir el impacto de la contaminación del aire sobre la salud. Uno de los desafíos clave para cumplir con este compromiso será mejorar la respuesta regional, nacional y local a los efectos adversos para la salud de la contaminación del aire ambiental exterior y en la vivienda de los países de las Américas a través de la inclusión de la dimensión salud en la gestión de la calidad del aire. Específicamente, se debe ampliar la base de conocimiento regional relacionada con los impactos de la contaminación del aire en la salud y la efectividad de las políticas e intervenciones para reducirlos; mejorar el monitoreo y los informes sobre las tendencias de salud asociadas con la exposición humana a la contaminación del aire; aprovechar el liderazgo y la capacidad de coordinación de los actores de la salud con las partes interesadas en todos los niveles a fin de posibilitar una respuesta adecuada, al tiempo que se aseguran las sinergias; y mejorar la capacidad de los sectores responsables de abordar los efectos de la contaminación del aire en la salud para analizar la evidencia disponible e influir en los procesos de toma de decisiones.