Editorial de Carlos Felipe Muñoz Paredes. CEO & Fundador de CONSULTORSALUD.
Pocos realmente conocen como se proponen, estudian y aprueban las tecnologías que son tenidas en cuenta cada año para ser incorporadas al plan de beneficios.
Hoy por esto mismo, he decidido hacer un breve recorrido por este proceso, y poner el reflector sobre aquellos actores que han ido especializándose en proponer y lograr aceptaciones por parte del gobierno, para que las (o sus) tecnologías sean pagadas con cargo a la UPC.
Los tiempos para nominar las tecnologías que permitirán actualizar integralmente el Plan de Beneficios
Lo primero que hay que identificar es que, existe un periodo de tiempo cada año, que abarca desde el primero de enero hasta el 30 de marzo, para que los interesados, propongan y argumenten con soportes técnico-científicos, aquellas tecnologías que merezcan pasar de la condición de NO PBS, a estar incluidos y disponibles para toda la población, siendo garantizados por las EPS.
Todos los actores del sistema de salud pueden nominar tecnologías, incluyendo sociedades científicas, usuarios y la industria farmacéutica.
Se suma a esta fase, la revisión exhaustiva, de la cada vez mas robusta base de recobros que maneja la ADRES, las Guías de Práctica Clinica, y claro, la lista de espera de tecnologías que han ido pasando positivamente los criterios de evaluación, pero que, en los años anteriores, no han sido seleccionadas por el Ministerio para ingresar al Plan de Beneficios.
Esta última observación significa que, la fase de nominación y la revisión y la aprobación que resulte de este periodo, no necesariamente garantiza que esas tecnologías en el año de la revisión, o incluso en el año siguiente, vayan a ingresar al Plan.
Análisis Técnico Científico y Decisión. ¿Cuáles tecnologías cumplieron los criterios, y fueron pre-aprobadas para aspirar a ingresar al Plan de Beneficios del 2019?
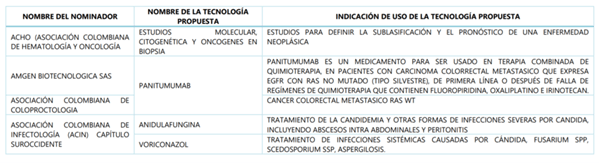
A continuación, CONSULTORSALUD le quiere dar a conocer cuales fueron las tecnologías, los proponentes y el para que se utilizan, todas las tecnologías que superaron la fase de nominación y análisis.
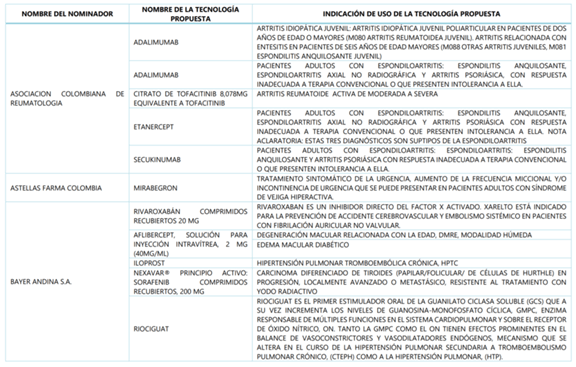
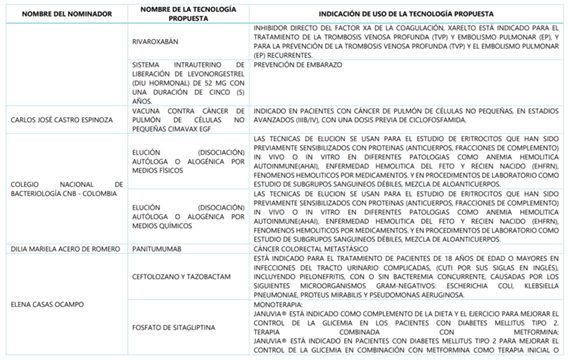
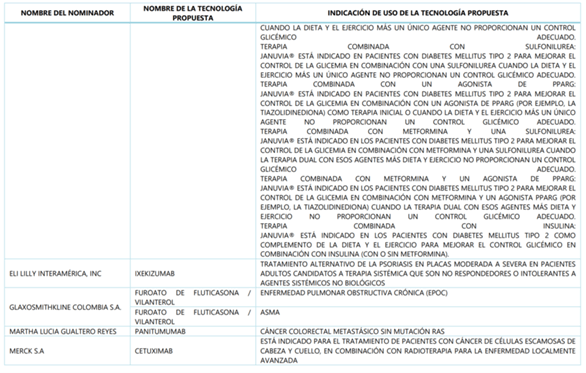
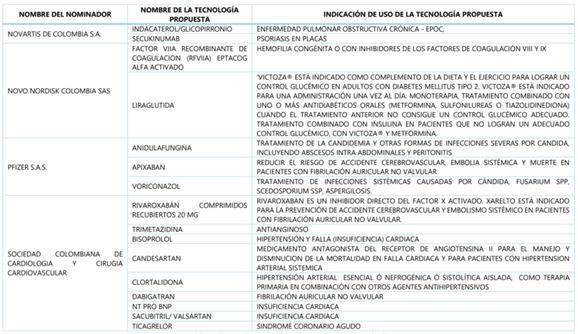
Pero: ¿cuáles de estas tecnologías quedaron efectivamente en el borrador del anexo 1 de la resolución que actualiza el plan de beneficios para el 2019?
Bueno, hay que entonces darle una mirada a este documento técnico que también ya publicó CONSULTORSALUD, y que usted puede descargar visitando este vínculo: Plan de Beneficios de salud 2019 – versión para observaciones.
Para ir correlacionando la nominación con la propuesta del plan de beneficios, miremos el primer ejemplo: los estudios de citogenética y oncogenes propuestos por la ACHO, si fueron tenidos en cuenta, y aparecen en el borrador del plan de salud 2019:

Un ejemplo de un medicamento que paso las pruebas, pero hasta el momento el Minsalud no ha incluido en el borrador del nuevo plan de beneficios, es el PANITUMUMAB, molécula que fue propuesta por AMGEN y la asociación colombiana de Coloproctología, para el manejo del carcinoma colo-rectal metastásico.
La ANIDULAFUNGINA, nominada por la Asociacion Colombiana de Infectologia capitulo occidente, tampo ha sido considerada hasta el momento para el plan de beneficios 2019, para el manejo de la candidemia; Igual suerte corrió el VORICONAZOL, indicado para el tratamiento de infecciones sistémicas causadas por cándida.
Otro caso de referencia seria el ADALIMUMAB que ya se encuentra en el Plan de beneficios, indicado para el uso en artritis reumatoide refractaria a tratamiento con fármacos antireumáticos modificadores de la enfermedad (farme) no biológicos; Las nuevas indicaciones sugeridas por la Sociedad Colombiana de Reumatologia, que fueron pre-aprobadas son: artritis idiopática juvenil y pacientes adultos con espondiloartritis; hasta el momento no han sido consideradas en el borrador del nuevo plan de beneficios para el año 2019.
La vacuna contra el cancer de pulmón de celulas no pequeñas CIMAVAX, nominada por Carlos Jose Castro Espinoza, tampoco fue tenida en cuenta; lo mismo que el APIXABAN nominado por Pfizer, que ya está en el PBS para la profilaxis del tromboembolismo venoso en pacientes con artroplastia de cadera o artroplastia de rodilla, y cuya nueva indicacion hasta ahora no incluida es pacientes con fibrilacion auricular no valvular.
Y entonces todo este estudio no sirvió casi de nada?
Pues todavia no es tiempo de claudicar, pues la resolucion del plan de beneficios se encuentra aun en fase de revision y recibo de observaciones, y seguramente la industria farmacéutica y los nominadores gremiales y profesionales, mantendran una vigilancia cercana y conversaciones al mas alto nivel, buscando la mejor oportunidad para concretar la inclusion en el PBS del año 2019.
Que mas revisa el Ministerio de Salud para actualizar integralmente el Plan de Beneficios PBS
El Ministerio de salud revisa e identifica las necesidades de salud de la poblacion basandose en el perfil epidemiológico, la carga de enfermedad y las ultimas encuestas de salud realizadas.
Para priorizar cuales ingresan se utilizan instrumentos como la Guía metodológica para la realización de evaluaciones económicas en el marco de Guias de Práctica Clínica (descárguela al final).
Tambien se identifican las tecnologias en salud que son seguras y efectivas, para lo cual se apoyan en el Instituto de Evaluacion de Tecnologias IETS. A los que se suman los análisis técnicos de la dirección de regulación de beneficios costos y tarifas del Minsalud, frente a metodologías de análisis de formas farmacéuticas y concentraciones de subgrupos terapéuticos, como es el caso de los análisis de rutas extraordinarias de actualización por leyes especiales que aplica en el caso de las enfermedades huerfanas.
Pasos finales para que nazca el Plan de Beneficios 2019
Cumplidos todos los exigentes pasos previos, se elabora la propuesta de actualización integral del Plan de Beneficios que es una sumatoria de 3 vertientes ya anotadas:
- Tecnologías nominadas y priorizadas para su posible inclusión
- Las derivadas de aumentos de concentraciones, y formas farmacéuticas y subgrupso terapéuticos, y
- Los resultados de la ruta extraordinaria.
Se presenta la propuesta a la comision asora de beneficos costos, tarifas y condiciones de operación del aseguramiento para que formule recomendaciones.
En este punto es el que nos encontramos el día que escribo esta Editorial de CONSULTORSALUD (19 DE DICIEMBRE DE 2018), y que consiste en la consulta previa del acto administrativo a los diferentes actores para posiblitar su participacion directa y efectiva
Finalmente se suscribe el acto administrativo (resolución del Plan de Beneficios 2019) y se socializa con los actores.
PREGUNTA DE CONSULTORSALUD: Estás enterado y participando de estos temas que constituyen la columna vertebral de nuestro sistema de salud?