Mediante la resolucion 5592 de 2015, el Ministerio de Salud y Proteccion Social actualiza integralmente el Plan de Beneficios en Salud con cargo a la Unidad de Pago por Capitación-UPC del Sistema General de Seguridad Social en Salud —SGSSS. Recordemos que la Ley 1438 de 2011 estableció que “El Plan de Beneficios deberá actualizarse integralmente una vez cada dos (2) años atendiendo a cambios en el perfil epidemiológico y carga de la enfermedad de la población, disponibilidad de recursos, equilibrio y medicamentos extraordinarios no explícitos dentro del Plan de Beneficios.
La resolucion 5592 de 2015 tiene como objeto la actualización integral y conceptualización del Plan de Beneficios en Salud con cargo a la UPC del Sistema General de Seguridad Social en Salud — SGSSS, que deberá ser garantizado por las Entidades Promotoras de Salud -EPS- o las entidades que hagan sus veces, a sus afiliados en el territorio nacional en las condiciones de calidad establecidas por la normatividad vigente.
El Plan de Beneficios en Salud con cargo a la UPC es el conjunto de servicios y tecnologías descritas en el presente acto administrativo, que se constituye en un mecanismo de protección al derecho fundamental a la salud para que las EPS o las entidades que hagan sus veces, garanticen el acceso a los servicios y tecnologías en las condiciones previstas en esta resolución. Adicionalmente, dicho plan determina las coberturas a las que tiene derecho todo afiliado al SGSSS, financiadas con la misma fuente de conformidad con la normatividad vigente.
REFERENTES DE INCLUSION QUE INCLUYE LA RESOLUCION 5592 DE 2015 – NUEVO POS 2016
Las tecnologías en salud que se incluyen en el Plan de Beneficios en Salud con cargo a la UPC, requieren de procesos como evaluación de tecnologías en salud -ETES-, análisis de grupos terapéuticos o del mercado, análisis de tecnologías derivadas de recomendaciones de Guías de Práctica Clínica -GPC- adoptadas oficialmente por este Ministerio, otros análisis y la toma de decisión por parte de la autoridad competente. Por lo tanto, la mención de tecnologías en GPC, Guías de Atención Integral —GAI-, Normas Técnicas y protocolos no implica cobertura en este plan de beneficios, hasta tanto se surta el respectivo proceso de evaluación y su inclusión explícita realizada por la autoridad competente.
ANEXOS DE LA RESOLUCION 5592 DE 2015 – NUEVO POS 2016
La presente Resolución contiene tres (3) anexos que hacen parte integral de la misma, cuya aplicación es de carácter obligatorio, así: Anexo 1 “Listado de Medicamentos del Plan de Beneficios en Salud con cargo a la UPC”; Anexo 2 “Listado de Procedimientos en Salud del Plan de Beneficios en Salud con cargo a la UPC” y Anexo 3 “Listado de Procedimientos de Laboratorio Clínico del Plan de Beneficios en Salud con cargo a la UPC”.
VALOR MAXIMO DE RECONOCIMIENTO ESTABLECIDO EN LA RESOLUCION 5592 DE 2015 – Nuevo Plan Obligatorio de Salud 2016
Es el valor máximo que se tiene en cuenta para efectos del cálculo de la UPC por medicamento o subgrupo de referencia de medicamentos. El valor máximo de reconocimiento se calcula considerando el valor promedio ponderado, estadísticas de posición de los valores y frecuencias reportadas en el Sistema de Información de Precios de Medicamentos-SISMED; dicho valor se ajusta teniendo en cuenta dosis promedio de prescripción y manteniendo las frecuencias reportadas en la base de prestación de servicios de salud que se utiliza para el cálculo de la UPC. El Valor Máximo de Reconocimiento (VMR) no se constituye en una regulación o fijación de precios del mercado, ni en un valer de facturación o tarifa única.
TELEMEDICINA EN LA RESOLUCION 5592 DE 2015 – NUEVO POS 2016
Con el fin de facilitar el acceso oportuno a los beneficios definidos en el presente acto administrativo y de conformidad con las normas de calidad vigentes en el país, el Plan de Beneficios en Salud con cargo a la UPC incluye la modalidad de telemedicina cuando esta se encuentre disponible y permita la finalidad de la prestación del servicio o garantice mayor oportunidad en caso de que la atención presencial esté limitada por barreras de acceso geográfico o baja disponibilidad de oferta
GARANTIA DE SERVICIOS EN EL MUNICIPIO DE RESIDENCIA
Para permitir el acceso efectivo a los beneficios en salud incluidos en este plan de beneficios, las EPS o las entidades que hagan sus veces deberán garantizar que sus afiliados tengan acceso en su municipio de residencia a por lo menos los servicios señalados en el artículo 10 del presente acto administrativo, como puerta de entrada al SGSSS, así como a los procedimientos que pueden ser ejecutados en servicios de baja complejidad por personal no especializado, de acuerdo con la oferta disponible, las normas de calidad vigentes y las relacionadas con integración vertical
CAMBIOS GENERALES EL PLAN OBLIGATORIO DE SALUD 2016
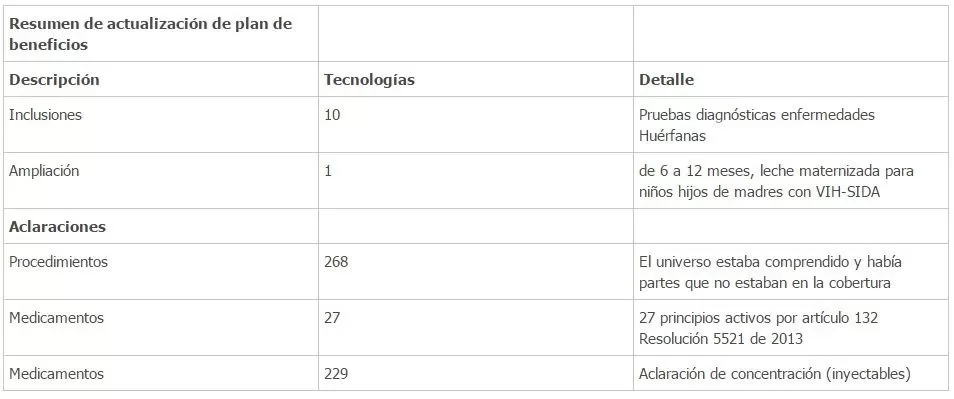
En la siguiente tabla hemos destacado los principales cambios que el Plna de beneficios del año 2016, contempla con relacion a la resolucion 5521 dew 2013, que fue actualizada.
A continuacion CONSULTORSALUD te da acceso a la resolucion 5592 de 2015 y a los diferentes anexos.